Тендинит коленного сустава: дорогостоящего лечения можно избежать
Тендинит – воспаление, поражающее ткани сухожилия. Развитие воспаления может происходить в любом участке тела, а при отсутствии лечения оно может перейти в хроническую форму, что делает заболевание серьезным.
Коленный тендинит проявляется воспалением сухожилий в области колена. Коленный сустав состоит из трех частей:
- бедра;
- большеберцовой кости;
- надколенника.
От мышц бедра к надколеннику прикрепляется мощное сухожилие. Оно постоянно подвергается физическим нагрузкам при занятиях спортом, поэтому находится под постоянным риском микротравм.
Тендинит коленного сустава чаще всего поражает именно связку надколенника. Это воспаление принято считать профессиональным заболеванием спортсменов. Причем, по данным исследований в области спортивной медицины, у мужчин с лишним весом вероятность поражения коленного сустава выше, чем у других.
Причины возникновения тендинита коленного сустава
Как правило, коленный тендинит начинает развиваться у профессиональных спортсменов и людей старше сорока лет. Именно чрезмерные физические нагрузки и возраст повышают вероятность воспаления в коленном суставе.
Прыжки на твердой поверхности считаются провоцирующим фактором возникновения коленного тендинита. Прочими факторами, предрасполагающими к воспалению, являются:
- бесконтрольный порядок тренировок;
- обувь, вызывающая дискомфорт при ношении;
- травмы сустава;
- длительный прием антибиотиков;
- патология стопы;
- нарушение осанки;
- повреждения позвоночника.
В процессе ревматических, инфекционных или эндокринных заболеваний возможно развитие вторичного тендинита.
Симптомы коленного тендинита
Основными симптомами при тендините коленного сустава являются:
- боль при движении пораженной конечностью;
- болезненные ощущения при пальпации;
- повышение температуры в области воспаления, возможны покраснения;
- ухудшение подвижности сустава;
- продолжительные боли, усиливающиеся к ночи.
Помимо распространенных симптомов, также различают стадии развития болевого синдрома:
- Первая стадия характеризуется болью в области сухожилия только на пике физической нагрузки. В любых других обстоятельствах боли отсутствуют.
- На второй стадии притупленная боль возникает уже при стандартных физических нагрузках.
- На третьей стадии болевой синдром не утихает даже после длительного отдыха.
- Четвертая стадия является последней в развитии заболевания. Сухожилие коленного сустава теряет свою прочность, а ткани подвергаются незначительным надрывам. При физической нагрузке возможен разрыв.
При вторичном тендините симптомы проявляются быстрее, а боль развивается интенсивнее. Распространение воспаления проходит всего за пару дней, а отек выражен сильнее. В пораженной области возникает гиперемия, а в редких случаях – гипертермия кожи.
При первых признаках тендинита настоятельно рекомендуется обратиться за помощью к специалисту. Самостоятельная диагностика может привести к тяжелым последствиям, так как по симптоматике тендинит похож на тендиноз. Однако лечение у них отличается.
Диагностика тендинита
Начинается диагностика с осмотра пациента и анализа пораженной конечности. Обычно этим занимается ортопед-травматолог. На основе анализа симптоматики и причин возникновения тендинита врач направляет пациента на дополнительные исследования.
Обследование включает такие процедуры:
- рентген коленного сустава – чтобы исключить патологии, имеющие схожие симптомы. В редких случаях снимки могут показать увеличение объема мягких тканей.
- УЗИ, МРТ и КТ – для визуализации коленного сустава и тканей вокруг него. Определяются деформации структуры, места надрывов сухожилий и очаг воспаления.
- лабораторные исследования – общий анализ мочи крови. Признаки тендинита проявляются в крови при наличии инфекции, а при нарушении обмена веществ анализ может показать возросший уровень креатинина и мочевой кислоты.
Признаки наличия тендинита очень просто спутать с другими заболеваниями сустава, поэтому самостоятельно диагностировать воспаление не рекомендуется.
Процесс лечения тендинита
При обнаружении тендинита коленного сустава в первую очередь применяется консервативный метод терапии. Суть метода заключается в амбулаторном лечении с применением:
- режима покоя – пациент исключает любые физические нагрузки, а конечность обездвиживается при помощи гипса или других фиксаторов;
- лекарственных препаратов – врач назначает различные анальгетики и противовоспалительные средства;
- физиотерапии – после нейтрализации основного воспаления пациенту назначают электрофорез, массаж, ЛФК, ионофорез, магнитотерапию и т.д.
Рентгенотерапия применяется в случае интенсивной боли и выраженного отека в области коленного сустава. Также врачи могут прибегнуть к блокадам посредством кортикостероидных препаратов. Достаточно эффективным средством лечения тендинита является ударно-волновая терапия в сочетании с технологией V-actor.
По завершении лечения пациенты должны постепенно увеличивать нагрузку на колено. Рекомендуется использовать специальные ортезы для фиксации сустава и минимизации рисков рецидива.
Хирургические операции проводят в случае разрывов сухожилий или отсутствия результатов амбулаторного лечения. Процедура операции включает рассечение кожи в области поражения, вскрытие связочного канала и удаление пораженных тканей.
После операции пациенту назначают антибиотики, обезболивающее, физиотерапию и массаж. Народные средства могут усилить эффект традиционного лечения тендинита. Но, прежде чем прибегнуть к нетрадиционному лечению, необходимо проконсультироваться с врачом. Самолечение может навредить здоровью и привести к нежелательному развитию воспаления.
Возможные осложнения
При длительном игнорировании воспаления существует риск развития тендиноза связки подколенника.
Последствия протекания болезни тендинита негативно сказываются на способности связок выдерживать нагрузки. Если не начать своевременное лечение, то суставы заметно ослабнут, а вероятность разрыва волокон увеличится.
Профилактика воспаления
Чтобы предотвратить появление коленного тендинита, специалисты рекомендуют:
- распределять нагрузку на колено при интенсивных тренировках;
- не допускать чрезмерной физической нагрузки;
- избегать резких движений при тяжелой физической нагрузке;
- проводить разминку для разогрева мышц перед тренировкой;
- следить за весом тела;
- носить удобную обувь, не вызывающую дискомфорт при ходьбе;
- своевременно реагировать на инфекционные заболевания;
- противодействовать плоскостопию;
- корректировать осанку и искривление позвоночника.
Единственного метода профилактики тендинита не существует. Важно придерживаться рекомендаций и вести здоровый образ жизни. В противном случае существует риск длительного и дорогостоящего лечения. Лучше предотвратить воспаление, чем бороться с ним.
Периартрит коленного сустава
Периартрит коленного сустава – воспалительный процесс, который локализуется в суставной капсуле, синовиальной оболочке, сухожилиях, связках или мышцах. Заболевание не затрагивает костные ткани, но может возникать на фоне других патологий, поражающих именно твердые и плотные ткани. Начальная стадия периартрита хорошо поддается лечению, но для достижения стойкого положительного результата требуется своевременная диагностика и правильная терапия.
- Клиника на Краснопресненской+7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской+7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
- Клиника в Аннино+7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
Основные причины
К главным причинам, вызывающим воспаление мягких тканей, расположенных вокруг колена, относятся:
- общее или местное переохлаждение;
- интенсивные нагрузки на сустав;
- острые и хронические инфекционные заболевания;
- травмы костных, хрящевых или мягких тканей, а также связочного аппарата;
- дегенеративно-дистрофические процессы в области колена;
- отсутствие адекватных физических нагрузок и гиподинамия;
- врожденные дефекты связочного аппарата;
- хронические заболевания костных и хрящевых тканей коленного сустава: артрозы, артриты, остеохондрозы, остеопороз и прочее.
Риск периартрита повышают:
- плохое кровообращение в нижних конечностях;
- атеросклероз;
- избыточная масса тела;
- диабет первого и второго типа;
- гормональный дисбаланс;
- спазмы в мелких и крупных сосудах;
- повышенная вязкость крови;
- патологии эндокринной системы.
Вероятность периартрита повышается у профессиональных спортсменов и молодых людей, у которых трудовая деятельность связана с интенсивными физическими нагрузками. Также в зоне риска находятся пациенты, перенесшие операцию на нижних конечностях. В реабилитационный период у них может развиться воспаление мягких тканей или связочного аппарата, окружающего коленный сустав.
Признаки

Симптомы периартрита неспецифические и похожи на признаки артроза, остеоартроза и других патологий, поэтому при диагностике патологии стоит обращать внимание на возраст пациента и пол. Воспалительные процессы в мягких тканях чаще возникают у женщин после 40 лет. У мужчин периартрит диагностируют намного реже.
К характерным признакам заболевания, позволяющим не спутать его с артритом и остеоартрозом, относится острый болевой синдром. У большинства пациентов он локализуется в области соединения медиального мыщелка большеберцовой кости с полуперепончатой, полусухожильной и портняжной мышцами.
Боль во внутренней части колена в состоянии покоя тупая и ноющая. Она обостряется при любых нагрузках на коленную область: выполнении упражнений, подъеме по лестнице, хождении быстрым шагом. Позже болевой синдром усиливается даже при повороте со спины на бок и запрокидывании ноги, а также при пальпации воспаленной области.
В запущенном состоянии к постоянной боли добавляется:
- припухлость;
- отечность;
- покраснение кожных покровов;
- субфебрильная температура.
При остром воспалении у пациента возникают симптомы общей интоксикации организма: слабость, ухудшение аппетита, головокружения, тошнота, головные боли. В запущенном состоянии происходит некроз мягких тканей. Отмершие связки и сухожилия рубцуются. В околосуставных тканях откладываются соли кальция, из-за которых ограничивается подвижность колена. Позже минеральные отложения становятся причиной его атрофии, полной неподвижности и инвалидности.
Периартрит в зависимости от стадии и течения делится на два типа:
- острый – первая степень заболевания, которая сопровождается сильными болями, воспалением и хорошо поддается терапии;
- хронический – обычно формируется на фоне острого периартрита, который лечили неправильно или несвоевременно диагностировали.
Именно хроническая форма приводит к атрофии коленного сустава и его полной неподвижности.
Лечение острого периартрита

Острый периартрит лечат медикаментозным способом: нестероидными противовоспалительными препаратами для внутреннего и внешнего применения, анальгетиками. Лекарственные средства могут дополнить физиотерапевтическими процедурами.
Таблетки и мази от периартрита
К основным НПВС от периартрита для внутреннего приема относятся:
- Мовалис;
- Нимулид;
- Диклоберл;
- Ибупром;
- Нурофен;
- Кетонал.
Также рекомендованы нестероидные противовоспалительные мази:
- Диклак;
- Вольтарен эмульгель;
- Лиотон;
- Нимид.
Болевой синдром купируют анальгетики:
- Анальгин;
- Парацетамол;
- Солпадеин;
- Тайленол;
- Новалгин.
Обезболивающие препараты дополняют комплексами с витаминами группы B. При сильном воспалении назначают глюкокортикостероидные таблетки или инъекции: Дипроспан, Кенагол, Гидрокортизон, Преднизолон.
Физиопроцедуры
Пациентам с острым периартритом рекомендованы:
- высокоинтенсивная магнитотерапия;
- инфракрасная лазерная терапия;
- электрофорез с литием, йодистым калием или новокаином.
При сильном воспалении также стоит носить бандаж, который ограничит подвижность коленного сустава и уменьшит нагрузку на мышцы, сухожилия и связочный аппарат.
Терапия подострого периода
В подострый период периартрит лечат ультрафонофорезом, криотерапией, ударно-волновой терапией, а также парафиновыми или озокеритовыми аппликациями.
Ультрафонофорез
Ультрафонофорез – процедура с применением ультразвуковых волн. Они стимулируют обменные и регенерационные процессы, запускают обновление и восстановление мягких тканей. При периартрите ультразвук комбинируют с гидрокортизоном – гормональным препаратом с противовоспалительными свойствами.
Длительность сеанса – 5–6 минут. Длительность курса – до 10 процедур.
Криотерапия
Криотерапия – процедура с применение жидкого азота. Вещество подавляет воспаление, обезболивает и укрепляет местный иммунитет.
Длительность сеанса – до 10–15 минут. Количество процедур – до 10.
Лечение ударно-волновым методом
Ударно-волновая терапия – физиотерапевтический метод с применением акустических импульсов. Процедура направлена на купирование воспалительного процесса и болевого синдрома, восстановление мягких тканей и подвижности коленного сустава. УВТ также разрушает отложения солей кальция, повышает прочность мышц, связок и сухожилий, возвращает им эластичность, поэтому подходит для лечения хронической формы периартрита.
Длительность сеанса – от 5 до 20–25 минут. Курс лечения – минимум 4 процедуры с перерывом 7–14 дней.
Теплые аппликации
Озокеритовые и парафиновые компрессы направлены на улучшение микроциркуляции крови и активизацию обменных процессов. Аппликации сочетают с другими физиопроцедурами или лекарственными препаратами.
Диагностика
С болями в области коленного сустава стоит обращаться к хирургу или ортопеду. Врач собирает анамнез пациента, расспрашивает о частоте и интенсивности симптомов, пальпирует проблемную зону и назначает дополнительные обследования:
- термографию;
- общий анализ крови;
- рентгенографию;
- УЗИ воспаленной области;
- КТ коленного сустава;
- МРТ.
Комплексная диагностика позволяет отличить периартрит от артрита, остеоартроза и других заболеваний опорно-двигательного аппарата. При хронической форме дополнительные обследования помогают оценить степень повреждения мягких тканей и подобрать оптимальное лечение, направленное на восстановление коленного сустава и его двигательной функции.
Эксперт статьи:
Татаринов Олег Петрович

Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
- Клиника на Краснопресненской+7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской+7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
- Клиника в Аннино+7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1







5–7 мин. от м. Варшавская

8 мин. от м. Краснопресненская

5 мин. от м. Аннино
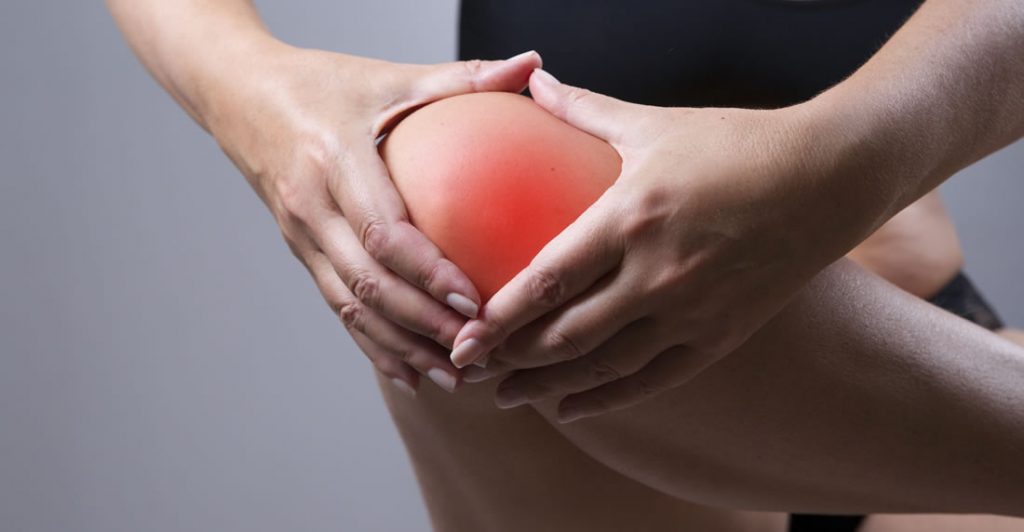
Воспаление колена причины, симптомы, методы лечения и профилактики
Воспаление колена или артрит поражает внутри- и околосуставные области одного или сразу двух коленных суставов. Артрит чаще всего поражает именно колени, так как на них приходится значительная нагрузка — от веса тела, во время ходьбы и других физических нагрузок.
Патология развивается на фоне остеохондроза, перенесенных травм, псориаза, подагры и других заболеваний. Воспаление коленного сустава стоит заподозрить при сильной отёчности и связанным с этим ограничением подвижности, тяжестью в ноге, локальным покраснением и повышением температуры кожи. Если вы заметили перечисленные симптомы, не игнорируйте их — обратитесь к ортопеду для диагностики и дальнейшей терапии.
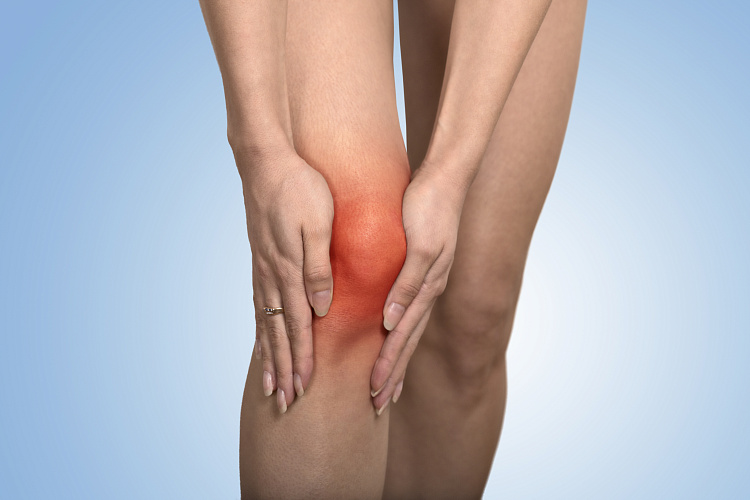
Симптомы воспаления колена
- Скованность и тугоподвижность в колене, связанная с отёчностью и скоплением выпота, которая проявляется при любых активных движениях ногой;
- боль в передней части колена, которая усиливается в тех положениях, когда сухожилие больше всего натянуто;
- тяжесть в поражённой ноге;
- накопление экссудата в суставной полости, водянка мягких тканей;
- локальное покраснение и повышение температуры кожи вокруг колена;
- симптом баллотирования надколенника — при выпрямлении ноги коленная чашка погружается в область скопления экссудата, а при сгибании вновь всплывает;
- вынужденное полусогнутое положение сустава, обусловленное напряжением мышц;
- общее недомогание — слабость, сонливость, усталость, иногда на фоне озноба и лихорадки;
- в запущенных случаях — остеопороз, костная деструкция надколенника, большеберцовой кости, мыщелков.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 04 Февраля 2022 года
Содержание статьи
Причины
Воспалительный процесс в коленном суставе могут спровоцировать многочисленные заболевания и патологии:
- перенесенные урогенитальные и кишечные инфекции, чреватые реактивным артритом;
- сбой в работе иммунной системы, при котором она атакует клетки собственного организма, провоцирует появление ревматических узелков на коже и развитие ювенильного ревматоидного артрита;
- аллергические реакции, при которых воспаление охватывает сразу несколько суставов, в том числе коленные;
- поражение организма стафилококками, стрептококками и другими бактериями;
- перенесенные травмы ног и других участков тела, чреватые посттравматическим артритом;
- нарушения обмена веществ, например, на фоне тяжёлых заболеваний, беременности или климакса.
Разновидности
Артрит, как все воспалительные процессы, может протекать в острой форме, а при отсутствии своевременного лечения — переходить в хроническую. Также патологию классифицируют по следующим признакам:
По локализации
Капсулярный или синовиальный — охватывает синовиальную сумку, протекает преимущественно в острой форме и часто поражает детей;
сухой или костный — локализуется в костно-хрящевых концах сустава, поражает пациентов любого возраста.
По характеру выпота
При воспалении из кровеносных сосудов может выделяться и скапливаться жидкость с серозным, гнойным или серозно-гнойным содержимым.
По наличию возбудителя в суставной полости
Если в суставной жидкости присутствуют бактерии или другие возбудители, говорят о септическом артрите. Если суставная жидкость стерильная, диагностируют асептическую форму заболевания.
Диагностика
При подозрении на артрит врач записывает жалобы пациента, проводит осмотр и пальпацию, чтобы оценить состояние коленного сустава. Чтобы выявить патологические изменения в суставе, связках и других тканях, специалист рекомендует пройти аппаратную диагностику — рентгенографию, магнитно-резонансную интроскопию, МРТ или КТ, ультразвуковое исследование, биопсию хряща и синовиальной оболочки.
В клинике ЦМРТ для постановки точного диагноза пациентам назначают комплексное обследование с применением следующих методов аппаратной диагностики:
Воспаление коленного сустава: симптомы, диагностика, лечение суставов колена
Воспаление колена — симптом различных заболеваний. Коленные суставы воспаляются как на одной, так и на обеих ногах. Только специалист определит настоящую причину недомогания.
Как возникает воспаление коленного сустава
Воспаление суставов колена вызывают различные болезни:
- Травмы колена: перелом, вывих, ушиб, трещины, разрыв мениска, повреждение связок.
- Остеоартрит. Болезнь приводит к истончению суставного хряща. Развивается у людей среднего и пожилого возраста. . Вызывает воспаление и приводит к разрушению коленного сустава. Болезнь обычно поражает оба коленных сустава.
- Посттравматический артрит. Развивается после травмы колена. Приводит к истончению хряща коленного сустава. . Приводит к истончению и разрушению хрящевой ткани коленного сустава.
- Лигаментит — воспаление связок коленного сустава.
- Инфекционные болезни: туберкулёз, грипп, сифилис, бруцеллёз, гонорея. Инфекция попадает в коленный сустав через лимфу, кровь или повреждённую капсулу.
- Неинфекционные болезни: варикозное расширение вен, остеопороз, подагра, псориаз, возрастные изменения в суставах.
Коленный сустав может воспалиться из-за аллергии, переохлаждения или укуса насекомого.
Воспалению колена подвержены люди с лишним весом, любители экстремальных видов спорта и больные варикозом.
Симптомы воспаления колена
- ноги болят при ходьбе, спусках и подъёмах по лестнице; и коленных суставах после долгого стояния;
- опухание колена, покраснение кожи вокруг колена;
- повышенная температура в области сустава;
- болезненные ощущения в икрах, особенно по ночам;
- хруст и резкая боль в коленном суставе при сгибании ноги;
- слабость, озноб, плохой аппетит;
- невозможно до конца выпрямить ногу.
Чем опасно воспаление суставов колена
Если не обращать внимание на воспаление коленного сустава, боли усилятся. Человек с трудом будет сгибать ногу с больным коленом.
Воспаление колена приводит к деформации коленного сустава и контрактурам — тугоподвижности сустава. В результате человек вынужден ходить на полусогнутых ногах. Это приводит к О-образному или Х-образному искривлению костей ног. Для лечения таких осложнений необходима операция.
Отзывы о лечении
В декабре 2020 г. после травма позвоночника не могла передвигаться. По вызову из клиники Баратов В.В. приехал на дом с медсестрой. После осмотра поставил диагноз компрессионный перелом определенных позвонков и нашел дополнительные грыжи позвоночника. Назначил обследование и комплексное лечение, организовал привоз корсета, медсестра сделала блокаду и капельницу. В январе 2021 г. сделала МРТ позвоночника и диагноз полностью подтвердился. Это высокий профессионализм , что уже нечастое явление. Другие врачи утверждали что нельзя поставить диагноз без МРТ. Я очень благодарна Валерию Владимировичу за реальную помощь и желаю ему ЗДОРОВЬЯ !
Воспаление коленного сустава: диагностика
Воспаление коленного сустава может возникнуть из-за нескольких заболеваний одновременно. Это затрудняет диагностику. Врач «Мастерской Здоровья» в Санкт-Петербурге поставит вам точный диагноз с помощью комплексного обследования. Вы облегчите врачу задачу, если подробно опишете характер боли, когда она началась. Мы используем следующие методы диагностики:








Лечение воспаления коленных суставов
Специалисты наших клиник в Санкт-Петербурге лечат воспаление коленного сустава безоперационными методами. Консервативное лечение снимает боль в колене и оздоравливает организм.
Наш врач назначит пациенту индивидуальный курс лечения, учитывая стадию болезни, возраст, пол и особенности организма. Курс состоит минимум из пяти процедур. Лечение воспаления суставов колена займёт от 3 до 6 недель. Пациент будет проходить процедуры 2-3 раза в неделю. Курс лечения составляется из следующих процедур:
Курс лечения воспаления в коленном суставе в «Мастерской Здоровья» снимает боль и воспаление в колене, нормализует обмен веществ и кровообращение в суставе. Безоперационные методы улучшают питание и активизируют восстановление хряща, укрепляют мышцы колена. Пациент может снова свободно сгибать и разгибать ногу.
После окончания курса врач выдаёт пациенту методичку с упражнениями для самостоятельного выполнения дома. Врач посоветует, что ещё нужно регулярно делать, чтобы боль в колене не вернулась.
Реабилитация после операции
Чаще всего безоперационные методы помогают вылечить воспаление коленного сустава. В запущенных случаях необходима операция. Операция показана при спайках в синовиальной сумке коленного сустава, гнойном токсите, остеомиелите, попадании инородного тела в полость сустава. В «Мастерской Здоровья» не проводят операции при гонартрозе.
После операции на колене через несколько дней нужно начинать курс реабилитации. Такой курс можно пройти в наших клиниках. Врачи «Мастерской Здоровья» составят пациенту комплекс процедур, которые возвратят подвижность колену и закрепят положительный эффект операции.
Лечение растяжения связок коленного сустава

gettyimages.com
Коленный сустав — одна из мощнейших структур в нашем теле. Однако именно колено больше всего подвержено различным травмам и возрастным изменениям, таким как артроз. Рассказываем, что такое растяжение связок, почему оно происходит, как его избежать и лечить.
Растяжение коленных связок часто путают с так называемым «растяжением мышц на ноге под коленом», или с повреждением сухожилий. Что же такое связки? Связками называют структуры, которые очень важны для обеспечения стабильности сустава, но в то же время позволят суставу двигаться. Связочный аппарат колена позволяет этому суставу сгибаться, контролируя чрезмерные движения.
У людей колено соединяет бедренную часть ноги с голенью и состоит из двух суставов: одного между бедренной и большеберцовой костями, а другого – между бедренной костью и надколенником. Коленный сустав — самый большой сустав в теле человека. В нем может происходить сгибание и разгибание, а также небольшое внутреннее и внешнее вращение. Его часто также называют сложным суставом.
В колене есть четыре основные связки, которые делятся на коллатеральные и крестообразные. Первые обнаруживаются по бокам данного сустава. Медиальная (внутренняя) коллатеральная связка проходит изнутри колена и крепится к бедренной и большеберцовой костям. Латеральная (наружная) идет снаружи и соединяет бедренную и малоберцовую кости. Данные связки препятствуют патологическому смещению костей и стабилизируют сустав.
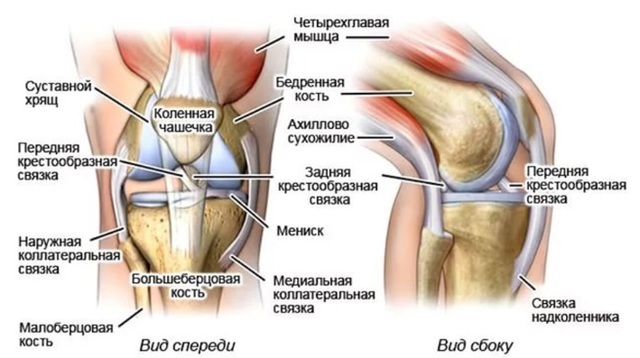
Рис. 1 Строение связочно-капсульного аппарата
Крестообразные связки, как видно из названия, характерно пересекаются друг с другом и находятся внутри коленного сустава. Существуют передняя и задняя крестообразные связки. Они также стабилизируют колено и препятствуют смещению большеберцовой кости относительно бедренной в прямом и обратном направлении.
Таким образом, коллатеральные связки колена предотвращают чрезмерное движение из стороны в сторону, в то время как крестообразные связки важны как для вращения, так и для устойчивости вперед-назад.
Симптомы при растяжении связок под коленом
Наиболее частыми симптомами растяжения связок колена являются боль и отек, которые возникают сразу же после травмы. Также симптомы могут ухудшаться в течение первых 48 часов, а затем постепенно исчезают в зависимости от тяжести повреждения. Нередко пациентов может беспокоить нестабильность сустава и смещение его составляющих.
Таким образом, растяжение и следующая за ним нестабильность сустава может привести к различным переломам и вывихам, лечение которых может быть достаточно сложным. Именно поэтому важно, чтобы пациенты при подозрении на данный вид патологии были вовремя обследованы и в дальнейшем получили соответствующее лечение и реабилитацию.
Причины
Растяжение связок колена может быть вызвано различными травмами, которые иногда возникают при занятиях спортом. Важно отметить, что травмой может считать, как «контактное» событие (удар конечности), так и «неконтактное» (например, растяжение при интенсивной тренировке, пренебрежение правилами безопасности).
Также данная проблема может возникнуть дома или на рабочем месте после падений или других повреждений, часто встречается при различных дорожно-транспортных происшествиях и нарушениях техники безопасности на различных производствах.
Нередко растяжение связок, а также другие травмы пациенты получаются из-за неправильной организации тренировок, чрезмерного использования горизонтальных беговых дорожек или отсутствия должной разминки и растяжки.
Передняя крестообразная связка обычно растягивается во время одного из следующих движений колена: внезапная остановка, скручивание, поворот, крайнее перенапряжение (гиперэкстензия); или прямой удар по внешней стороне колена или голени. Эти травмы наблюдаются среди спортсменов, занимающихся футболом, баскетболом, футболом, регби, боевыми искусствами, гимнастикой и лыжным спортом.
Чаще всего задняя крестообразная связка травмируется из-за прямого удара передней части колена, например, удара при дорожно-транспортном происшествии или резкого приземления на согнутое колено во время занятий спортом.
Медиальная коллатеральная связка может быть травмирован из-за сильного выгибания ноги наружу, в сторону от бедра (встречается наиболее часто у лыжников и борцов). Наружная коллатеральная связка травмируется редко, потому что её область обычно защищена противоположной ногой
Разрыв связки бывает следующих степеней:
Степень I: легкая травма, которая, вероятно, вылечится после изменения режима отдыха и активности в течение 1-2 недель.
Степень II: травма средней степени тяжести с частичным разрывом связки, которая потребует большего ограничения в деятельности и может занять 4-6 недель для восстановления.
Степень III: полный или почти полный разрыв связки. В зависимости от поврежденной связки может потребоваться более длительная реабилитация или хирургическое вмешательство.
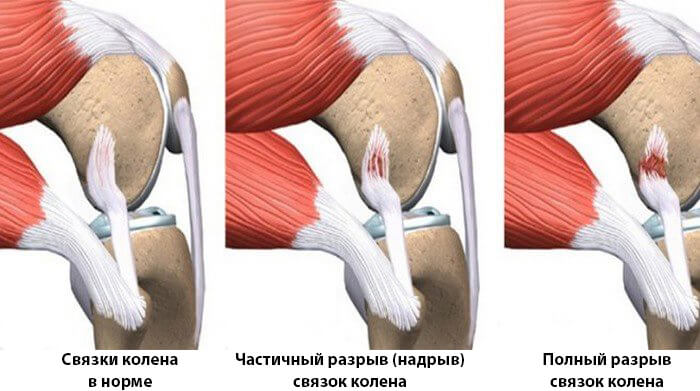
Рис. 2 Степени разрывов связок
Эта классификация обладает несколькими минусами, например, она достаточно субъективная, однако она очень важна для понимания серьёзности патологии и прогнозирования восстановления.
Диагностика
Обследование при подозрении на данное заболевание включает тестирование врачом различных связок, которые могут быть травмированы. Доктор с помощью специальных приемов может определить в какой именно связке произошло растяжение.
Часто рентген и магнитно-резонансная томография (МРТ), выполняются, если есть подозрение на более серьезную травму или если диагноз неясен.
В современной медицине диагноз “растяжение связок колена” не ставится по двум причинам:
- Важно знать, какая именно структура повреждена, так как это имеет большое значение для дальнейшего ведения пациентов. Например, травмы передней крестообразной связки (ПКС) часто требуют хирургической реконструкции. С другой стороны, для повреждения медиальной коллатеральной связки (MCL) достаточно редко прибегают к оперативному вмешательству.
- Он не информативен, так как невозможно определить по этому диагнозу степень повреждения. Незначительные изменения обычно требуют соответствующей малоинтенсивной терапии. Противоположно более тяжелые травмы могут потребовать серьезного лечения, реабилитации и, возможно, хирургического вмешательства.
Лечение
Обычно первые две степени лечатся консервативно. Врач определяет сроки терапии и восстановления. Если у вас растяжение связок колена I или II степени, ваш доктор, вероятно, порекомендует вам следовать следующим правилам:
- иммобилизируйте сустав – сделайте его неподвижным;
- приложите холод к травмированному участку, это уменьшит отек;
- используйте эластичный бинт, чтобы сжать припухлость;
- старайтесь держать поврежденную конечность как можно выше.
Если у диагностировано растяжение связок колена III степени или травма нескольких связок, лечение зависит от конкретного типа растяжения.
При повреждении крестообразных связок III степени может быть использован хирургический путь восстановления. При этом используется либо небольшой отрезок собственной ткани пациента (аутотрансплантат). Почти во всех реконструкциях коленного сустава используется артроскопическая хирургия под контролем камеры. Этот метод считается малотравматичным и не оставляет после себя больших повреждений кожи.
Растяжение медиальной коллатеральной связки степени III обычно лечится консервативно с помощью вышеописанных четырех правил, НПВП и физиотерапии. Однако в некоторых случаях для восстановления может также использоваться оперативное вмешательство.
Тяжелое растяжение наружной коллатеральной связки часто восстанавливается хирургическим путем.
При одновременном повреждение нескольких связок доктор обсуждает с пациентом различные варианты хирургического вмешательства.
Несколько советов о том, когда необходимо обратиться в клинику при повреждении колена:
- сустав стал очень болезненным или опухшим;
- резко перестал выдерживать массу тела человека;
- есть ощущение, что может колено прогнуться или вывихнуться кость.
Профилактика и прогноз
Почти все пациенты с рассматриваемой травмой могут рассчитывать на полное выздоровление после надлежащего лечения и хорошей программы физиотерапии. Почти все растяжения связок и большинство растяжений имеют отличный прогноз.
В качестве долгосрочного осложнения у некоторых людей может возникнуть боль в результате остеоартрита в травмированном коленном суставе. Этот симптом может проявиться только через много лет после первой травмы колена.
Как восстановить колено после растяжения связок?
Данный вопрос является одним из главных для каждого пациента вне зависимости занимается ли он профессиональным спортом или же получил травму в бытовых или рабочих условиях. Выше мы разобрали, что данный вид патологии имеет разнообразное количество форм, от которых и будет зависеть лечение и реабилитация больного.
Главный совет, который можно дать по поводу реабилитации: выполнять рекомендации лечащего врача. Связочный аппарат колена можно и нужно восстанавливать. Это необходимо для обеспечения нормальной подвижности и функциональности конечности.
После успешного лечения и реабилитации пациенту необходимо следовать следующим правилам:
Воспаление сустава колена – жар, боль и отек
Воспаление сустава колена – это защитный процесс организма. Спровоцировать его может как проникновение возбудителя (например, инфекции) или травмирующего фрагмента (например, отломка кости или подагрического кристалла мочевой кислоты), так и просто наличие в тканях поврежденных, разрушенных клеток (вследствие травмы, окислительного шока при стрессе).

Воспаление сустава колена мешает вести привычный образ жизни и без своевременного лечения может привезти к инвалидности.
При воспалении сустава колена иммунные клетки начинают группироваться в области поражения и уничтожать раздражитель (ведь продукты распада собственных клеток организму тоже нужно выводить).
Кажется, все прекрасно: у организма есть свои механизмы борьбы с раздражителем, и никакие препараты от воспаления суставов коленей не нужны. Если бы не несколько “но”:
- даже при высокой активности иммунных агентов погибшие клетки все равно выделяют ферменты, которые начинают повреждать близлежащие ткани (кромка воспаления как бы расползается);
- из-за того, что клетки в зоне воспаления не могут нормально функционировать, недоокисленные продукты их метаболизма приводят к скоплениям в тканях кислот – это провоцирует их дальнейшее разрушение;
- чем дальше заходит воспаление, тем больше времени займет реабилитация пораженного участка – ведь в процессе участвуют гормоны, клетки крови, патологический процесс сказывается на работе нервных окончаний, в тканях накапливаются свободные радикалы.
Поэтому оставлять свой организм один на один с врагом нельзя: он, конечно, победит, но отнюдь не малой кровью и не без последствий. Как же лечить воспаление сустава колена?
Причины воспаления в суставе колена
Воспаление в области колена не всегда связано с повреждением хряща или архитектуры сустава. Вызывать его могут изменения в нормальной работе мышечно-связочного аппарата (например, миозиты) или нервов. Также воспалительный процесс также может начаться не в суставе колена, а непосредственно в кости – например, при остеомиелите. Обычно такие патологии сопряжены с некротическими изменениями костной и хрящевой ткани.
Но самая распространенная причина “воспалительных” болей в области колена – это структурные и функциональные нарушения в коленном суставе.
Их могут вызывать:
- травмы;
- инфекционные заболевания;
- метаболические и эндокринные нарушения (подагра, сахарный диабет, гормональные сбои);
- аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка);
- сосудистые заболевания нижних конечностей (варикоз, тромбоз);
- воздействие вибрации или других источников микротравматизации;
- неправильное питание (в особенности, бедное витаминами А, В, С, Е);
- избыточный вес;
- чрезмерные нагрузки (например, при переносе тяжестей или занятиях спортом);
- отравления;
- хронические стрессы;
- переохлаждение или перегрев;
- ношение неудобной обуви.
Даже если очаг патологии находится, к примеру, в мягких тканях, воспаление всегда может “переброситься” на сустав, словно лесной пожар, даже от небольшой гематомы. Поэтому так важно лечить любые околосуставные воспаления и повреждения (суставной сумки, менисков, связок, нервов, костей, коленной чашечки) и системные инфекции (холецистит, пневмония, уретрит, эндометрит) при первых симптомах.
Воспаление сустава колена при артрозе
Артроз – это дегенеративно-дистрофическое заболевание, которое поражает суставной хрящ и головки костей. При отсутствии лечения оно приводит к сращению и полной неподвижности сустава, т.е., инвалидности.
Коленный сустав – один из наиболее уязвимых перед артрозом, поскольку он испытывает высокую нагрузку ежедневно. Даже если вы не занимаетесь бегом или прыжками, а просто работаете в неудобной позе подолгу или мало двигаетесь, риск заболевания повышается.
Явные признаки воспаления при артрозе колена – отек, горячая кожа, покраснение и скованность – как правило, появляются уже на 2-й стадии заболевания.
Поэтому обратиться к врачу следует при появлении боли и дискомфорта в колене после физической нагрузки, которые проходят по мере отдыха – тогда препараты от воспаления суставов коленей будут наиболее эффективны.
Воспаление сустава колена при артрите
Артрит коленного сустава – это воспалительный процесс, возникающий в суставной сумке вследствие травмы, инфекции или по другой причине, которая нарушает обмен веществ в колене.
Помимо боли и скованности, при артрите часто наблюдается общая слабость, повышение температуры, отеки. Кожа над коленом становится болезненной и разгоряченной, краснеет. В отличие от боли при артрозе, болевой синдром при артрите лишь усиливается в состоянии покоя – нарастает в ночное время и к моменту пробуждения, во время неподвижной работы.
Диагностика артрита требует установления его причин. Для этого врач может назначить рентген, МРТ или КТ, общий и биохимический анализ крови, пункцию синовиальной жидкости.
Воспаление сустава колена при бурситах и тендинитах
Бурсит – это воспаление суставной сумки с синовиальной жидкостью, которое зачастую возникает на фоне травмы, инфекции или подагры. Главный симптом бурсита – сильная болезненность при движении в суставе. Колено заметно опухает, может болеть при прикосновении к коже. Для точной диагностики бурсита, помимо осмотра, может потребоваться УЗИ или забор синовиальной жидкости.
Уже упомянутые причины могут вызывать и тендинит – воспалительно-дистрофическое заболевание сухожилия. Для него характерна острая или жгучая боль во время и после движения, скованность в суставе, напряженность мышц и связок. Отек с образованием характерного “узла” – характерный, но необязательный симптом этой патологии.
При отсутствии лечения бурсита и тендинита они могут перейти в периартрит – воспаление сухожилий, мышц и связок вокруг колена, которое отдает болью при любой нагрузке на сустав.
Воспаление сустава колена при хондропатиях и поражения мениска
Хондропатия – это собирательное название для ряда заболеваний, связанных с нарушением обмена веществ в хрящевой ткани. Нередко причиной хондропатий становятся болезни, связанные с нарушением синтеза коллагена, анатомические особенности строения (например, врожденные и приобретенные деформации надколенника). Из-за слабости хрящевой ткани и неправильного распределения нагрузки суставной хрящ начинает разрушаться. В суставную щель могут попадать мышечные волокна и связки, что приводит к их травмированию, появлению кровоизлияний и развитию воспаления. Для хондропатий характерно чувство трения при попытке согнуть колено, боль при нажатии, отечность сустава.
Чрезмерное сгибание или разгибание, выворотные движения в коленном суставе могут привести к воспалению мениска и его дальнейшей дегенерации. Для повреждения мениска характерна острая боль, отек, тугоподвижность сустава, щелчки и ощущение инородного тела в колене при движении.
Стадии воспаления сустава колена
Любой воспалительный процесс имеет 3 стадии:
- альтерация – собственно повреждение;
- экссудация – образование отеков в тканях;
- пролиферация – размножение клеток и восстановление пораженных тканей.
В случае с коленом этот процесс имеет свою особенность. Хрящевая ткань разрастается очень медленно, даже при условии, что околосуставной метаболизм протекает нормально. В случае же воспаления разрушенный участок хряща в коленном суставе может восстановиться лишь частично или (в пожилом возрасте) не восстановиться вовсе.
Поэтому стоит выделить также 3 стадии воспалительного процесса в коленном суставе:
1 стадия: слабые болевые ощущения, скованность движений, по утрам нужно “расходиться”, больным кажется, что суставы затекли от неудобной позы сна.
2 стадия: появляются отеки, боль усиливается, в особенности, после физических нагрузок, повышается температура кожи над суставом.
3 стадия: подвижность сустава сильно ограничена, боль мучает пациентов как в движении, так и в состоянии покоя, выполнение бытовых задач без приема сильнодействующих обезболивающих невозможно.
Воспаление в коленном суставе может быть как острым (от 3 дней до 3-х недель), так и хроническим (свыше 3-х недель). Оба эти состояния нуждаются в незамедлительном лечении и устранении причин.
Острое воспаление в колене дает о себе знать болью (иногда несильной – тянущей или распирающей, а иногда резкой, стреляющей), судорожными подергиваниями мышц, отеком, покраснением кожи над суставом, локальным повышением температуры. Часто больной сустав становится сложно сгибать или разгибать полностью. Больным тяжело подолгу стоять, появляется ощущение скованности или желание беречь колено.
Как лечить воспаление сустава колена
Лечение воспаления сустава колена направлено снятие болезненных ощущений, устранение отека и недопущение осложнений. Также важно восстановить метаболизм и микроциркуляцию крови в околосуставных тканях, защитить хрящевую ткань от разрушения и стимулировать ее восстановление.

Комплексное лечение воспаления суставов колена даст наиболее устойчивый результат в избавлении от болей.
На ранних стадиях проводится сугубо консервативное лечение воспаления в суставе колена:
- фармакотерапия;
- физиотерапия;
- диетотерапия.
При наличии в хряще крупных очагов эрозии, трещин и сколов, массивных скоплений экссудата, а также зарастании суставной щели остеофитами проводится оперативное лечение воспаления в суставе колена при помощи:
- пункции;
- шлифовки хряща;
- артроскопии;
- околосуставной остеотомии;
- частичного или полного эндопротезирования.
Также унять воспаление помогает введение в сустав протезов синовиальной жидкости.
Помимо основного лечения, нужно придерживаться рекомендаций врачей по поводу ортопедического режима:
- носите удобную обувь на низком каблуке;
- старайтесь не сидеть подолгу в позе “нога на ногу”;
- укрепляйте мышцы и разгружайте колени при помощи упражнения “велосипед” при первой возможности;
- одевайтесь по погоде.
Физиотерапия
Физиотерапевтические методики при воспалении сустава колена направлены на борьбу с отеками, болевым синдромом и трофическими нарушениями, нормализацию кровообращения и метаболизма, укрепление мышц и связок, возвращение подвижности суставу. Для этого используются:
- импульсные токи низкой частоты (амплипульс);
- УВЧ-терапия (токи ультравысокой частоты);
- электрофорез (с препаратами от воспаления суставов коленей);
- ультразвуковая терапия;
- радоновые, сероводородные ванны и другие бальнеологические процедуры;
- криотерапия;
- парафинотерапия.
Перед курсом физиотерапии нужно получить направление врача: некоторые методики могут только усилить воспаление.
Массаж
Массаж при воспалении в колене показан только после снятия обострения. Если кожа чувствительна и болезненна, имеет место невылеченная травма, любое массажное воздействие строго противопоказано!
Во остальных случаях больным рекомендовано прохождение лечебного классического и лимфодренажного массажа у специалиста-реабилитолога. Стандартный терапевтический курс составляет 10 сеансов.
С разрешения врача легкий самомассаж с наружными препаратами от воспаления в суставах коленей можно делать и дома, чтобы улучшить трофику тканей. Массировать нужно не само больное колено, а всю ногу от тазобедренного до голеностопного сустава, выполняя вращательные движения без сильного нажима в течение 10-15 минут. Даже если воспаление было диагностировано только в одном колене, массировать нужно оба. Массаж стоит выполнять 1 раз в день и прекращать при первых неприятных ощущениях.
Лечебная гимнастика после воспаления коленного сустава выполняется с величайшей осторожностью и под присмотром инструктора. Начинать упражнения можно при полном отсутствии болевого синдрома (в т.ч. при сгибании) и мышечной атонии, а также выпота в сустав. Нагрузки наращиваются постоянно, а реабилитация подразумевает 3 этапа.
Пассивное укрепление (до 1,5 месяцев).
- Пациент сидит на полу с ровной спиной, ноги прямые. Коленная чашечка медленно поднимается вверх напряжением бедренной мускулатуры, и фиксируется в верхней точке на несколько секунд.
- Исходное положение – лежа на спине, руки по швам, на ногах утяжелители. Сгибаем здоровую ногу (стопа стоит на полу), больную медленно поднимаем вверх (носок тянем к себе) до 45 градусов к полу. Фиксируем положение на 3-5 секунд.
- И.п. – лежа на животе, ноги прямые, руки вдоль тела. Сгибаем ногу в коленном суставе на 45-90 градусов и задерживаемся на 5 секунд.
Активная реабилитация (1,5-2 месяца).
- Выполняем неглубокие приседания, насколько позволяет состояние сустава.
- И.п. – стоя, руки на поясе. Делаем мягкие, плавные выпады вперед и назад поочередно обеими ногами.
- Желательно: махи с эспандером (закрепляем петлю на стопе, а эспандер закрепляем на уровне примерно 20 см от пола). И.п. – стоя, руки на поясе, спина прямая. При выполнении пытаемся тянуть носок на себя.
Окончательная реабилитация (до 4 месяцев).
На этом этапе рекомендованы занятия на тренажере. Если такой возможности нет, делаем следующие упражнения:
- И.п. – сидя на стуле, спина ровная. Сгибаем и разгибаем ноги до появления жжения или пульсации.
- И.п. – спиной к стенке. “Съезжаем” вниз, сгибая ноги примерно на 60 градусов и фиксируемся в этом положении на 30 секунд.
- И.п. – стоя перед стулом, руки на спинке. Держась за спинку, постепенно приседайте, так, чтобы бедро было перпендикулярно полу.
Препараты от воспаления суставов коленей
Как снять воспаление с сустава колена? Для лечения воспаления параллельно применяют местные средства, препараты для перорального приема. При генерализованном или чрезвычайно сильном воспалительном процессе врач может добавить инъекции. При инфицировании сустава назначают антибиотики, противомикробные средства, сульфаниламиды.

Существует несколько групп препаратов, которые назначают при воспалении суставов колена.
Противовоспалительные средства
Для лечения воспаления в суставе колена препаратами используются нестероидные средства и глюкокортикоиды (в тяжелых случаях).
Курсами по 10-12 дней принимают следующие НПВС:
- мелоксикам;
- кетопрофен;
- ибупрофен;
- диклофенак;
- индометацин;
- нурофен;
- нимесил.
Среди ГК для лечения суставов наиболее эффективны:
- дексаметазон;
- гидрокортизон;
- преднизолон;
- метилпреднизолон.
Хондропротекторы
Хондропротекторы при воспалении колена призваны защитить хрящевую ткань от повреждения, поставить необходимые вещества для укрепления синовиального хряща и связок. Они помогают уменьшить боль и воспаление, предотвратить обострения в дальнейшем, сохранить объем движения.
Врачи назначают для лечения воспаления в суставе колена препараты на основе хондроитин и глюкозамин сульфата:
- артракам;
- артра;
- хондрогард;
- структум;
- хондроитин комплекс;
- эльбона;
- артрадол;
- терафлекс.
Принимать их можно заранее, для профилактики – тогда вопрос как снять воспаление с сустава колена, с высокой вероятностью, обойдет Вас стороной.
Спазмолитики
Спазмы при воспалении выражаются в непроизвольных сокращениях, которые могут вызывать сильную боль, а также в непроходящем мышечном напряжении. Они ухудшают трофику тканей и подвижность сустава.
- дротаверин (но-шпа);
- папаверин;
- пенталгин;
- мидокалм;
- сирдалуд.
Местнораздражающие средства и корректоры микроциркуляции
Разогревающие и местнораздражающие средства очень важны в лечении воспаления сустава колена: они расширяют сосуды и увеличивают приток крови к пораженному участку. А значит, больше иммунных клеток и питательных веществ достигнет цели, уменьшится отек, снизятся болевые ощущения. Чтобы поддержать нагруженные сосуды (особенно, при массивном воспалении), параллельно принимают ангиопротекторы – в лечении воспаления в суставе колена препаратами они играют роль поддерживающей терапии.
Разогревающие мази, гели и кремы:
- финалгон;
- випросал и апизартрон (при отсутствии аллергии на пчелиный яд);
- капсикам или эспол;
- никофлекс;
- эфкамон;
- бальзам “Звездочка”;
- гель “Лошадиная Сила” для суставов.
- пентоксифиллин;
- циннаризин;
- экстракт конского каштана;
- троксерутин;
- троксевазин.
Питание при воспалении сустава колена
При воспалении суставов рекомендована диета, которая нормализует выработку простагландинов и антител – главных агентов воспаления в нашем организме. Поэтому меню должно содержать большое количество витаминов А, В, С и Е, полифенолов и флавоноидов, незаменимых жирных кислот. Для этого нужно есть:
- яйца;
- рыбу;
- молочные продукты;
- овощи (кроме картофеля) и фрукты;
- бобовые;
- цельнозерновые продукты и блюда из пророщенной пшеницы.
Мясо тоже важно для восстановления сустава, но есть нужно только нежирное (желательно, птица или кролик), приготовленное на пару или в фольге. Во время воспаления лучшие избегать жареных, соленых, сладких, острых продуктов – снеков, колбасных изделий, кондитерки.
Важно не голодать: разбейте суточную норму пищи на 5-6 приемов. Обязательно пейте чистую воду – свыше 2 литров в сутки.
Теперь, когда Вы знаете все необходимое о лечении воспаления в суставе колена, рекомендуем заняться профилактикой – ведь болезнь проще не допустить!

