Антибиотики для лечения детей
Антибиотик (антибактериальный препарат, противомикробное средство) – это препарат, который эффективен при лечении бактериальных инфекций. Его эффект заключается в непосредственном влиянии на бактерию, он ее убивает. Также его эффект может заключаться в замедлении размножения бактерии, что позволяет иммунитету справиться с ним. Высокая распространенность инфекций, большой выбор антибиотиков для детей, неоправданное назначение данных препаратов при заболеваниях у детей и взрослых привела к угрожающим последствиям для жизни людей – антибиотикоустойчивости. Согласно Евразийским рекомендациям , в ЕС 25000 смертей ежегодно связаны именно с антибиотикоустойчивостью. На данный момент противомикробные средства являются невосполнимым ресурсом человечества. Устойчивость к антибактериальным средствам можно рассматривать как угрозу национальной безопасности.
Прежде, чем перейти к выбору детского антибиотика, рассмотрению дозировки, длительности применения, необходимо разобрать и объяснить основные моменты в формировании устойчивости к антибактериальным средствам. Лишь после этого можно адекватно судить о выборе и подходу к назначению данных лекарственных средств.
Антибиотикорезистентность
Антибиотикорезистентность – это термин, обозначающий устойчивость к антибиотикам. Кто виноват в этом? Основной причиной является избыточное и бесконтрольное применение противомикробных средств. Это касается не только медицины.

Назначение антибиотиков всегда должно быть оправданным.
Причины
- Применение в медицине. Неоправданное назначение на амбулаторном этапе, в стационаре, самолечение (безрецептурный отпуск). Основной акцент уделяется противодействию неоправданного назначения антибиотиков в первичном звене (на амбулаторном этапе). Для этого специально разрабатываются и внедряются в практическое здравоохранение клинические рекомендации и алгоритмы по назначению антибиотиков детям. Также через средства массовой информации проводятся разъяснения населению о необходимости разумного применения антимикробных средств и опасности их самостоятельного применения.
- Применение антибиотиков в ветеринарии.
- Применение в агроиндустрии.
Основные правила правильного применения антибактериальных препаратов
- Противомикробное средство принимается только при наличии бактериальной инфекции, которая предполагается или доказана документировано.
- Во время применения лекарственного средства необходимо придерживаться оптимального режима. Первое – это правильный выбор лекарства. В остальном необходимо соблюдать адекватную дозу и длительность применения.
- При выборе лекарственного средства необходимо учитывать региональную ситуацию по устойчивости к антибиотикам наиболее распространенных возбудителей и учитывать вероятность инфицирования больного данными бактериями.
- Не применять антибиотики низкого качества и с недоказанной эффективностью.
- Не использовать антибиотики с целью профилактики.
- Эффект от применения антибактериального средства оценивают через 48-72 часа после начала лечения.
- Объяснить вред несоблюдения режима применения лекарственного средства, а также пояснить опасность самолечения.
- Способствовать правильному применению лекарственного средства со стороны больного.
- В каждом случае необходимо использовать методы, позволяющие установить причину инфекции.
- При назначении антибактериального препарата врачам необходимо придерживаться рекомендациям, основанным на доказательной медицине.
Показания к назначению антибиотиков
Довольно распространенной ошибкой является использование антибиотиков при заболеваниях, которые развиваются вследствие не бактериальной инфекции.

Не следует использовать антибиотики при вирусных инфекциях.
Среди таких заболеваний:
- Острый фарингит.
- Острый ларинготрахеит.
- Ринит.
- ОРВИ, только.
- Острый бронхит. Допустимо использование антибиотиков при развитии сужения бронхов, а также при длительности лихорадки более 5 дней.
В данных случаях назначение антибиотиков не оправдано, так как причиной, приведшей к данным заболеваниям, зачастую являются вирусы.
Существуют и спорные моменты, когда к развитию заболевания могут приводить как вирусы, так и бактерии. К таким заболеваниям относятся:
- Острый риносинусит.
- Острый средний отит.
- Острый тонзиллит.
В таких случаях антибиотик назначается исключительно после обследования и наблюдения врачом за пациентом.
При вирусных инфекциях (фарингит, ринит, ларингит, трахеит) эффективность антибиотиков равна эффекту плацебо. Важно помнить, что назначение антибактериальных средств не предотвращает развитие бактериальной суперинфекции (то есть присоединения бактериальной инфекции к уже имеющейся вирусной). Эффективных средств против ОРВИ нет. Применение распространенных в аптечных сетях противовирусных иммуностимулирующих средств зачастую не несет в себе никакого эффекта. В данном случае противовирусное средство можно рассматривать как аскорбиновую кислоту или чеснок. В таких случаях назначается адекватное патогенетическое и симптоматическое лечение, которое позволяет устранить и ликвидировать симптомы ОРВИ. Используются: парацетамол, ибупрофен, муколитики (амброксол, ацетилцистеин, карбоцистеин), сосудосуживающие капли в нос при насморке, назальный кортикостероид при риносинусите. Если же имеет место заболевания с вирусной или бактериальной причиной (тонзиллит, синусит, средний отит), то в таком случае рекомендуется отсроченная на 2-3 дня антибактериальная терапия. Отсроченная тактика назначения антибиотиков при инфекциях верхних дыхательных путей позволила снизить частоту назначений антибиотиков на 40%.
Данные утверждения несут за собой доказательный характер и более подробно описаны в учебном пособии «Рациональное применение антимикробных средств в амбулаторной практике врачей», написанное по основам и доказательной базе Евразийских рекомендаций 2016 года.
Основные виды антибиотиков и их распространенные представители на рынке
Ниже рассмотрим наиболее популярные и часто использующиеся группы антибактериальных средств:
- Бета-лактамы . Среди них выделяют пенициллины, цефалоспорины, карбапенемы. Среди пенициллинов стоит выделить: амоксициллин, ампициллин, тикарциллин, карбенициллин, мезлоциллин, мециллам. Наиболее популярными цефалоспоринами являются: цефазолин, цефалексин, цефуроксим, цефотаксим, цефтриаксон, цефепим, цефтобипрол. Карбапенемы используются гораздо реже. Можно выделить меропенем.
- Макролиды . К макролидам относятся: кларитромицин, азитромицин (сумамед), джозамицин.
- Тетрациклины . Наиболее распространенные: тетрациклин, доксициклин, окситетрациклин.
- Аминогликозиды . Популярные из них: гентамицин, амикацин, изепамицин.
- Левомицетины . Торговые наименования: левомицетин, хлоромицетин.
- Гликопептидные антибиотики . Наиболее часто используют: ванкомицин, блеомицин.
- Линкозамиды . В медицине используются: линкомицин, клиндамицин.
- Фторхинолоны . Среди них чаще всего используют: ципрофлоксацин, левофлоксацин, гемифлоксацин. Являются антибиотиком для детей широкого спектра действия. Данные антибиотики не противопоказанные в детской практике, но их применение у ребенка резко ограничено.

Важно помнить, что указанные препараты имеют свои показания и противопоказания, а также применяются против определенных инфекций.
Указанные препараты имеют свои показания и противопоказания, обладают узким или широким спектром активности в отношении бактерий. Некоторые из перечисленных препаратов могут использоваться детям до года. Детские антибиотики существуют в таблетках, в суспензии, в ампулах для внутривенного и внутримышечного введения. Расчет дозы, разведение антибиотиков и введение необходимой дозы ребенку должно производиться медицинским персоналом во избежание нежелательных, побочных реакций, а также осложнений во время выполнения инъекций. Они должны назначаться исключительно врачом.
Длительность применения антибактериальных средств
Родители часто задают вопросы: «Сколько дней ставят антибиотик детям? Какой лучший антибиотик для детей? Что давать ребенку при приеме антибиотиков?». В большинстве случаев достаточно 5-7 дней применения. Существуют исключения, при которых длительность применения может возрастать до 10 – 28 дней. На второй вопрос однозначно ответить нельзя. У каждого лекарственного средства существуют свои показания и противопоказания, поэтому использование того или иного препарата зависит от ситуации (возраста, диагноза, сопутствующей патологии и др.). На третий вопрос многие доктора ответят одинаково: « Пробиотики». Пробиотик позволит восстановить нормальную микрофлору кишечника, которая подверглась влиянию антибактериального средства. Как правило, они назначаются курсом от 2 недель до 1 месяца.

Вы всегда можете проконсультироваться с врачом, если вас интересуют какие-либо вопросы касательно лечения.
Согласно Евразийским рекомендациям, с целью преодоления антибиотикоустойчивости эксперты подчеркивают необходимость обращать внимание пациентов на строгое соблюдение режима применения лекарственного средства. Необходимо использовать оптимальные лекарственные формы антибиотиков с высокой биодоступностью, в частности, диспергируемые таблетки Солютаб, что согласуется с современной позицией ВОЗ и UNICEF . Преимущества диспергируемых таблеток Солютаб:
- Полностью всасываются в кишечнике. Вследствие этого эффект равен внутривенному эффекту.
- Создают высокую концентрацию в очаге инфекции.
- Лучшая переносимость.
- Хорошие органолептические свойства.
- Возможность растворять таблетки, что позволяет использовать данную лекарственную форму у детей.
- Для проглатывания требуется минимальное количество жидкости.
- Имеют преимущество перед суспензией – исключаются ошибки в приготовлении.
Диспергируемые таблетки, рекомендуемые ВОЗ и UNICEF:
- Флемоксин Солютаб
- Флемоклав Солютаб
- Супракс Солютаб
- Вильпрофен Солютаб
- Юнидокс Солютаб
Родителям детей стоит помнить, что незавершенный курс предписанного лечения антибиотиком приводит к формированию устойчивости бактерий и длительного нахождения микроба в организме.
Осложнения применения антибиотиков
Во время применения антибиотиков существует риск развития нежелательных реакций. К таким осложнениям относятся:
- Гепатотоксичность – повреждение печени. Чаще всего отмечается при приеме моксифлоксацина, макролидов, клавуланата.
- Кардиотоксичность – повреждение сердца. Такая реакция может отмечаться при применении фторхинолонов, азитромицина, кларитромицина.
- Нейротоксичность – повреждение нервной системы. Отмечается у фторхинолонов.
- Аллергия . Характерна для пенициллинов, цефалоспоринов.
По факту, чем шире спектр противомикробной активности, тем выше риск развития нежелательных реакций .
Выбор антибиотика у ребенка
Ранее мы рассмотрели основные заболевания верхних и нижних дыхательных путей, при которых могут применяться противомикробные средства. Сейчас разберем основные препараты, которые могут использоваться при той или иной патологии, а также укажем необходимую дозировку лекарственного средства.
Не принимайте антибиотики без назначения врача.
Не используйте препараты самостоятельно! Препараты и дозировки приведены ниже исключительно в ознакомительных целях и не эквивалентны лечению, назначаемому врачом.
Острый средний отит
Препаратом выбора является амоксициллин 40-90 мг/кг/сут в 3 приема. Длительность терапии 10 дней, у детей < 5лет, 5-7 дней у детей >5 лет. Препаратом второй линии является амоксициллин/клавуланат. Препаратом третьей линией является джозамицин.
Острый риносинусит
Аналогично применению антибактериальных средств при остром среднем отите.
Острый тонзиллит
Препаратом выбора является амоксициллин 45-60 мг/кг в 3 приема, Феноксиметилпенициллин вн 25-50 мг/кг 3-4 раза в сутки. Препаратом второй линии является цефиксим. Препаратом третьей линией является джозамицин. Длительность терапии 10 дней.
Внебольничная пневмония
Терапия выбора – амоксициллин вн 45-90 мг/кг/сут в 3 приема. Препаратом второй линии является амоксициллин/клавуланат, цефуроксим в/м, цефтриаксон в/м. Препаратом третьей линией является джозамицин 40-50 мг/кг/сут в 2 приема.
Антибиотики являются незаменимыми препаратами в борьбе с бактериальной инфекцией. Назначение данных лекарственных средств должно производиться исключительно по медицинским показаниям. Очень важно придерживаться предписанному режиму применения антибактериального средства. Не занимайтесь самолечением. При возникновении признаков инфекции обращайтесь к педиатру, который поможет установить диагноз, причину заболевания, а также назначить адекватное лечение.
Антибиотик для глаз — виды и механизм действия, формы выпуска, дозировка для детей и взрослых
Основным патогенетически ориентированным методом лечения внутриглазной бактериальной инфекции является интенсивная антибактериальная терапия. При использовании методов общей антибиотикотерапии необходимо иметь в виду возможность развития аллергической или даже анафилактической реакции со стороны организма. Поэтому перед назначением общей антибиотикотерапии необходимо выяснить подробный аллергологический анамнез у пострадавшего с травмой глаза.
Общую антибиотикотерапию для лечения и профилактики внутриглазной посттравматической инфекции целесообразно назначать в сочетании с методами местного применения, обеспечивающими наибольшее накопление лекарственного вещества в тканях глазного яблока.
В настоящее время можно выделить три основных метода местного введения антибактериальных средств:
1) медикаментозный;
2) хирургический;
3) комбинированный.
Обсуждая местную антибактериальную терапию, прежде всего следует рассмотреть два вопроса: о чувствительности возбудителя инфекционного процесса к различным антибактериальным препаратам и об особенностях распределения последних в тканях глаза при различных способах введения.
В клинической офтальмологии в борьбе с инфекционными поражениями глаза, в том числе с внутриглазной посттравматической инфекцией, применяется много антибиотиков, относящихся к различным группам. Помимо антибиотиков, широко используются сульфаниламидные и некоторые другие химиотерапевтические препараты. Перечень антибактериальных лекарственных средств, применяемых в глазной практике, их лекарственные формы, соответствующие дозы и концентрации при различных методах введения, а также сведения о наиболее оптимальных сочетаниях нескольких антибиотиков подробно приводятся в соответствующей справочной литературе.
В связи с этим в настоящем разделе нам представляется целесообразным уделить внимание рассмотрению вопросов, связанных с рациональным выбором антибактериального препарата с учетом его этиотропности и методики применения медикамента, что при осуществлении профилактических и лечебных мероприятий определяет получение оптимальных результатов.
Как известно, широкое и часто бесконтрольное применение антибиотиков в медицине в значительной степени изменило видовой состав возбудителей инфекционных заболеваний глаз. В последние годы значительно возросла роль стафилококка при различных заболеваниях, что объясняется развитием его устойчивости к антибиотикам. Участились случаи инфекционных поражений, вызванных синегнойной палочкой. Как показывает клиническая практика, стафилококковая и синегнойная инфекции представляют особые трудности в лечении больных.
В связи с появлением антибиотикорезистентных штаммов бактерий многие ранее с успехом применявшиеся препараты стали неэффективными. Нередко отмечаются случаи, когда микроорганизмы, вызывающие инфекционные поражения глаз, оказываются нечувствительными к нескольким антибиотикам одновременно. По данным литературы, число штаммов бактерий, нечувствительных ко многим известным антибиотикам, неуклонно возрастает. Как считает Ю. Ф. Майчук, рост числа аптибиотикорезистентных штаммов связан не столько с широким внедрением антибиотиков в офтальмологическую практику, сколько с нерациональным их применением.
Рациональными следует признать лишь те методы, которые позволяют обеспечить равномерное содержание антибактериального лекарственного вещества в тканях глаза в течение суток и исключить периоды его отсутствия. Динамическое наблюдение за изменениями резистентности выделенных штаммов стафилококка показывает ее значительный рост. Число пенициллиноустойчивых штаммов этого вида микроорганизмов, по данным разных авторов, составляет в настоящее время от 41,5 до 93%.
Появление полусинтетических антибиотиков вновь привлекло внимание к пенициллинам. Установлено, что, например, метициллин и оксациллин эффективны против штаммов стафилококков, устойчивых к бензилпенициллипу, а ампициллин активен как в отношении грамположительных микроорганизмов, так и целого ряда грамотрицательных возбудителей внутриглазной инфекции. По данным Л. Л. Гамалея и Р. Л. Губаревой, до 96% штаммов стафилококка высокочувствительны к метициллину и оксациллину. Однако при применении в клинической практике полусиптетических пенициллинов необходимо иметь в виду более низкую переносимость их тканями глава (Майчук Ю. Ф.).
При динамических наблюдениях за чувствительностью выделенных штаммов стафилококка к стрептомицину выявлено ее снижение. По данным многих авторов, в последние годы обнаружено отсутствие чувствительности к указанному антибиотику у большинства штаммов стафилококка. Обращает на себя внимание быстрое увеличение в последние годы числа штаммов микроорганизмов, нечувствительных к антибиотикам тетрациклиновой группы. Число штаммов, резистентных к тетрациклинам, достигает 48-55%. Установлено также увеличение резистентности стафилококка к левомицетину с 16,3% в 1959-2000 гг. до 46,4% в 1967-2010 гг. (Гольденберг А. З.). По данным А. Ф. Корниловой и Л. Е. Федорищевой, микроорганизмы, выделенные при первичной хирургической обработке проникающих ран глаза, нечувствительны к левомицетину в 67% случаев.
О высокой резистентности стафилококка к этому антибиотику (до 59% штаммов) сообщает Л. А. Седой. Интересно отметить, что, несмотря на применение в офтальмологической практике в течение многих лет антибиотиков, относящихся к группе аминогликозидов (неоминин, мономицин, канамицин, гентаминин), число устойчивых к ним штаммов остается небольшим — 3,5-8,8% (Майчук Ю. Ф.). По данным Л. А. Гамалея и Р. А. Губаревой, Е. Н. Индейкина, к аминогликозидам высокочувствительны большинство штаммов стафилококка — 92,5-98%. По данным литературы, сравнительно небольшим остается число штаммов, устойчивых к антибиотикам, относящимся к группе макролидов, например, эритромицину, олеандомицину.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Капли для глаз с антибиотиком. Список самых лучших и эффективных для детей и взрослых
Любые заболевания глаз, развивающиеся из-за активности патогенных бактерий, лечатся только с применением препаратов-антибиотиков.
Такие офтальмологические капли не являются средствами для монотерапии в большинстве случаев, но всегда составляют основу лечения.
Правильный выбор таких лекарств зависит от заболевания, возраста пациента и возбудителя недуга.
Поэтому подобрать такое средство самостоятельно невозможно: этим должен заниматься только специалист после предварительного обследования.
Что такое глазные капли с антибиотиком?

К сведению! Инфекционные патологии глаз возникают по причине распространения и повышения активности на поверхностях тканей глаз патогенной микрофлоры (а иногда инфекция развивается и внутри тканей).
Устранить таких возбудителей можно только с помощью препаратов-антибиотиков.
При этом эти средства крайне редко используются при вирусных или грибковых патологиях (для этих микроорганизмов разработаны отдельные средства).
Глазные капли с антибиотиками – это препараты исключительно местного применения (то есть предназначены для закапываний и не используются для приема внутрь).
Такие жидкие растворы могут включать в состав разные основные и вспомогательные вещества и отличаются по консистенции и эффективности.
В настоящее время существует несколько групп антибиотиков, в каждой из которых присутствуют десятки препаратов, но в офтальмологии используются антибиотики тетрациклиновой, макролидной и фторхинолоновой групп.
Принцип действия
В целом действие антибиотиков на патогенную микрофлору можно определить как разрушение бактерий агрессивными по отношению к ним химическими компонентами, входящими в состав таких лекарств.
На практике такие препараты по принципу действия делятся на два типа: бактериостатические и бактерицидные.

Стоит отметить! Первые не уничтожают сами микроорганизмы напрямую, но воздействуют на их клетки так, что бактерии перестают развиваться и размножаться и как следствие – колонии микроорганизмов вымирают.
При этом в какой-то момент (когда их количество становится меньше критического) к борьбе подключается иммунная система организма.
Бактерицидные средства уничтожают сами клетки бактерий и те погибают, но при этом погибающие микроорганизмы выделяют в кровь человека эндотоксины – токсические вещества.
Чтобы избежать негативного действия таких веществ, в курс лечения также включают препараты-бактериостатики.
В каких случаях применяются?
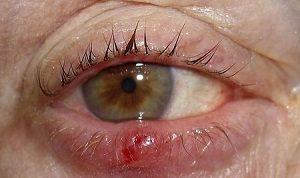
Капли с антибиотиками назначаются при инфекционных поражениях органов зрения.
Признаками таких заболеваний могут служить такие симптомы:
- выделения слизистого или гнойного характера из глаз;
- падение остроты зрения;
- покраснение конъюнктивальной оболочки;
- светобоязнь;
- жжение и зуд в глазах.
Обычно при таких симптомах назначают обследование, в ходе которого выявляются микроорганизмы-возбудители.

Имейте в виду! По результатам анализов могут быть определены следующие болезни, которые возникают из-за активности бактерий:
- Дакриоцистит.
Это закупорка слезного канала, которая в основном встречается у новорожденных, но может наблюдаться и у взрослых пациентов.
При такой непроходимости канала пациент испытывает чувство жжения, боли, область вокруг глаз отекает, происходит покраснение конъюнктивы. - Кератиты.
Воспаление роговой оболочки различной этиологии. Пациент испытывает болевые ощущения, внешне роговица выглядит помутневшей.
Заболевание проявляется как в качестве самостоятельно патологии, так и может быть осложнением инфекционных заболеваний других органов. - Ячмень.
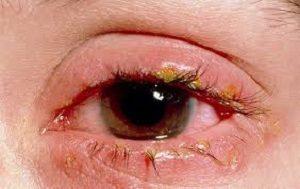
Болезнь представляет собой образование гнойников на краях нижнего и верхнего века. Пораженные участки воспаляются, опухают и краснеют. - Любые инфекционные конъюнктивиты.
Наиболее распространенное поражение конъюнктивальной оболочки.
Встречается в любом возрасте из-за несоблюдения правил личной гигиены или вследствие проявления активности патогенной микрофлоры на фоне ослабления иммунитета. - Ползучая язва роговицы, которая возникает при микротравмах поверхности глазного яблока.
В основном причиной недуга становится стрептококк, который проявляет чувствительность ко многим формам антибиотиков. - Блефариты.
Эти воспалительные заболевания распространяются на веки и могут быть в том числе бактериального происхождения.
При заболевании наблюдается появление гнойных выделений, из-за которых веки глаз могут склеиваться, как при конъюнктивитах.
В целом антибиотики (особенно широкого спектра действия) применяют при любых инфекционных процессах, в том числе – возникающих из-за перенесенных травм (бытового характера или нанесенных в ходе выполнения офтальмологических операций).
Группы капель

Обратите внимание! Существует три группы капель с антибиотиками, среди которых можно подбирать препараты для воздействия на определенные бактерии-возбудители.
В офтальмологии применяются препараты одного из следующих видов:
- Аминогликозиды.
Принцип действия таких растворов основан на воздействии непосредственно на содержимое клеток возбудителей.
Активные компоненты таких препаратов проникают через мембраны бактерий и нарушают функции жизнедеятельности микроорганизмов.
В свою очередь такие средства делятся на три поколения: первое – самое старое и наименее эффективное и при этом имеет достаточно большое количество побочных эффектов.
Самые современные средства третьего поколения не только оказывают минимальное негативное воздействие на организм, но и борются с микрофлорой, устойчивой к более слабым препаратам.
Всего насчитывается около ста офтальмологических растворов этой группы, но их число с каждым годом растет.
Хотя в то же время некоторые из этих средств выходят из употребления из-за появления более дешевых и эффективных аналогов. - Фторхинолоны.
Это относительно новая группа препаратов, но при своей высокой эффективности такие средства имеют много противопоказаний и побочных действий.
Это связано с тем, что фторхинолоны всасываются в системный кровоток, по которому распространяются по всему организму.
Но преимущество таких капель заключается в их активности по отношению к большинству бактерий и максимально быстрому эффекту. - Отдельно стоят средства на основе антибиотика левомицетин, который нарушает процессы синтеза белка в клетках бактерий на уровне ДНК и РНК.
Такие средства являются наименее дорогими, отличаются наименьшим количеством побочных эффектов (поэтому назначаются даже детям и беременным женщинам), но они не всегда эффективны.
Лучшие препараты для взрослых

Следует отметить! При лечении бактериальных инфекционных патологий глаз у взрослых офтальмолог может назначить следующие препараты:
- Ципролет.
Препарат на основе ципрофлоксацина, который назначается не только при патологиях, но и для обеззараживания и исключения развития вторичной инфекции в постоперационный период и при травмах глаз.
Для средства характерны кратковременные побочные эффекты в виде жжения, зуда и помутнения зрения.
Но это нормальное явление, которое не является причиной для отмены лечения (за исключением случаев, когда такой эффект длится более нескольких минут и проявляются сильные болевые ощущения).
Препарат закапывают 2-3 раза в сутки или по рекомендации врача. - Тобротп.
Аналог препарата тобрекс, который обладает бактерицидными и бактериостатическими свойствами.
Может воздействовать не только на бактерии, но и на некоторые формы грибковых возбудителей.
Используется до пяти раз в день, курс лечения длится в зависимости от особенностей протекания болезни. - Софрадекс.
Сильнодействующее средство на основе нескольких антибиотиков – фрамицидина, грамицидина и дексаметазона.
Этот препарат не применяют в сочетании с другими антибиотическими каплями, так как возможно проявление сильных побочных эффектов.
Капли закапывают в среднем до двух раз в день в течение недели. Более длительное лечение может способствовать развитию суперинфекции. - Альбуцид.
Распространенный антибиотик средней стоимости и эффективности, который используется в сочетании с другими средствами для лечения бактериальных конъюнктивитов, блефаритов и других инфекционных поражений.
Несмотря на то что такое средство рекомендуют для лечения детей, у некоторых из них при закапывании может возникать сильное чувство жжения.
Поэтому применять такой препарат для закапывания детям до пяти лет следует исходя из реакции ребенка на лекарство.
Взрослым же альбуцид рекомендуется закапывать до шести раз в день, снижая дозировку по мере уменьшения интенсивности симптомов болезни.
Список эффективных средств для детей

Будьте в курсе! Детям глазные капли с антибиотики назначают с осторожностью, так как такие препараты могут приводить к развитию различных побочных эффектов.
По этой причине специалисты предпочитают комбинировать несколько слабых препаратов, чем назначить одно сильное лекарство ребенку. Среди таких растворов выделяют такой список:
- Вигамокс.
Средство фторхинолоновой группы на основе антибиотика моксифлоксацина.
Препарат напрямую воздействует на бактерии на клеточном уровне, останавливая процессы их развития и размножения.
Закапывать вигамокс можно до трех раз в день. Курс лечения в среднем продолжается до пяти дней (в серьезных случаях – около недели). - Макситрол.
Комбинированные капли, которые не только разрушают клетки патогенных микроорганизмов, но и оказывают бактериостатическое действие, препятствуя дальнейшее размножение бактерий.
Применяется в разных дозировках в зависимости от степени тяжести заболевания.
Если форма нетяжелая – выполняются инстилляции каждые шесть часов.
При тяжелых формах болезней закапывание в первые несколько суток может выполняться ежечасно. - Витабакт.
Препарат, включающий активный компонент пиклоксидин.
Оказывает антибактериальное и противомикробное действие.
Хорошо переносится маленькими детьми и назначается пациентам в возрасте от одного года и старше.
В зависимости от тяжести симптомов в сутки можно закапывать средство от двух до шести раз не дольше десяти дней, но при необходимости курс лечения может быть продлен лечащим врачом. - Гентамицин.
Капли широкого спектра действия, которые вносят критические изменения в структуру РНК микроорганизма-возбудителя.
Инстилляции выполняются с частотой в 4 часа по две капли, но при остром протекании болезни закапывать гентамицин можно каждый час.
Глазные капли с антибиотиком широкого спектра действия
В случаях, когда сразу определить возбудителя заболевания не удается – назначаются капли широкого спектра действия.
Они проявляют активность по отношению к большему кругу микроорганизмов, но при этом уступают по эффективности препаратам узкого спектра действия.

Важно! Такие растворы актуальны в первые дни лечения, когда возбудитель еще не определен, и наиболее распространенными средствами этой категории являются:
- Левомицетин.
Универсальные капли, которые подходят для любого возраста, а также для беременных женщин.
Основной действующий компонент капель — хлорамфеникол.
Это синтетический антибиотик, который активен по отношению к любым кокковым микроорганизмам.
Закапывается трижды в день по одной капле в каждый глаз. - Сульфацил натрия.
Средство с выраженными антибактериальными свойствами, которое хорошо помогает при заболеваниях, вызванных стрептококками, гонококками, пневмококками.
В зависимости от диагноза инстилляции могут выполняться до шести раз в день. - Фуциталмик.
Средство на основе противомикробного соединения фузидина.
Препарат начинает внедряться в клеточную систему микроорганизмов сразу после закапывания.
Такой препарат закапывают два раза в сутки не более чем по одной капле в каждый глаз, так как является сильнодействующим раствором.
Глазные капли с антибиотиком от коньюктивита
Наиболее распространенное офтальмологическое заболевание, вызываемое бактериями – коньюктивит.

Внимание! В зависимости от вида конъюнктивита, степени тяжести и возраста пациента антибиотики при таком недуге могут назначать в разных комбинациях, в которых могут сочетаться:
- моксифлоксацин;
- стрептомицин;
- офтавикс;
- канамицин;
- спарфлоксацин;
- неомицин;
- левофлоксацин;
- мономицин;
- норфлоксоцин;
- гентамицин;
- ломефлоксоцин;
- сизомицин;
- офлоксоцин;
- нетилмицин;
- амикацин и другие средства.
Отзывы
«Когда у меня обнаружили блефарит – врач сразу сказал, что «переждать» болезнь и тем более лечить ее народными средствами нельзя – будет только хуже.
Мне сразу назначили норфлоксацин, который необходимо было закапывать трижды в день, но ничего против дополнительных примочек на травах врач не имел.
Лечение заняло у меня всего неделю, и в результате никаких последствий заболевания я не чувствовал».
Евгений Шолохов, Оренбург.
«Когда у меня появляется конъюнктивит (а это случается стабильно раз в 2-3 года из-за неблагоприятных условий моей работы) – я уже без посещения врача покупаю альбуцид и левофлоксацин.
Эти средства мне всегда помогают, и далеко не всегда приходится использовать оба вида капель сразу.
Болезнь проходит быстро, но что самое важное для меня – на эти лекарства у меня нет болезненных реакций, которые иногда встречаются у людей судя по отзывам».
Федор Николаевич, 49 лет.
Полезное видео
В данном видео показано, как закапывать капли в глаза:
Глазные капли с антибиотиками – единственное эффективное средство при бактериальных поражениях глаз.
К сожалению, многие потребители самостоятельно покупают такие препараты, исходя из рекомендаций знакомых.
И в некоторых случаях это приводит к ухудшению состояния или к неэффективному лечению, и чтобы этого избежать – не стоит заниматься самолечением, а при первых же признаках болезни обращаться к лечащему врачу.
АНТИБИОТИКИ РАЗНЫХ ГРУПП
Фузидиевая кислота и ее соли обладают бактериостатическим действием и имеют узкий спектр активности. Их главное клиническое значение заключается в действии на стафилококки.
Спектр активности
| Грам(+) кокки: | стафилококки, включая PRSA и многие MRSA. |
| Анаэробы: | С.difficile. |
Не действует на стрептококки, включая пневмококки (!), и энтерококки. К фузидиевой кислоте быстро развивается устойчивость.
Фармакокинетика
Хорошо всасывается в ЖКТ, биодоступность при приеме натощак составляет 90%. Накапливается в костях, суставах. Не проникает через ГЭБ. Выводится в основном через ЖКТ. Т1/2 – 9-14 ч.
Нежелательные реакции
- Диспептические и диспепсические явления.
- Гепатотоксичность (повышение активности трансаминаз, желтуха).
Факторы риска: длительное применение (особенно внутривенно), исходная патология печени. - Флебиты (при внутривенном введении).
Показания
- Стафилококковые инфекции при аллергии или устойчивости к β-лактамам (как правило, в сочетании с рифампицином, эритромицином, линкосамидами).
- C.difficile-ассоциированная диарея, псевдомембранозный колит (как препарат резерва).
Дозировка
Взрослые
Внутрь – по 0,5-1,0 г каждые 8 ч за 1 ч до еды; внутривенно капельно (в течение 2 ч) по 0,5 г каждые 8 ч.
Дети
Внутрь – 30-60 мг/кг/сут в 3 приёма; внутривенно капельно 20 мг/кг/сут в 3 введения.
Формы выпуска
Таблетки по 0,125 г и 0,25 г; гранулы для приготовления суспензии; флаконы по 0,25 г и 0,5 г порошка для приготовления раствора для инфузий (в виде диэтаноламиновой соли); мазь, 2%; крем, 2%; глазные капли, 1% (“Фуциталмик”).
Входит в состав комбинированных препаратов “Фуцидин-Н крем” (в 1 г – 20 мг фузидиевой кислоты, 10 мл гидрокортизона ацетата), “Фуцикорт крем” (в 1 г – 20 мг фузидиевой кислоты, 1 мг бетаметазона валерата).
ХЛОРАМФЕНИКОЛ
Левомицетин
Имеет широкий спектр активности. На пневмококк, менингококк и гемофильную палочку действует бактерицидно, на другую чувствительную микрофлору бактериостатически.
Применяется ограниченно из-за тяжелых нежелательных реакций и вторичной резистентности многих возбудителей.
Спектр активности
| Грам(+) кокки: | стрептококки, включая S.pneumoniae (пенициллинорезистентные пневмококки, как правило, устойчивы); стафилококки (однако многие штаммы устойчивы); энтерококки. |
| Грам(-) кокки: | менингококки, гонококки, М.catarrhalis. |
| Грам(-) палочки: | H.influenzae (включая ампициллинорезистентные штаммы), кишечная палочка, сальмонеллы, шигеллы, бруцеллы, иерсинии. Следует учитывать, что в России 50-90% шигелл и более 10% сальмонелл устойчивы. |
| Анаэробы: | клостридии, анаэробные кокки, бактероиды (включая полирезистентные B.fragilis). |
| Риккетсии. |
Фармакокинетика
Хорошо всасывается в ЖКТ, биодоступность составляет 70-80% и не зависит от пищи. Хорошо распределяется в организме: проникает через ГЭБ, ГОБ, создает высокие концентрации в ткани мозга, бронхиальном секрете, желчи. Метаболизируется в печени. Выделяется через почки преимущественно в неактивном состоянии, поэтому при почечной недостаточности дозу можно не снижать. Т1/2 у взрослых – 1,5-3,5 ч, у детей – 3-6,5 ч.
Внутрь хлорамфеникол применяется в виде основания, парентерально – в виде неактивного сукцината, активация которого происходит после отщепления остатка янтарной кислоты, но до этого значительная часть препарата может выделиться из организма. Поэтому внутривенно вводятся более высокие дозы, чем внутрь, а внутримышечное введение нерационально из-за непредсказуемости фармакокинетики.
Нежелательные реакции
- Гематотоксичность:
- Бактериальный менингит.
- Абсцесс мозга.
- Интраабдоминальные и тазовые инфекции.
- Генерализованные формы сальмонеллеза.
- Брюшной тиф.
- Риккетсиозы.
- Газовая гангрена.
- диспептические и диспепсические явления;
- окрашивание мочи, слюны и слезной жидкости в оранжево-красный цвет.
- гепатотоксичность (вплоть до развития гепатита);
- гематотоксичность: тромбоцитопения, гемолитическая анемия;
- гриппоподобный синдром (лихорадка, артралгия, миалгия). Чаще развивается при возобновлении приёма препарата после перерыва в лечении.
- Основное – туберкулёз, при котором рифампицин применяется обязательно в сочетании с изониазидом и другими противотуберкулёзными препаратами.
- Профилактика и лечение атипичных микобактериозов у ВИЧ-инфицированных пациентов (в сочетании с азитромицином, кларитромицином и др.).
- Лепра.
- Легионеллез (в сочетании с эритромицином).
- Стафилококковые инфекции, вызванные MRSA (в сочетании с ванкомицином, ко-тримоксазолом, фузидиевой кислотой, фторхинолонами).
- Диспептические явления, диарея (редко).
- Головная боль, головокружение.
- Цистит (острый и рецидивирующий).
- Бактериурия у беременных.
- Острый неосложнённый гонорейный уретрит, цервицит, проктит.
- Диссеминированная гонорея.
- Местные – зуд, жжение, сыпь (особенно при нанесении на поврежденную кожу и слизистые оболочки).
- При интраназальном применении иногда отмечается изменение вкуса.
- Инфекции кожи – фурункулез, фолликулит, целлюлит, импетиго (включая буллезные формы), рожа, трофические язвы, инфицированные дерматозы (в том числе инфицированная экзема), инфицированные раны, ссадины, ожоги.
- Наружный отит (кроме злокачественного).
- Санация носителей MRSA.
- Избегать попадания мази в глаза. Нельзя использовать дерматологическую мазь интраназально.
- С осторожностью применять у пациентов с почечной патологией, так как пропиленгликоль, входящий в мазевую основу, может всасываться через кожу и оказывать нефротоксический эффект.
- Не следует применять при беременности ввиду отсутствия данных о безопасности.
- Острые реакции (в момент введения) – лихорадка, озноб, головная боль, тремор.
Меры профилактики: медленное введение, премедикация антигистаминными препаратами. - Дистрофия и деструкция надпочечников (дозозависимая) с развитием острой надпочечниковой недостаточности.
- Эмбриотоксическое, тератогенное и мутагенное действие.
- Детский возраст.
- Надпочечниковая недостаточность.
- контакт с инфицированными;
- несоблюдение правил использования контактных линз;
- синусит;
- иммунодефицитные состояния.
- Staphylococcus aureus, S.epidermidis, S.pneumonie, S.viridans;
- Haemophilus influenzae;
- Streptococcus pneumoniae;
- Moraxella spp.
- эпителиальный слой, покрывающий конъюнктиву;
- гематологические иммунные механизмы, действующие в сосудах конъюнктивы;
- иммуноглобулины и лизоцим, содержащиеся в слезной пленке;
- эффект «омывания» от моргания и слезотечения.
- Haemophilus influenzae;
- Streptococcus pneumoniae;
- Moraxella catarrhalis 1
- гентамицин;
- тобрамицин;
- ципрофлоксацин;
- гатифлоксацин;
- офлоксацин; .
- ципрофлоксацин;
- гатифлоксацин;
- офлоксацин;
- эритромицин.
- а) обратимая – ретикулоцитопения, тромбоцитопения, анемия, зависящие от суточной и курсовой дозы;
б) необратимая – апластическая анемия с почти 100% летальным исходом, которая встречается редко (1 случай на 10-40 тыс пациентов), может развиваться через 6-8 недель после отмены препарата, после однократного и даже местного приёма.
Показания
Учитывая высокую частоту и опасность нежелательных реакций, при всех приведенных ниже показаниях хлорамфеникол рассматривается как резервный антибиотик.
Предупреждение
Для раннего выявления гематотоксичности необходимо каждые 3 дня проводить клинический анализ крови с определением ретикулоцитов и тромбоцитов.
Дозировка
Взрослые
Внутрь и парентерально – 50-75 мг/кг/сут в 4 приёма (введения) независимо от еды.
Дети
Первая неделя жизни – 25 мг/кг/сут в 1 введение, 2-4 неделя – 25-50 мг/кг/сут в 1-2 введения, старше 4 недель – 25-50 мг/кг/сут в 2-3 введения. Детям старше 1 года – 50-75 мг/кг/сут в 4 введения.
Формы выпуска
Таблетки по 0,25 г и 0,5 г; капсулы по 0,1 г, 0,25 г и 0,5 г; 0,25% глазные капли; флаконы по 0,5 г и 1,0 г порошка для приготовления раствора для инфузий.
РИФАМПИЦИН *
Римактан
Полусинтетический бактерицидный антибиотик, обладающий широким спектром активности.
Спектр активности
| Микобактерии: | M.tuberculoisis, M.leprae, “атипичные” микобактерии (M.avium, M.kansasii, M.marinum и др.). |
| Грам(+) кокки: | стрептококки, включая многие пенициллинорезистентные пневмококки; стафилококки, включая PRSA и многие MRSA. Энтерококки устойчивы. |
| Грам(-) кокки: | гонококки, менингококки. |
| Грам(-) палочки: | Н.influenzae (включая штаммы, устойчивые к ампициллину и хлорамфениколу), легионеллы, F.tularensis. Бактерии кишечной группы (E.coli, сальмонеллы и др.) малочувствительны. |
Фармакокинетика
Хорошо всасывается в ЖКТ, биодоступность при приеме натощак составляет 95%, но снижается в присутствии пищи. Проникает в различные жидкости и ткани, проходит через ГЭБ. Метаболизируется в печени. Выделяется с желчью и мочой, частично со слюной и слезной жидкостью. T1/2 – 1-4 ч, при почечной недостаточности не изменяется.
Нежелательные реакции
Малые:
Большие:
Лекарственные взаимодействия
Рифампицин является индуктором микросомальных ферментов печени, поэтому он усиливает метаболизм многих препаратов: сердечных гликозидов, теофиллина, глюкокортикоидов, оральных контрацептивов и др., что может привести к снижению их терапевтического эффекта.
Показания
Дозировка
Взрослые
Внутрь – 0,45-0,6 г/сут в 1-2 приёма за 1 ч до еды; при туберкулёзе – 10-20 мг/сут в один прием (не более 0,6 г/сут). Внутривенно капельно – 0,45-0,6 г/сут в одно введение в течение 3 ч. При стафилококковой (MRSA) инфекции по 0,45 г 2 раза в сутки, внутрь или внутривенно.
Дети
Внутрь – 10-20 мг/кг/сут (не более 0,6 г/сут) в 1-2 приёма; внутривенно капельно – 10-20 мг/кг/сут в одно введение.
Формы выпуска
Капсулы по 0,15 г, 0,3 г и 0,45 г; таблетки по 0,15 г, 0,3 г, 0,45 г и 0,6 г; флаконы по 0,15 г и 0,6 г порошка для приготовления раствора для инфузий.
* В США известен под генерическим названием рифампин.
ФОСФОМИЦИН ТРОМЕТАМОЛ
Монурал
Бактерицидный антибиотик с преимущественной активностью в отношении грамотрицательной флоры.
Спектр активности
| Грам(-) палочки: | E.coli, протеи и некоторые другие, включая полирезистентные штаммы. |
| Грам(+) кокки: | умеренно чувствительны стафилококки. |
Устойчивы стрептококки, энтерококки, Р.aeruginosa и анаэробы.
Фармакокинетика
Биодоступность при приеме внутрь натощак составляет 60%. Хорошо распределяется в организме, проникая в различные органы и ткани. Высокие концентрации отмечаются в почках. Выводится в неизмененном виде с мочой. T1/2 – 4 ч.
Нежелательные реакции
Показания
Дозировка
Взрослые
Внутрь – при остром цистите 3,0 г однократно; при рецидивирующем – две дозы по 3,0 г через 24 ч.
Дети старше 5 лет
Внутрь – 2,0 г однократно.
Форма выпуска
Гранулы в пакетиках по 3,0 г.
СПЕКТИНОМИЦИН
Тробицин
Имеет структурное сходство с аминогликозидами, является аминоциклитолом. Обладает бактериостатическим эффектом и узким спектром активности. Основное клиническое значение имеет активность против N.gonorrhoeae. Чаще всего используется при аллергии на β-лактамы.
Спектр активности
N.gonorrhoeae, включая пенициллиноустойчивые штаммы.
Фармакокинетика
Хорошо всасывается при внутримышечном введении. Плохо проходит через тканевые барьеры. Не метаболизируется, выводится почками в неизмененном виде. Т1/2 – 2-3 ч.
Нежелательные реакции
В целом хорошо переносится. В отличие от аминогликозидов не обладает нефротоксичностью и ототоксичностью. Иногда отмечаются сыпь, крапивница, лихорадка, головокружение, тошнота, инфильтраты в месте инъекции.
Показания
Предупреждение
Не следует использовать спектиномицин при гонорейном фарингите, так как он не создает адекватных концентраций в слюне.
Дозировка
Взрослые
Внутримышечно: при уретрите, цервиците, проктите – 2,0 г однократно; при диссеминированной инфекции – по 2,0 г каждые 12 ч в течение 3 дней.
Форма выпуска
Флаконы по 2,0 г порошка для приготовления раствора для инъекций с приложением растворителя.
МУПИРОЦИН
Бактробан
Препарат природного происхождения, проявляющий в зависимости от концентрации бактериостатическое или бактерицидное действие. Предназначен для местного применения. Наиболее важная отличительная черта мупироцина – высокая активность против стафилококков, включая штаммы, резистентные к пенициллину, аминогликозидам, макролидам, линкосамидам, в том числе MRSA. Практически не влияет на нормальную микрофлору кожи.
Спектр активности
| Грам(+) кокки: | S.aureus (влючая MRSA), коагулазонегативные стафилококки; стрептококки групп A, B, C, G. |
| Грам(-) палочки: | E.coli, P.multocida. |
Не действует на энтерококки, грамположительные палочки, большинство энтеробактерий, P.aeruginosa, анаэробы
Фармакокинетика
Всасывание через неповрежденную кожу составляет не более 0,25%, при повреждениях кожи усиливается. Может подвергаться медленной частичной инактивации в кожи. Из-за высокой степени связывания с белками активность снижается в присутствии сыворотки крови.
Нежелательные реакции
Показания
Предупреждения
Дозировка
Взрослые и дети
Дерматологическая мазь наносится на пораженные участки кожи 2-3 раза вдень. Назальная мазь в количестве равном размеру спичечной головки вводится в обе половины носа 2-3 раза в день в течение 5-7 дней.
Формы выпуска
Мазь дерматологическая, 2%; мазь назальная, 2%.
ДИОКСИДИН
Синтетический препарат, оказывающий бактерицидное действие и обладающим широким антимикробным спектром. В связи с высокой токсичностью предназначен главным образом для местного применения.
По мнению некоторых российских клиницистов, при тяжелых инфекциях может быть использован системно в качестве препарата резерва, поскольку он действует на полирезистентные микроорганизмы. Однако контролируемых клинических исследований диоксидина не проводилось; критерии оценки чувствительности микрофлоры отсутствуют.
Фармакокинетика
При внутривенном введении проникает в различные ткани и жидкости. Не метаболизируется, выводится почками. Хорошо всасывается через раневую поверхность при местном применении. Количественные параметры (Т1/2 и др.) не установлены.
Нежелательные реакции
Показания
Местно – орошение инфицированных ран, промывание полостей, инстилляции в мочевой пузырь.
Внутривенно – тяжёлые инфекции (сепсис, перитонит и др.), но только по жизненным показаниям при отсутствии других, менее токсичных антибиотиков.
Противопоказания
Дозировка
Взрослые
Внутривенно медленно – 10 мг/кг/сут в 2-3 введения.
В полости – 10-50 мл 1% раствора 1-2 раза в сутки (не более 70 мл в сутки).
Формы выпуска
Ампулы по 10 мл и 20 мл 0,5% раствора для внутривенного введения; ампулы по 10 мл 1% раствора для местного и внутриполостного применения; мазь, 5%.
Флуимуцил®-антибиотик ИТ (Fluimucil ® -antibiotic IT)
Содержимое флакона: белая или светло-желтая пластинчатая масса с легким серным запахом.
Содержимое ампулы: прозрачная бесцветная жидкость без запаха и вкуса.
Фармакологическое действие
Фармакодинамика
Тиамфеникола глицинат ацетилцистеинат — это комплексное соединение, объединяющее в своем составе антибиотик тиамфеникол и муколитик ацетилцистеин. После всасывания тиамфеникола глицинат ацетилцистеинат расщепляется на ацетилцистеин и тиамфеникол.
Тиамфеникол является производным хлорамфеникола, механизм действия связан с ингибированием синтеза белка бактериальной клетки. Тиамфеникол обладает широким спектром антибактериального действия, эффективен in vitro в отношении бактерий, наиболее часто вызывающих инфекции дыхательных путей: грамположительных (Streptococcus pneumoniae, Corynebacterium diphtheriaе, Staphylococcus spp., Streptococcus pyogenes, Listeria spp., Clostridium spp.) и грамотрицательных (Haemophilus influenzae, Neisseria spp., Salmonella spp., Escherichia coli, Shigella spp., Bordetella pertussis, Yersinia pestis, Brucella spp., Bacteroides spp.).
Ацетилцистеин, разрывая дисульфидные связи мукопротеидов, быстро и эффективно разжижает мокроту, гной, снижает их вязкость и способствует отхождению. Ацетилцистеин облегчает проникновение антибиотика тиамфеникола в ткани легких, угнетает адгезию бактерий на эпителии дыхательных путей.
Фармакокинетика
Тиамфеникол быстро распределяется в организме, накапливается в тканях дыхательных путей в терапевтических концентрациях (соотношение концентрации ткань/плазма составляет около 1). Максимальная концентрация в плазме достигается через 1 час после внутримышечного введения. Период полувыведения составляет около 3 часов, объем распределения составляет 40–68 л.
Связывание с белками плазмы до 20%. Выводится почками посредством клубочковой фильтрации, через 24 часа после введения количество неизмененного тиамфеникола в моче составляет 50–70% от введенной дозы. Проникает через плацентарный барьер.
Ацетилцистеин после применения быстро распределяется в организме, период полувыведения составляет 2 часа. В печени деацетилируется до цистеина. В крови наблюдается подвижное равновесие свободного и связанного с белками плазмы ацетилцистеина и его метаболитов (цистеин, цистин, диацетилцистеин). Ацетилцистеин проникает в межклеточное пространство, преимущественно распределяется в печени, почках, легких, бронхиальном секрете. Выводится почками в виде неактивных метаболитов (неорганические сульфаты, диацетилцистеин), незначительная часть выделяется в неизмененном виде через кишечник. Проникает через плацентарный барьер.
Показания
Флуимуцил ® -антибиотик ИТ применяют для лечения инфекционно-воспалительных заболеваний, вызванных чувствительными к препарату микроорганизмами и сопровождающихся мукостазом:
заболевания верхних дыхательных путей и лор-органов (экссудативный средний отит, синусит, ларинготрахеит);
заболевания нижних дыхательных путей (острый и хронический бронхит, затяжная пневмония, абсцесс легких, эмфизема, бронхоэктатическая болезнь, муковисцидоз, бронхиолит, коклюш);
профилактика и лечение бронхолегочных осложнений после торакальных хирургических вмешательств (бронхопневмония, ателектаз);
профилактика и лечение обструктивных и инфекционных осложнений трахеостомии, подготовка к бронхоскопии, бронхоаспирации;
сопутствующие неспецифические формы респираторных инфекций для улучшения дренирования, в т.ч. кавернозных очагов, при микобактериальных инфекциях.
Противопоказания
гиперчувствительность к одному из компонентов препарата;
С осторожностью: печеночная недостаточность; хроническая почечная недостаточность; дети первых двух лет жизни (в связи с возрастными особенностями функции почек).
Применение при беременности и кормлении грудью
При беременности препарат назначают только тогда, когда потенциальная польза для матери превышает потенциальный риск для плода.
При необходимости назначения препарата в период лактации следует прекратить грудное вскармливание на время лечения.
Побочные действия
Для системного и местного путей введения — аллергические реакции.
При внутримышечном введении возможно легкое жжение в месте введения, ретикулоцитопения, анемия, лейкопения, нейтропения, тромбоцитопения, тошнота, рвота, диарея.
При длительном применении возможен неврит зрительного нерва, периферическая нейропатия.
При ингаляционном введении — рефлекторный кашель, местное раздражение дыхательных путей, стоматит, ринит, тошнота. Возможен отек гортани, бронхоспазм (преимущественно у больных бронхиальной астмой), в этом случае назначают бронходилататоры.
Взаимодействие
Одновременное назначение противокашлевых средств может усилить застой мокроты из-за подавления кашлевого рефлекса.
Не рекомендуется смешивать с другими препаратами в аэрозоле.
Способ применения и дозы
Флуимуцил ® -антибиотик ИТ вводят внутримышечно, применяют для ингаляций, инстилляций, промывания полостей.
Ингаляционно: взрослым — по 250 мг 1–2 раза в сутки; детям — по 125 мг 1–2 раза в сутки.
Порядок проведения ингаляции:
– снять с флакона защитный алюминиевый колпачок;
– непосредственно перед ингаляцией вскрыть ампулу с растворителем;
– с помощью шприца ввести содержимое ампулы в закрытый флакон с препаратом, тщательно перемешать;
– с помощью шприца из закрытого флакона с раствором набрать необходимый объем раствора, назначенный врачом;
– влить раствор в резервуар небулайзера (ингалятора);
– с помощью носовых насадок или маски провести ингаляцию в течение 5–10 минут.
Приготовленный раствор для ингаляций можно использовать в течение 24 часов при хранении при температуре 5 °C (в холодильнике).
Эндотрахеально: через бронхоскоп, интубационную трубку, трахеостому — по 1–2 мл раствора (для взрослых растворяют в 4 мл воды для инъекций 500 мг сухого вещества, для детей — 250 мг).
Местно: для введения в околоносовые пазухи, а также для промывания полостей после хирургических вмешательств в области носа и сосцевидного отростка по 1–2 мл раствора (для взрослых растворяют в 4 мл воды для инъекций 500 мг сухого вещества, для детей — 250 мг).
При заболеваниях носоглотки и уха закапывать по 2–4 капли в каждый носовой ход или наружный слуховой проход.
Внутримышечно: взрослым — по 500 мг 2–3 раза в сутки; детям до 3 лет — по 125 мг 2 раза в сутки; от 3 до 7 лет — по 250 мг 2 раза в сутки; от 7 до 12 лет — по 250 мг 3 раза в сутки; от 13 до 15 лет — по 500 мг 2 раза в сутки; от 16 до 18 лет — 500 мг 2 или 3 раза в сутки.
Для пациентов с клиренсом креатинина 20–50 мл/мин доза составляет 500 мг 2 раза в день; при клиренсе креатинина 5–19 мл/мин — 500 мг 1 раз в день.
Для недоношенных и новорожденных детей до 2 недель средняя доза — 25 мг/кг в сутки.
При необходимости дозы могут быть увеличены в 2 раза (в первые 2–3 дня лечения в особо тяжелых случаях). Нельзя увеличивать дозу у недоношенных и новорожденных детей, а также у пациентов старше 65 лет.
Курс лечения — не более 10 дней.
Передозировка
Симптомы: изменение бактериальной флоры, суперинфекции. Возможно усиление побочного действия препарата (за исключением аллергических реакций).
Лечение: рекомендуется поддерживающая терапия.
Особые указания
Во время лечения следует контролировать картину периферической крови. При снижении количества лейкоцитов (менее 4 тыс/мкл) и гранулоцитов (более чем на 40%) препарат отменяют.
Дозу тиамфеникола следует снизить при почечной недостаточности средней и тяжелой степени. Кроме того, пациентам с нарушениями функции почек средней и тяжелой степени рекомендуется проводить отдельно терапию антибактериальными и муколитическими средствами.
Раствор Флуимуцила ® -антибиотика ИТ не должен контактировать с металлическими и резиновыми поверхностями.
Для проведения ингаляции рекомендуется использование компрессорного небулайзера, он должен быть настроен таким образом, чтобы размер распыляемых частиц составлял 3–20 микрон. Желательно использовать небулайзер из стекла или пластика. Если в небулайзере имеются металлические или резиновые детали, их необходимо промыть водой после использования.
Влияние на способность управлять транспортными средствами и работать с механизмами. Флуимуцил ® -антибиотик ИТ не влияет на возможность управления транспортными средствами и другими механизмами.
Форма выпуска
Лиофилизат для приготовления раствора для инъекций и ингаляций, 500 мг. По 810,0 мг лиофилизата для приготовления раствора для инъекций и ингаляций во флаконах бесцветного стекла (тип I), укупоренных хлорбутилкаучуковой пробкой и алюминиевым колпачком под обкатку.
По 4,0 мл воды для инъекций в ампулах бесцветного стекла (тип I).
По 3 флакона лиофилизата в комплекте с 3 ампулами растворителя в пластиковом поддоне вместе с инструкцией по применению помещают в пачку картонную.
Производитель
Замбон С.П.А., Италия, 36100, Виа делла Кимика, 9, Виченца, Италия.
Претензии по качеству препарата направлять по адресу представительства АО «Замбон С.П.А.» (Италия). Россия, 121002, Москва, Глазовский пер., 7, офис 17.
Тел.: (495) 933-38-30/32; факс: (495) 933-38-31.
Условия хранения
При комнатной температуре 15–25 °C
Хранить в недоступном для детей месте.
Срок годности
3 года 5 лет – растворитель
Не применять по истечении срока годности, указанного на упаковке.
Заказ в аптеках
Представленная информация о ценах на препараты не является предложением о продаже или покупке товара.
Информация предназначена исключительно для сравнения цен в стационарных аптеках, осуществляющих деятельность в соответствие со статьей 55 Федерального закона «Об обращении лекарственных средств» от 12.04.2010 N 61-ФЗ.
Бактериальный конъюнктивит
Конъюнктивит — воспаление соединительной оболочки глаза — имеет четыре основные причины: вирусы, бактерии, аллергены и раздражители. На бактериальный конъюнктивит (БК) приходится 18—57 % случаев всех острых конъюнктивитов. По данным Эндрю Смит (Andrew Smith, C. Mitchell Waycaster), опубликованным в журнале BMC Ophthalmology в 2009 году, частота БК составляет 135 случаев на десять тысяч человек.
Этиология БК
БК чаще всего развивается у здоровых лиц. Определены факторы риска заболевания:
По данным группы исследователей из Эр-Рияда, Саудовская Аравия, под руководством Эхаба Хаммуды (Hammouda Ehab), опубликованным в Европейском журнале офтальмологии в 1999 году, наиболее часто возбудителями БК являются:
В редких случаях БК ассоциируется с Neisseria gonorrhoeae и Chlamydia trachomatis. К группе риска хламидийного и гонококкового БК относятся лица, ведущие беспорядочную половую жизнь.
Хронизация БК чаще всего наблюдается при инфицировании Staphylococcus aureus, Moraxella lacunata, бактериями семейства Enterobacteriaceae; Chlamydia trachomatis.
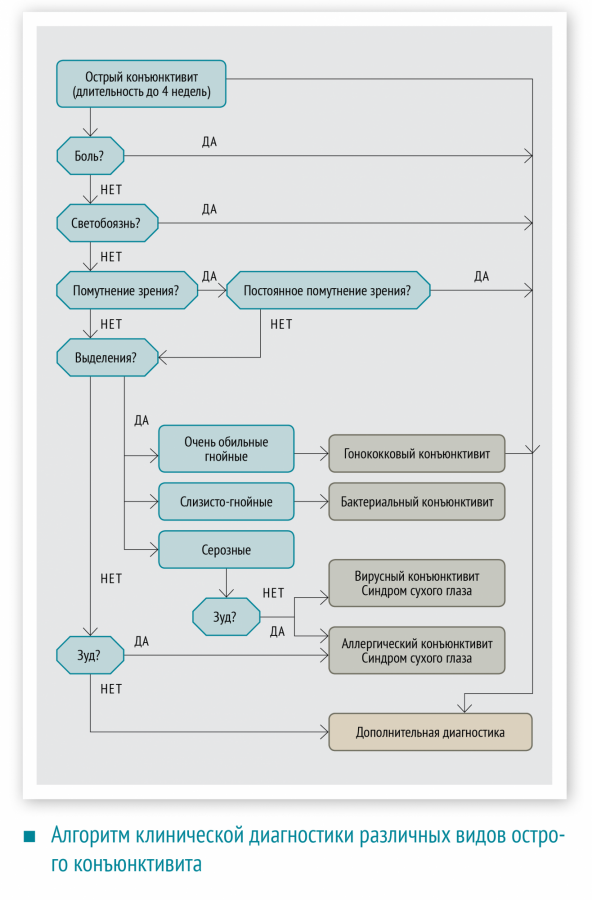
Схема 1. Порядок диагностики конъюнктивита
Патогенез БК
Инфицированию конъюнктивы противостоят четыре физиологических барьера:
Уязвимость одного или нескольких барьеров, например, снижение продукции слезной жидкости, повреждение эпителиального слоя конъюнктивы, травмы глаза, снижение иммунного ответа и др., создает благоприятные условия для развития БК.
БК может развиться при контакте с контаминированной водой, полотенцами, постельным бельем и т. д. Заражение новорожденных хламидийным и гонококковым конъюнктивитом происходит во время прохождения через естественные родовые пути. Другой вариант — аномальная пролиферация микроорганизмов нормальной флоры конъюнктивы.Что касается вопроса о том, заразен или нет бактериальный конъюнктивит, то, учитывая способы распространения заболевания, ответ будет положительным, поэтому контакты с больными имеет смысл ограничивать.
Поверхностные ткани глаза колонизированы нормальной флорой, включающей штаммы коагулазонегативных стафилококков, стрептококков, Corynebacterium и другие микроорганизмы. Изменения в иммунной защите могут привести к избыточному росту бактерий, заселяющих конъюнктиву в норме, и развитию БК.
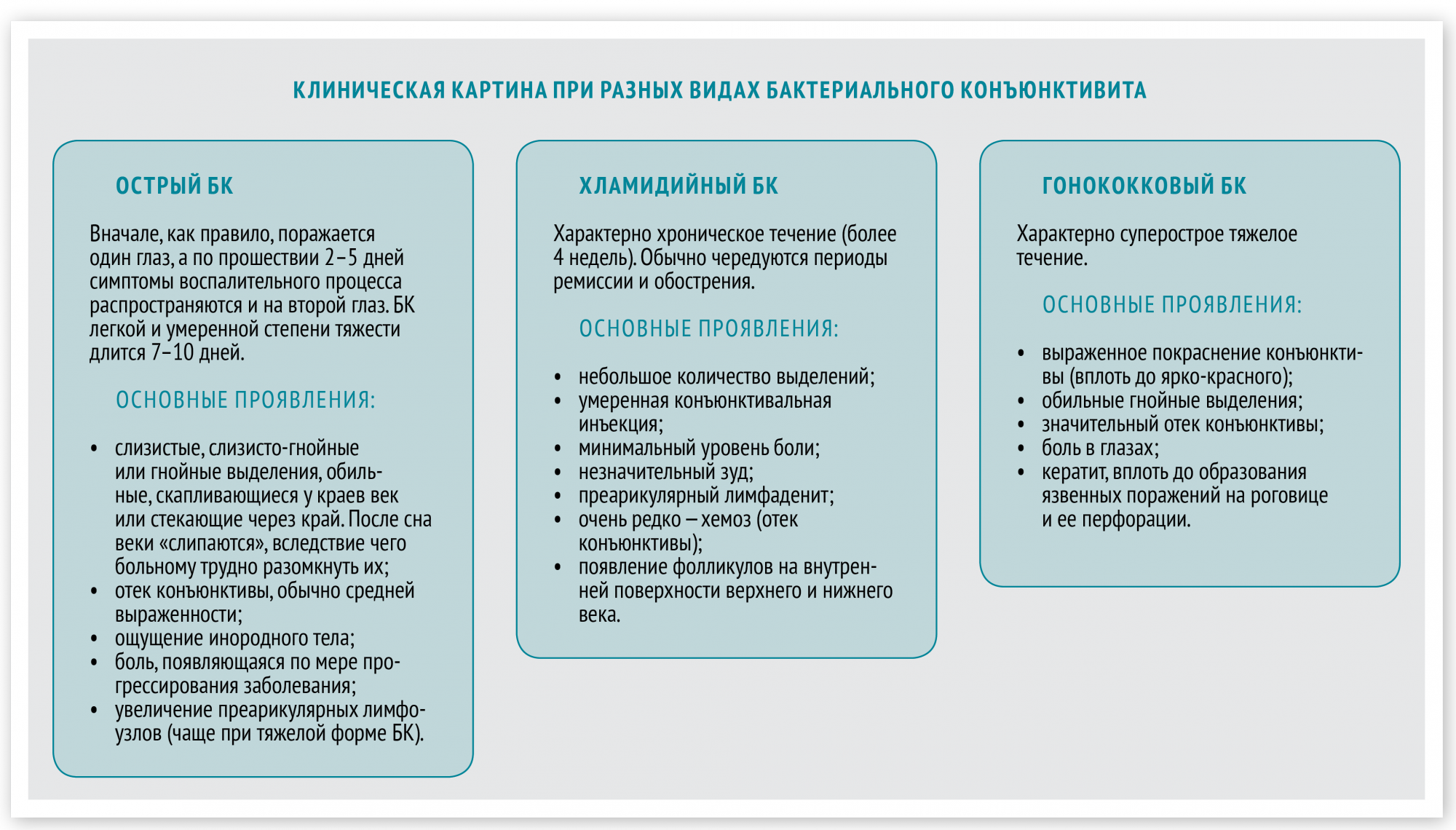
Схема 2. Основные проявляемые признаки при бактериальном конъюнктивите
Лечение БК
Общие положения
Основой лечения бактериального конъюнктивита глаз у взрослых и детей является местная антибактериальная терапия. При гонококковой и хламидийной инфекции показаны системные антибиотики. О том, как и чем лечить бактериальный конъюнктивит у ребенка или взрослого, лучше ответит врач, но для общего ознакомления списки препаратов приведены ниже. Хирургическое вмешательство оправдано лишь в случае обструкции носослезного канала или образования ячменя.
Схемы лечения БК местными антибиотиками различны. В большинстве случаев при легкой и умеренной степени тяжести антибиотики широкого спектра действия назначают эмпирически, то есть без идентификации возбудителя. Во время лечения постоянно контролируют течение заболевания и ответ организма на антибиотикотерапию. Если при адекватном лечении снижается острота зрения или не наступает улучшения, пациент должен немедленно информировать врача. Подобные ситуации требуют дополнительной дифференциальной диагностики.
Конъюнктивит у сексуально активных пациентов, не реагирующий на стандартную антибиотикотерапию, в 100 % случаев ассоциирован с инфицированием Chlamydia trachomatis.
Конъюнктивит у сексуально активных пациентов, не реагирующий на стандартную антибиотикотерапию, в 100 % случаев ассоциирован с Chlamydia trachomatis 2 .
Обильные гнойные выделения являются показанием для бактериологического исследования соскоба с конъюнктивы с целью исключения инфицирования Neisseria gonorrhoeae.
Топическая антибиотикотерапия
По данным норвежского ученого Гунара Ховдинга (Gunnar Høvding), опубликованным в журнале Acta Ophthalmology в 2008 году (статья «Acute bacterial conjunctivitis»), в 60 % случаев БК происходит самоизлечение от заболевания в течение 1–2 недель. Хотя местные антибиотики уменьшают продолжительность заболевания, никакой разницы между группой пациентов, получавших антибиотики, и больными из группы плацебо в конечном результате обнаружено не было.
В Университете Эдинбурга, Великобритания, в 2012 году был проведен масштабный мета-анализ по сравнительной эффективности лечения антибиотиками и плацебо при БК. Одиннадцать клинических испытаний, в которых участвовало 3673 пациента, показали, что скорость клинического улучшения у больных, принимавших антибиотики, оказалась на 10 % выше, чем у пациентов, получавших препарат-плацебо. Длительность лечения составляла 6–10 дней. В процессе исследования не было зарегистрировано ни одного случая осложнений или угрожающих исходов у больных из группы плацебо.
Систематический обзор показал, что антибактериальные препараты эффективно увеличивают скорость как микробиологического, так клинического выздоровления. В случаях, когда диагноз бактериального конъюнктивита был установлен исключительно на основе симптомов, антибиотикотерапия способствовала заметному увеличению скорости элиминации возбудителя. Скорость же клинического улучшения увеличивалась несущественно (данные Epling J.: Bacterial Conjunctivitis, Clinical Evidence, 2010 год).
Таким образом, вылечить бактериальный конъюнктивит антибиотиками можно достаточно быстро, постепенно происходит восстановление и снижение риска инфицирования окружающих. Кроме того, топическая антибиотикотерапия не вызывает побочных эффектов. Тем не менее в случаях неосложненного БК, протекающего с мягко выраженной клинической симптоматикой, вполне приемлема тактика наблюдения за течением заболевания.
Выбор антибиотиков
Все антибиотики широкого спектра действия в форме глазных капель эффективны при остром БК (за исключением конъюнктивита, ассоциированного с метициллинрезистентными штаммами Staphylococcus aureus). Существенной разницы в достижении клинического эффекта при использовании любых топических антибактериальных препаратов широкого спектра выявлено не было. Поэтому для лечения БК антибиотик подбирают на основании его доступности и переносимости (отсутствия аллергических реакций в анамнезе пациента).
В качестве местных препаратов первой линии при БК применяют:
Местные антибиотики могут использоваться в виде глазных капель или мазей. Глазные капли от бактериального конъюнктивита подойдут и ребенку, и взрослому,в отличие от мазей не затуманивают зрение. Преимущество мазей состоит в длительном контакте с поверхностью глаза и дополнительном успокаивающем действии.
Обязательная антибиотикотерапия показана в случаях гнойного и слизисто-гнойного конъюнктивита, иммунонекомпетентным больным, пациентам с подозрением на хламидийный и гонококковый конъюнктивит, а также пациентам, использующим контактные линзы.
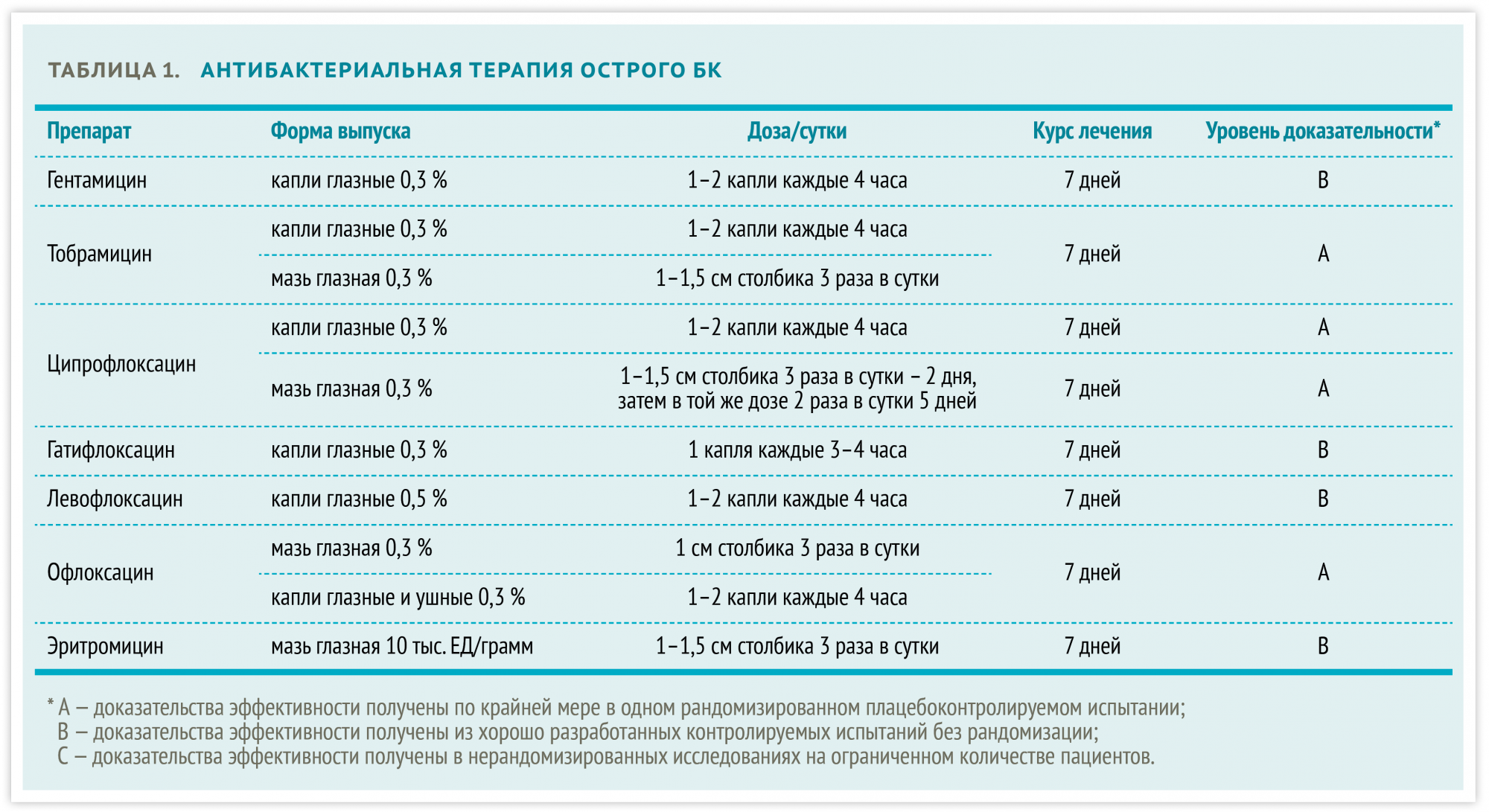
Таблица 1. Список препаратов для лечения острого бактериального конъюнктивита
Альтернатива антибиотикотерапии
Эффективность применения офтальмологических деконгестантов (сосудосуживающих препаратов), увлажняющих глазных капель или теплых компрессов для лечения БК не изучена.
Применения местных стероидов необходимо избегать из‑за риска пролонгирования течения болезни и потенцирования инфекции (данные Американской Академии офтальмологии, 2011 год).
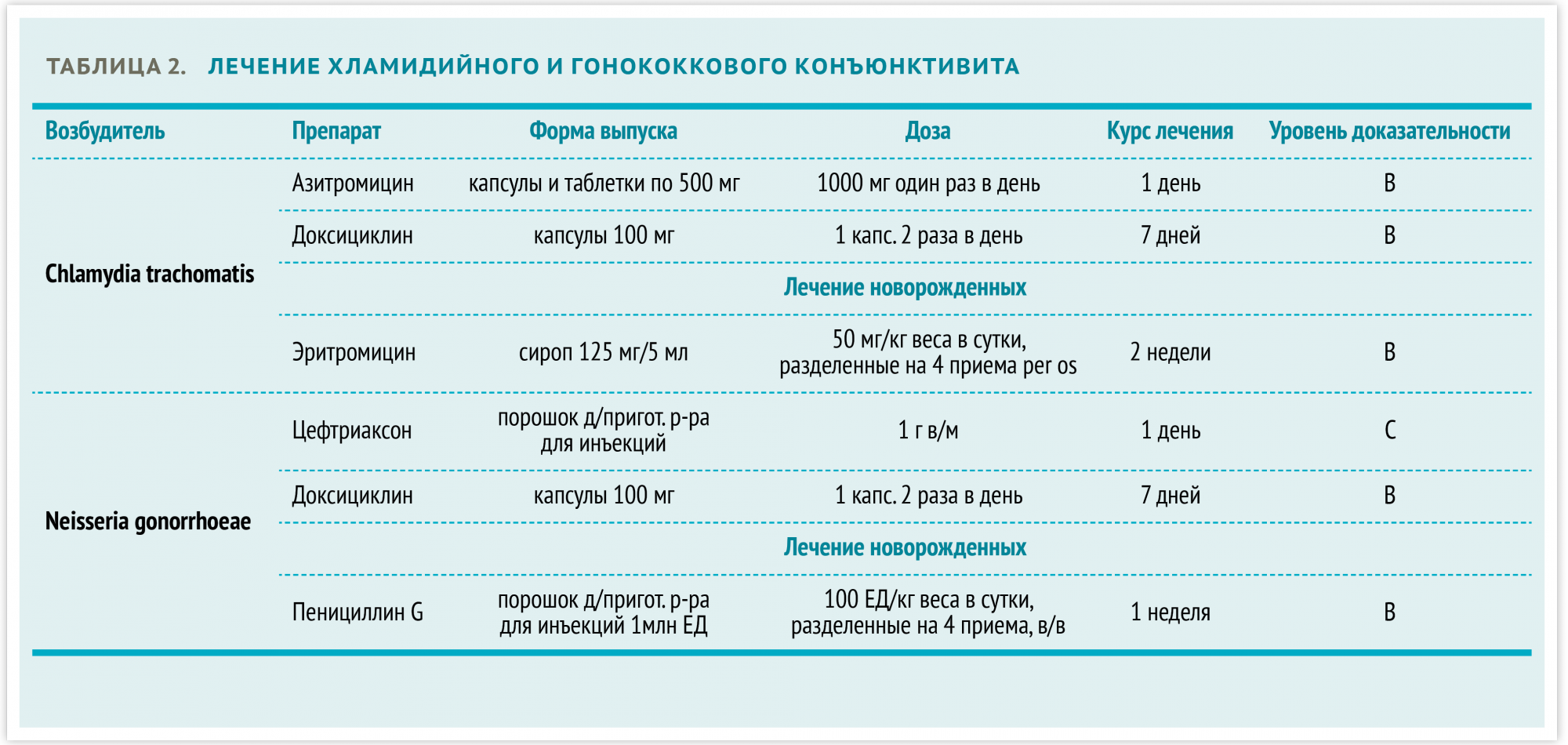
Таблица 2. Общая схема лечения хламидийного и гонококкового конъюнктивита
Осложненный БК
БК, вызванный метициллинрезистентными штаммами S. aureus
От 3 до 64 % офтальмологических стафилококковых инфекций обусловлены метициллинустойчивым S. aureus. При этом резистентные штаммы золотистого стафилококка получают все большее распространение. Пациентам с подозрением на инфицирование метициллинрезистентным S. aureus необходимо проводить бактериологическое исследование соскоба с конъюнктивы. В случае положительного результата препаратом выбора является парентеральный ванкомицин.
Хламидийный конъюнктивит
От 2 до 6 % всех острых конъюнктивитов вызвано хламидиями. Более половины мужчин и почти три четверти женщин с хламидийным конъюнктивитом одновременно страдают и генитальным хламидиозом (данные британских ученых под руководством van der Meijden WI, публикация в журнале Genitourin Medicine, 1996 год).
Лечение хламидийного конъюнктивита основано на последовательном применении системного азитромицина и доксициклина. Важно одновременно проводить терапию половых партнеров, а также исключить вероятность сочетанного инфицирования N. gonorrhea.
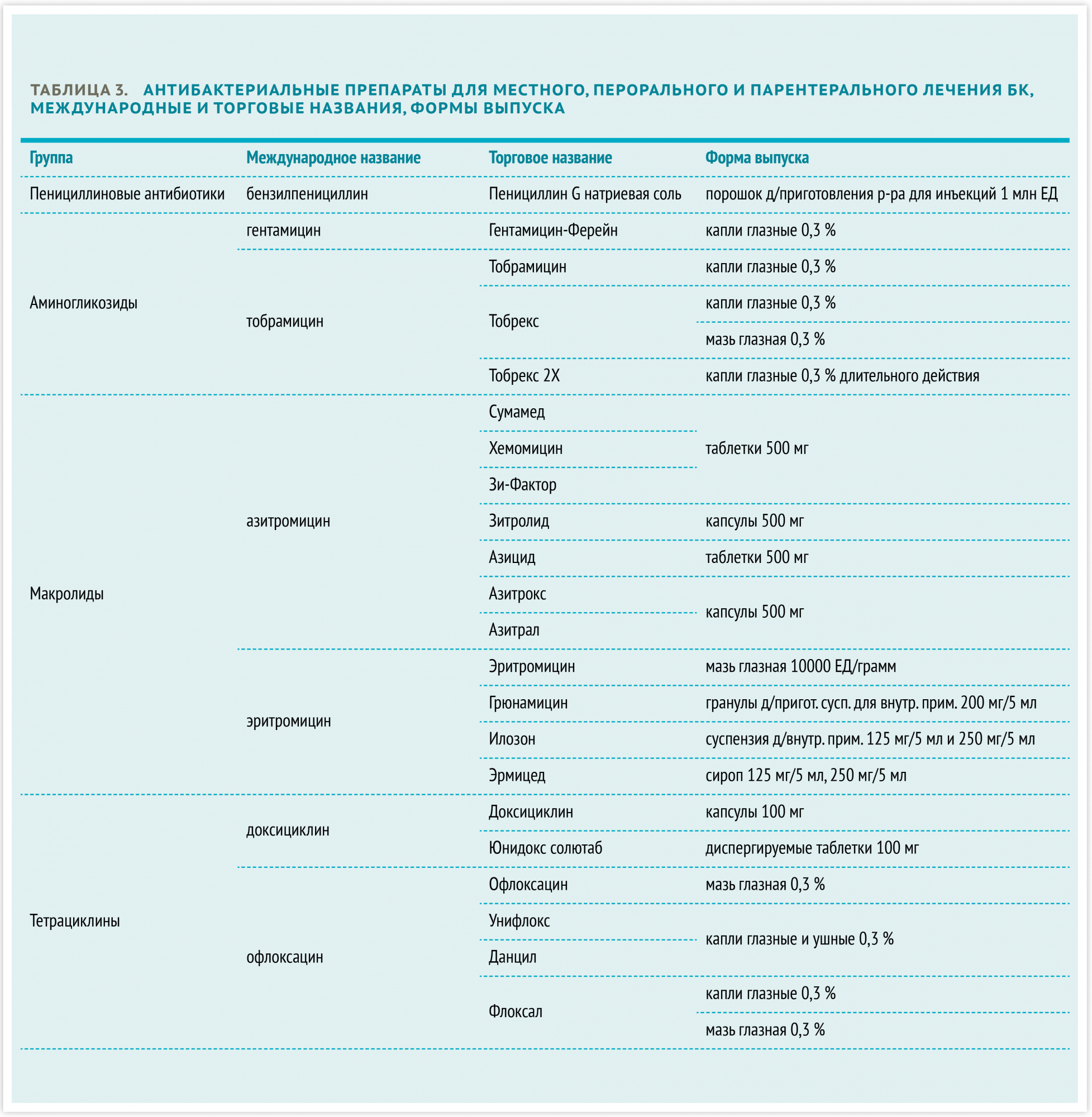
Таблица 3. Перечень основных препаратов для лечения бактериального конъюнктивита
Данные, подтверждающие необходимость и эффективность использования топических антибиотиков наряду с пероральными, отсутствуют.
Младенцы с хламидийным конъюнктивитом также нуждаются в системной терапии. Следует учитывать, что более чем 50 % из них имеют сопутствующую хламидийную инфекцию легких, носоглотки и половых органов (информация Американской Академии офтальмологии, 2011 год).
Хламидийный конъюнктивит при трахоме
Хламидийный конъюнктивит, ассоциированный с Chlamydia trachomatis подтипов А, В и С, может стать причиной трахомы. Единичные больные трахомой, зарегистрированные в РФ, заражаются в странах с тропическим и субтропическим климатом. Лечение состоит в пероральном приеме однократной дозы азитромицина. Кроме того, показано применение местных мазей с антибиотиками в течение шести недель.
Гонококковый конъюнктивит
Neisseria gonorrhoeae является источником гиперост-рого БК у новорожденных и сексуально активных взрослых. В связи с высоким риском перфорации роговицы, терапию следует начинать немедленно после подозрения на гонорейное происхождение конъюнктивита, не дожидаясь лабораторного подтверждения диагноза. Кроме того, важно исключить сопутствующую хламидийную инфекцию.
Таблица 4. Перечень основных препаратов для лечения бактериального конъюнктивита (продолжение)

Лечение гонококкового конъюнктивита основано на одновременном применении местных и пероральных антибиотиков. Пероральной терапии тетрациклинами обычно предшествует однократное парентеральное введение цефалоспоринов III поколения (цефтриаксона).
Для местного лечения применяют антибиотики, активные по отношению к Neisseria gonorrhoeae, среди которых:
Схема применения местных препаратов идентична курсу лечения при остром БК, вызванном другими микроорганизмами (см. табл.1).
Профилактика БК состоит в соблюдении правил гигиены и предотвращении тесного контакта с инфицированными.

