Комедоны
Постоянный процесс обновления кожного покрова может стать причиной закупорки сальных желез и фолликулов. Попадая в микроскопические отверстия, избыток кожного сала и омертвевшие клетки отслоившегося эпидермиса приводят к появлению черных точек или прыщиков. Специалисты объединили их названием «комедоны». Ситуацию усугубляет отсутствие надлежащего ухода за кожей, пребывание в неблагоприятных санитарных условиях, а также интенсивная выработка кожного сала, избытки которого забивают протоки и волосяные фолликулы.
Подавляющее большинство случаев образования комедонов отмечается на жирной коже лица: на носу, на лбу и щеках. По мнению большинства медицинских специалистов, подобная патология – верное свидетельство о нарушениях гормонального фона, скрытых дерматологических проблемах и сбоях в функционировании печени и органов ЖКТ. Поэтому пациентам, испытывающим неудобства от своего внешнего вида, рекомендуется не заострять внимание на косметической проблеме, а пройти комплексное обследование для выявления возможных заболеваний внутренних органов.
Этиология заболевания
Мнение о появлении комедонов только у подростков и молодых людей не вполне соответствует действительности. С ними сталкивается до 85% пациентов до 25 лет, после чего выработка кожного сала уменьшается, и условия для закупорки желез исчезают сами собой. Также от заболевания нередко страдают женщины в период беременности и при начале климактерического периода, когда на организм приходится значительная гормональная нагрузка. Интенсивное развитие заболевания может быть вызвано антисанитарными условиями труда или жизни, отсутствием надлежащего ухода за кожным покровом, пренебрежение правилами гигиены и прочими причинами, вследствие которых неблагоприятное воздействие на кожу лица приобретает столь неприятные последствия. Отказ от лечения комедонов может стать причиной образования рубцов и пигментных пятен на месте высыпания, устранить которые удастся только методами пластической хирургии.
Причины образования комедонов
Черная точка или выпуклое белое пятно на поверхности кожи – излишки кожного сала, которые застряли в сальном протоке или внутри фолликула. Образовавшаяся пробка нарушает работу желез и образует замкнутую среду, идеальную для размножения патогенных микроорганизмов. Их жизнедеятельность «обогащает» пробку токсинами, что становится причиной локального воспалительного процесса и его последующего распространения на здоровые участки кожного покрова.
В числе причин, вызывающих появление множественных комедонов на лице, в ушах или спине, специалисты называют:
- гиперактивность сальных желез;
- использование низкосортных косметических средств;
- отсутствие надлежащего ухода за лицом, вследствие чего избыток сала и клетки эпидермиса остаются на коже;
- отказ от удаления следов косметических средств перед сном;
- курение;
- проживание или работа в обстановке, для которой характерно наличие в воздухе пыли и мелких взвесей грязи;
- несбалансированный рацион, где преобладают жирные, копченые и острые блюда, сладости и мучные изделия;
- дефицит микроэлементов и витаминов.
Комплексное обследование организма пациента, жалующегося на открытые и закрытые комедоны, часто выявляет скрытые патологии следующего характера:
- заболевания печени и ЖКТ;
- гипотиреоз, дисфункцию половых желез, прочие гормональные нарушения;
- генетическую предрасположенность кожи к воспалениям;
- интенсивность выработки некоторых гормонов, их дисбаланс в организме;
- неконтролируемый прием гормональных препаратов;
- частые стрессы, нарушения сна, бессонницу.
Полное удаление внешнего дефекта кожи возможно только при устранении перечисленных выше внутренних причин.
Разновидности и особенности
Кожный покров чутко реагирует на отсутствие ухода и сбои в организме. В числе симптомов-предшественников появления подкожных комедонов большинство пациентов отмечает:
- резкое повышение уровня жирности кожи;
- плотность и грубость кожного покрова;
- изменение естественного цвета кожи на малопривлекательный бледный серо-зеленый оттенок;
- плотные узелки, свидетельствующие о закупорке сальных желез и волосяных фолликулов.

Выделяют открытые и закрытые комедоны, которые отличаются внешним видом. Черные точки на поверхности щек, носа и подбородка, так называемой Т-зоны – открытая форма заболевания. Заметные белые сальные пробки под кожей – закрытый вид патологии. Часто они развиваются на фоне скрытых воспалительных процессов вследствие поражения кожи грибковой инфекцией, стафилококком или патогенными бактериями. Отсутствие надлежащего лечения становится причиной появления на месте пробок гнойных угрей, которые оставляют после себя шрамы и рубцы.
Область локализации закрытых белых комедонов на лице – лоб, нос и подбородок, а также зона декольте и верхняя часть спины. Появление образований на теле часто связано с ношением синтетического белья и одежды, которое не пропускает воздух и заставляет кожу выделять потовой секрет. Попытка бороться с комедонами выдавливанием в антисанитарных условиях лишь усугубляет проблему. Гнойничковая инфекция распространяется на расположенные рядом здоровые участки кожного покрова, и заболевание быстро прогрессирует. А на месте выдавленных образований остается серозная корка и малозаметный шрам, свидетельствующий о повреждении кожи.
Открытые комедоны, или черные точки, приобретают неприятный внешний вид вследствие загрязнения сальной пробки пылью или остатками косметических средств. Под воздействием воздуха содержимое сального протока окисляется и темнеет, что делает его заметным на поверхности кожи. Удаление таких комедонов не приносит ожидаемого эффекта. Пустой проток железы вскоре забивается салом, и заболевание вновь дает о себе знать неприятным косметическим эффектом.
Когда необходимо обратиться к врачу
Специалисты рекомендуют не откладывать визит к врачу при появлении симптомов воспаления и закупорки сальных желез. Не стоит мириться с неприятным косметическим эффектом или пытаться справиться с ним домашними методами, рискуя усилить патологический процесс. Тем более что в распоряжении современной медицины есть немало эффективных методов борьбы с заболеванием в зависимости от типа и общего состояния кожи.
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60
Диагностика
Опытному дерматологу достаточно внешнего осмотра кожи пациента, чтобы сразу поставить верный диагноз. Уточнить механизм развития заболевания и наличие патологий внутренних органов позволяют специализированные методы лабораторных исследований: анализ крови на предмет гормонального баланса и внутренних инфекций, томография органов ЖКТ и печени. Возможно назначение дополнительных мероприятий в рамках стандартного обследования, если в анамнезе пациента имеются серьезные заболевания внутренних органов.
Лечение
Справиться с появлением ограниченного числа прыщей и комедонов любого типа можно с помощью тщательного ухода за кожей. При интенсивном осыпании требуется консультация дерматолога. Он подберет средство от комедонов и подходящий перечень процедур для освобождения протоков (так называемая экстракция) и уменьшения объема выработки кожного сала.
В большинстве случаев применяют следующие методы лечения:

- механическая чистка лица – осуществляется после тщательной очистки и разогрева кожи усилием пальцев рук, ложкой Уно или иглой Видаля. После чистки кожа обрабатывается спиртом. При условии полного удаления содержимого протока риск заражения сведен к нулю, а на лице отсутствуют признаки гиперемии и воспаления. В течение суток категорически запрещено пользоваться косметикой, чтобы ее частицы не засорили открытый проток;
- ферментативный пилинг с применением экстрактов экзотических плодов. Разрыхление ороговевшего слоя кожи позволяет комедонам выйти естественным путем или при броссаже – процедуре очистки мягкими щетками. Пилинг противопоказан при наличии гнойников, воздействие на которые может стать причиной заражения кожи;
- дезинкрустация – аппаратная методика удаления комедонов под воздействием слабого разряда электрического тока. Данный способ применяется сравнительно редко по причине множественных противопоказаний;
- пилинги – химический, кислотный, пленка или скатка, воздействие которых размягчает кожу и освобождает протоки от загрязнений. Одновременно вещества, содержащиеся в составе препарата для пилинга, снимают воспалительный процесс и успокаивают кожу;
- ультразвуковая чистка лица – обработка с помощью ультразвуковых волн, «удар» которых мягко «выбивает» пробки. При этом процедура имеет выраженный косметический эффект – убирает морщины, освежает цвет лица, подтягивает кожу;
- вакуумная чистка кожи – аккуратное вытяжение пробок из протоков, не оставляющее заметных следов. Процедура противопоказана пациентам с куперозом, т.к. возникает вероятность травмирования мелких сосудов.
Обратите внимание: выдавливание комедонов и применение сомнительных домашних средств может ухудшить состояние кожи. Также не рекомендуется самостоятельно подбирать препараты в аптеке, ориентируясь на рекламные ролики и советы знакомых. Лечение должен назначать только опытный специалист, изучивший результаты диагностических исследований.
Как записаться на прием к дерматологу в АО «Медицина» (клиника академика Ройтберга) в Москве
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Администраторы клиники готовы принять заявку на прием или вызов врача на дом по телефону +7 (495) 775-73-60.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
Комедоны

Комедоны — это дерматологическое заболевание, при котором на коже в результате закупорки волосяных фолликулов формируются маленькие кисты. Они состоят от клеток рогового слоя кожи (кератиноцитов) и кожного сала (себума). Часто комедоны являются одним из проявлений акне, реже возникают в виде самостоятельной патологии.
Вульгарные угри, вариантом которых являются комедоны, очень распространенное заболевание. Согласно статистическим данным, они наблюдаются у 69,9 % девочек и 73,6 % мальчиков в возрасте 9-12 лет¹. Основную группу больных составляют подростки в периоде полового созревания — от 11 до 16 лет. Однако в некоторых случаях комедоны возникают в возрасте 20-24 лет. В более старшем возрасте они наблюдаются редко из-за естественного снижения продукции кожного сала.
Причины появления комедонов
В большинстве случаев комедоны возникают в результате неправильного или недостаточного ухода за кожей, из-за чего на ее поверхности скапливается кожное сало, пыль, бактерии и кристаллы солей пота. Способствовать их появлению может косметика на основе жиров, чрезмерное нанесение косметических средств и грима, несмытый на ночь макияж. К провоцирующим факторам также относится слишком частое применение очищающих средств (различных скрабов, лосьонов) для кожи.
Патогенез
Комедоны возникают в результате избыточного синтеза кожного сала и нарушения процесса кератинизации — формирования и отшелушивания клеток рогового слоя кожи. В результате в области устья волосяных фолликулов образуются характерные пробки, которые их заполняют. Таким образом себум теряет возможность выйти из фолликула и начинает в нем скапливаться, образуя кисты.
Нарушается и выведение токсинов через поры кожи. Они взаимодействуют с кожным салом, образуя густую, клееобразную массу. Смесь токсинов, себума, частично выходящих из суженого устья фолликула, а также кожных бактерий и пыли под действием кислорода становится темной. Это проявляется образованием на коже черных точек. При полном перекрытии устья фолликул сильно увеличивается в объеме, что приводит к формированию белого узелка.
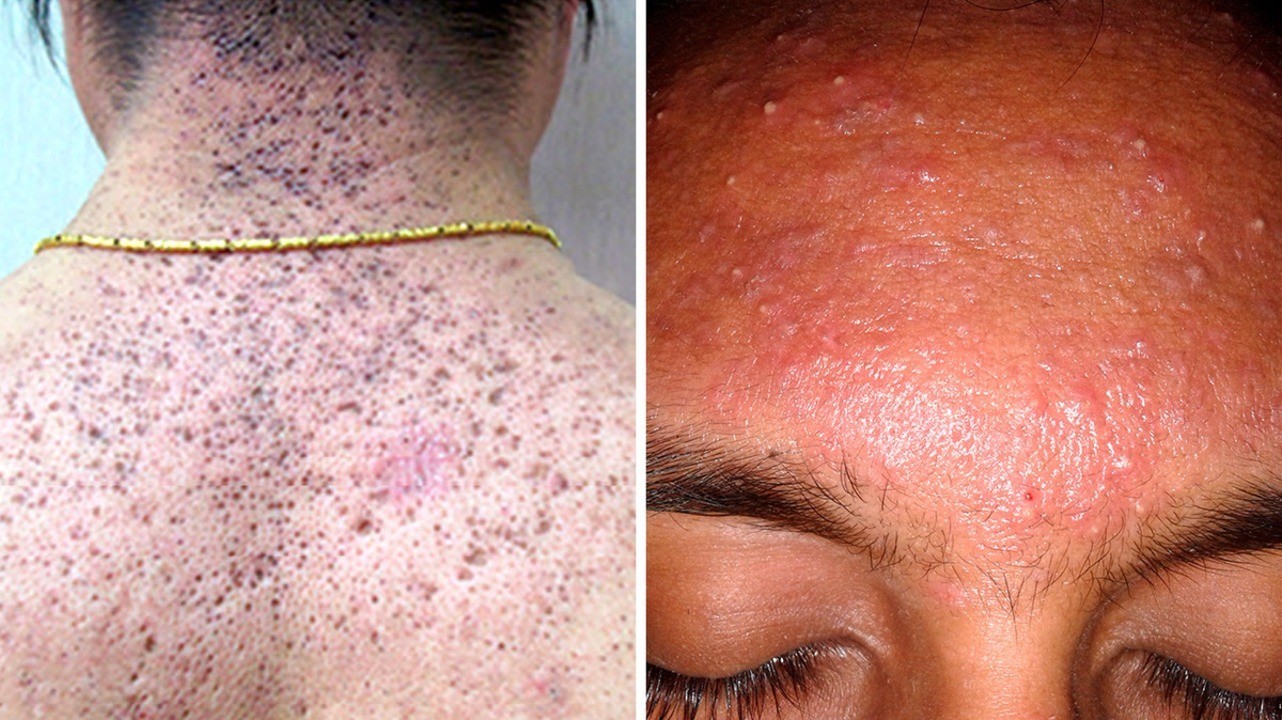
Открытые комедоны на спине и акне на лице. Фото: Chinese Medical Journal / Open-i (CC BY-NC-SA 3.0) и Roshu Bangal / Wikipedia (CC BY-SA 4.0)
Классификация комедонов
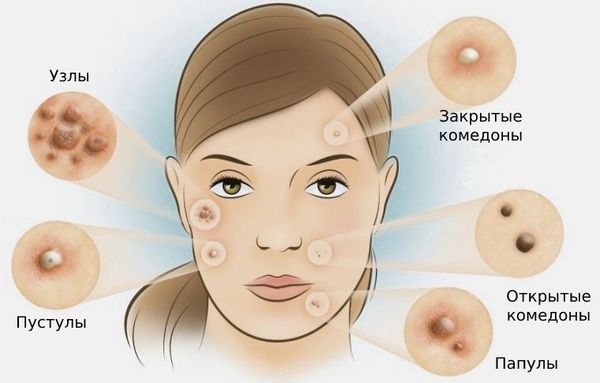
В клинической практике комедоны разделяют на 2 вида:
- Открытые. Представляют собой пробки из кожного сала и клеток кожи, которые перекрывают вход в волосяной фолликул. Окисляясь при контакте с воздухом, становятся черными, из-за чего внешне имеют вид черных точек диаметром 0,5-1,0 мм.
- Закрытые. Закупоренные волосяные фолликулы, которые из-за накопленного в них секрета расширяются, образуя небольшие кисты. На коже имеют вид узелков порядка 1 мм в диаметре белого или красноватого цвета.
Поскольку комедоны являются одним из проявлений акне, в клинической практике для оценки поражения кожи используется классификация Американской академии дерматологии. Она включает 4 степени тяжести заболевания:
- I степень. Наличие комедонов и до десяти папул — небольших розовых пузырьков, иногда с черной точкой в центре.
- II степень. Сочетание комедонов и папул, с появлением не более 5 гнойничков — пустул.
- III степень. Комбинация комедонов и папуло-пустулезной сыпи. При этом на коже возникает не более пяти узлов.
- IV степень. Выраженное воспаление кожи с образованием болезненных узлов и кист.
Также для оценки степени тяжести поражения комедонами может применяться шкала Кука², оценивающая выраженность патологического процесса в баллах:
- 0 баллов. Наличие нескольких небольших комедонов или папул, которые заметны только при внимательном рассмотрении.
- 2 балла. На коже присутствуют 1-2 открытых или 20-30 закрытых комедонов. При этом до ¼ поверхности кожи лица покрыто небольшими папулами в общем количестве до 6-12 штук.
- 4 балла. На более чем ½ кожи лица отмечаются небольшие папулы или комедоны. Также может быть несколько пустул и больших выступающих над поверхностью кожи комедонов.
- 6 баллов. Порядка ¾ лица покрыто папулами и/или большими открытыми комедонами, которые сочетаются с множеством пустул.
- 8 баллов. Кожные высыпания располагаются почти на всей поверхности лица, возникают большие пустулы.
Симптомы комедонов
Ранними признаками появления комедонов является огрубение кожи и визуально заметное расширение пор, что часто сочетается с повышенной жирностью и склонностью к шелушению. При этом часто изменяется цвет кожи — она может приобретать сероватый или зеленоватый оттенок.
Далее формируются непосредственно комедоны. Внешне, в зависимости от вида, они представляют собой черные точки или белые узелки. Последние несколько выступают над уровнем кожи и склонны к воспалению, что приводит к покраснению кожи и умеренной болезненности при прикосновении.
Чаще всего комедоны располагаются на коже лица, верхней части грудной клетки и на спине. Количество зависит от индивидуальных особенностей организма, сопутствующих заболеваний и может колебаться от 3-7 до 100-150 штук.
Факторы риска
Помимо основных причин существует целый ряд факторов, которые повышают риск развития комедонов. К наиболее значимым относятся:
- Наследственная предрасположенность.
- Частые стрессы и эмоциональное перенапряжение, недосыпание.
- Естественные колебания гормонального фона, в том числе — в период полового созревания, перехода в менопаузу.
- Эндокринные заболевания: гипертиреоз, сахарный диабет 1 и 2 типа, синдром поликистозных яичников, гиперандрогения.
- Неправильное питание: избыточное потребление мучных и кондитерских изделий, цельномолочных продуктов, жирной и жареной пищи.
- Курение и чрезмерное употребление алкогольных напитков.
- Патологии желудочно-кишечного тракта: гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, дисбактериоз.
- Трение или давление на кожу, например, использование мобильных телефонов, шлемов, плотных воротников и рюкзаков.
Беременность и начало менопаузы
Один из важных пусковых факторов для комедонов — гормональный дисбаланс. Довольно часто это связано с изменением соотношения между мужскими и женскими половыми гормонами (андрогенами и эстрогенами). Естественная гормональная перестройка организма, например, происходит во время беременности и в начале менопаузы.
Сальные железы также являются частью эндокринной системы и контролируются андрогенными рецепторами. За синтез кожного сала отвечают именно стероидные половые гормоны (дигидротестостерон). В результате резких колебаний соотношения уровня андрогенов и эстрогенов стимулируется синтез себума, а также усиливается деление клеток рогового слоя кожи, что часто приводит к образованию комедонов.
Осложнения комедонов
При длительном воздействии пусковых факторов, а также неправильном лечении комедоны могут приводить к различным дерматологическим осложнениям. Наиболее частыми среди них являются:
- Остиофолликулит. Воспаление волосяного фолликула или сальной железы. Внешне напоминает подкожный узел. При этом кожа над фурункулом истончается, становится синюшной, а в центре появляется белая точка — гнойный стержень.
- Внутрикожные кисты. Представляют собой подкожное полостное образование и является результатом гнойного расплавления воспаленных комедонов. После заживления оставляют грубый соединительнотканный рубец.
Можно ли выдавливать комедоны?
Несмотря на то, что одним из вариантов лечения этой патологии является чистка лица с механическим удалением комедонов, нельзя их выдавливать самостоятельно. Возможны осложнения:
- Поствоспалительная эритема. Покраснение кожи, остаточное явление после воспалительных поражений кожи. Возникает в результате поражения местных кровеносных сосудов или при сильном надавливании на кожу, в том числе — при попытках самостоятельно выдавить комедон.
- Пиодермии. При собственноручном выдаливании комедональной сыпи существует большой риск занесения инфекции (патогенных стафилококков и стрептококков) в поврежденные фолликулы. Помимо остиофолликулита такие действия могут спровоцировать появление фурункула, карбункула, различных форм импетиго и других вариантов пиодермий.
- Рубцы. Грубое механическое воздействие на комедоны, в особенности на закрытые формы, часто приводит к глубокому поражению кожи и образованию стойких соединительнотканных рубцов, которые имеют вид розовых или беловатых полос или пятен.
Диагностика комедонов
Диагноз устанавливается путем внешнего осмотра пораженных участков кожи врачом-дерматологом. При необходимости проводится дерматоскопия — осмотр при помощи увеличительных стекол дерматоскопа.
Также важную роль играет опрос пациента, помогающий выявить имеющиеся факторы риска и сопутствующие заболевания. При наличии последних дополнительно могут назначаться консультации смежных специалистов (например, эндокринолога), лабораторные или инструментальные исследования.
Дифференциальная диагностика комедонов проводится с другими заболеваниями кожи, которые могут иметь схожие проявления. К таковым относятся:
- Гиперплазия сальных желез.
- Бородавки.
- Милиумы.
Лечение комедонов
Терапия должна быть комплексной. Это подразумевает лечение не только поражений кожи, но и устранение причины их появления, например, назначение гормональной терапии при эндокринных патологиях. Борьба непосредственно с комедонами включает в себя использование медикаментозных средств и механическое удаление угрей.
Медикаментозная терапия
Эффективным методом лечения комедонов является применение комедонолитиков (ретинол, ретиноевая кислота, цинк, салициловая кислота). Это медикаментозные средства, которые способны предотвратить перекрытие волосяных протоков, нормализуя рост клеток кожи и выделение кожного сала.
Механическое удаление комедонов
Дерматолог или косметолог может удалить комедоны механическим путем. При этом используется ложка Уно или игла Видаля. В качестве предварительной подготовки может проводиться очищение кожи — химический пилинг и микродермабразия. Их цель — удалить с поверхности кожи частички пыли, бактерии и себум, тем самым предотвратив развитие осложнений. После процедуры на кожу наносятся специальные косметические средства с антикомедогенными свойствами.
Применяются и другие методы очистки кожи:
- Дезинкрустация. Заключается в удалении комедонов при помощи слабых разрядов тока.
- Ультразвуковая чистка. Методика основывается на применении ультразвуковых волн, которые мягко очищают поры. Помогает улучшить и общее состояние кожи.
- Вакуумная чистка. Суть методики заключается в извлечении пробок при помощи вакуума.
Альтернативная терапия
В борьбе с комедонами, в особенности на фоне акне, эффективным дополнением к основному лечению могут быть следующие натуральные средства³:
Масло чайного дерева. Гели, содержащие не менее 5% масла чайного дерева, могут быть такими же эффективными, как лосьоны на основе перекиси бензоила. Возможные побочные эффекты включают незначительный зуд, жжение, покраснение и сухость кожи.
Пивные дрожжи. При приеме внутрь штамм пивных дрожжей под названием Hansen CBS может помочь уменьшить прыщи. Распространенным побочным эффектом является повышенное газообразование в кишечнике (метеоризм).
Особенности питания и ухода за кожей
Коррекция питания при комедонах подразумевает исключение из рациона продуктов, которые усиливают выработку кожного сала. В первую очередь это продукты с высоким гликемическим индексом или быстрые углеводы. К таким относятся:
- Кондитерские изделия.
- Шоколад.
- Белые хлеб и сдоба.
- Сладкие газированные напитки.
- Молочные и кисломолочные изделия: молоко, кефир, йогурт, ряженка, творог, сыр.
- Трансжиры: фаст-фуд и полуфабрикаты.
- Алкоголь, кофе.
Почему комедоны «любят» сладкоежек?
Потребление большого количества кондитерских изделий связано с резким повышением уровня глюкозы крови, что влечет за собой ответное усиление выработки инсулина поджелудочной железой. Гормон инсулин принимает участие в активировании андрогенных рецепторов сальных желез, параллельно повышая уровень дигидротестостерона. В результате усиливается выработка кожного сала, что является одним из провоцирующих факторов появления комедонов. Также резкому повышению уровня глюкозы и инсулина способствуют цельномолочные и рафинированные продукты.

Рисунок 2. Продукты, провоцирующие появление комедонов. Изображение: artcherich / freepik.com
Отметим и ряд продуктов, которые могут способствовать более быстрому очищению кожи и профилактике появления новых комедонов. В этот список входят:
- Продукты, богатые цинком: куриная и говяжья печень, отварной говяжий язык, ростбиф, тыквенные и арбузные семечки, кедровые орехи.
- Жирные сорта морской рыбы, богатые омега-3 жирными кислотами: скумбрия, тунец, сардины, лосось, печень трески.
- Овощи и ягоды: морковь, облепиха, петрушка, сельдерей, малина, черника, черная смородина.
Уход за проблемной кожей в домашних условиях должен проходить с учетом следующих советов и рекомендаций:
- Регулярное очищение кожи специальными средствами при ее повышенной жирности. При этом косметические средства не должны пениться, содержать спирт и поверхностно-активные вещества. Также для дополнительной очистки и увлажнения можно использовать тоники с комедонолитиками в составе.
- При использовании кремов следует отдавать предпочтение средствам с более жидкой текстурой, без интенсивных жирных компонентов.
- Применение пилингов и полирующих средств. Эти процедуры и препараты позволяют поддержать эффекты проведенного лечения в домашних условиях. При этом следует выбирать средства с низкой концентрацией активных компонентов и избегать жестких скрабов.
Голливудские секреты
К проблемам с кожей склонны многие, в том числе, известные на весь мир люди. Они используют разные подходы для борьбы с угрями и комедонами. Например, Меган Фокс делает кислородные и восстанавливающие маски для лица и ежедневно очищает кожу утром и вечером. Кэмерон Диас отказалась от фаст-фуда, а Рианна — от алкогольных напитков (эти продукты провоцируют появление угревой сыпи). Виктория Бекхэм каждый день ест лосось, Скарлетт Йоханссон раз в неделю моет кисточки для макияжа и никогда не ложится спать с макияжем на лице.
Профилактика
Предотвратить появление новых комедонов можно, обратив внимание на следующие профилактические рекомендаци :
- Не выдавливать элементы какой-либо кожной сыпи самостоятельно.
- Соблюдать правила личной гигиены и ухода за кожей.
- Отказаться от чрезмерного использования косметики, избегать применения косметологических средств низкого качества.
- Нормализовать питание, избегать продуктов, которые способствуют усилению выработки кожного сала.
- Избегать стрессов, переутомления, недосыпания.
- Отказаться от вредных привычек: табакокурения, злоупотребления алкоголем.
- Своевременно лечить эндокринные и соматические заболевания.
- Регулярно посещать дерматолога или косметолога, чтобы вовремя выявить изменения кожи и провести их коррекцию.
Заключение
Комедоны — это очень распространенная дерматологическая проблема, которая требует соответствующего внимания. Несмотря на то что в большинстве случаев она решается по мере взросления человека и стабилизации его гормонального состояния, неправильный подход к лечению может привести к стойким косметическим дефектам и другим осложнениям.
Комедоны (чёрные точки) – симптомы и лечение
Что такое комедоны (чёрные точки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алфимовой Валерии Дмитриевны, косметолога-эстетиста со стажем в 6 лет.
Над статьей доктора Алфимовой Валерии Дмитриевны работали литературный редактор Маргарита Тихонова , научный редактор Татьяна Репина и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Комедоны — это невоспалительные мелкие узелки белого или чёрного цвета, которые создают на коже ощущение неровности. Они возникают при закупорке устьев волосяных фолликулов. С остоят из клеток кожи — кератиноцитов, и кожного сала — себума.

Обычно комедоны — это одно из проявлений акне. Но иногда они возникают самостоятельно [17] .
Основная причина появления комедонов — избыток кожного сала и нарушение кератинизации — образования и отшелушивания клеток кожи. Эти изменения приводят к появлению так называемой “пробки”, которая заполняет сально-волосяной проток.
Факторы риска
Комедональная форма акне , как правило, возникает в период полового созревания — 12-16 лет . В это время у подростков формируется свой гормональный статус, который может повлиять на состояние кожи. Под воздействием гормонов она становится более жирной, что способствует развитию комедонов.
Но иногда комедоны образуются после 20 лет. Этому способствуют факторы, которые стимулируют выработку кожного сала. К таким факторам относят:
- наследственную предрасположенность;
- гормональные изменения;
- неправильный уход за кожей;
- неадекватное питание — чрезмерное употребление сладких, рафинированных, цельномолочных и мучных продуктов;
- частые стрессовые ситуации.
В основном работу сальных желёз регулируют гормоны. Поэтому пациентам с комедонами и другими проявлениями акне рекомендуется обратиться к эндокринологу ил гинекологу-эндокринологу. Он оценит гормональный статус и при необходимости поможет его скорректировать.
Усугубить течение комедональной формы акне могут эндокринные нарушения:
- ; ; — СПКЯ;
- гиперандрогению; ; и 2-го типа;
- инсулинорезистентность [12] .
Комедоны, появившиеся на фоне этих заболеваний, хуже поддаются лечению.
Предположительно к причинам развития комедонов относят нарушения работы пищеварительного тракта, такие как гастрит, язва желудка, дисбактериоз и др. Их взаимосвязь с акне подтверждается рядом исследований, но влияние таких заболеваний на появление комедонов пока не доказана [6] [18] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы комедонов
Комедоны хаотично располагаются на лице, декольте и спине. Их к оличество зависит от состояния организма и особенностей кожи: размера сальных желёз и количества выделяемого себума. Поэтому у кого-то на коже образуется всего 5-10 комедонов, а у кого-то — 100 и более элементов.

Из-за длительного присутствия комедона в сально-волосяном протоке запускается воспалительная реакция . В ней участвуют грибы рода Malassezia и бактерии рода Cutibacterium acne . В результате воспаления развиваются более тяжёлые формы акне.

Американская академия дерматологии выделяет четыре степени тяжести акне:
- I степень — наличие комедонов и до 10-ти папул — небольших розовых узелков , иногда с чёрной точкой в центре;
- II степень — сочетание комедонов и папул, появление не более 5-ти гнойничков — пустул;
- III степень — сочетание комедонов и папуло-пустулёзной сыпи, появление не более 5-ти узлов;
- IV степень — явное воспаление кожи с образованием болезненных узлов и кист [2] .

Патогенез комедонов
В основе образования комедонов лежит нарушение нормальной работы сальных желёз. Они расположены в глубоких слоях кожи, у корня волоса.
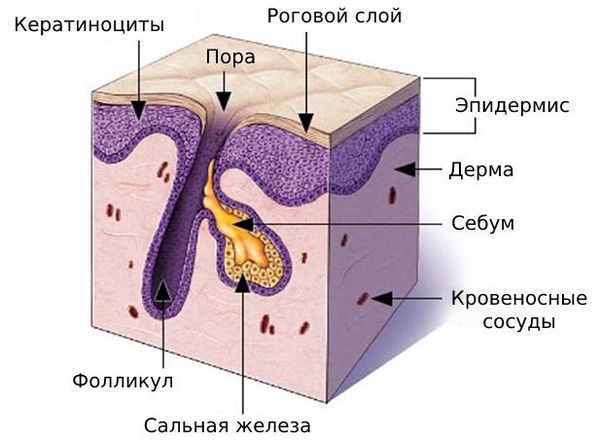
Сальные железы продуцируют собственный секрет — себум, или кожное сало. Продвигаясь вверх по сально-волосяному протоку , он создаёт на коже защитный барьер, придаёт ей эластичность, поддерживает нормальный уровень pH, способствует сохранению влаги.
Клетки, которые вырабатывают себум, постоянно обновляются: они смещаются в сторону устья сальной железы, постепенно накапливают секрет и разрушаются. Кератиноциты, которые выстилают в ыходной проток фолликула, тоже постоянно обновляются и отшелушиваются.
Когда функция сальных желёз нарушается, происходит следующее:
- Сальные железы начинают вырабатывать слишком много себума. Он превращается в густую липкую массу, которая полностью заполняет проток.
- Образование кератиноцитов усиливается, клеток становится больше. Они застревают в густом себуме и закупоривают выходной проток сальной железы.
Когда просвет канала полностью заполнен, содержимое сально-волосяного протока начинает давить на стенки канала. Устье протока расширяется, в итоге образуется комедон. В такой среде со временем активируется условно-патогенная флора. Она начинает поглощать избыток себума, который является для неё питательной средой. В результате сально-волосяной фолликул воспаляется — развивается акне [3] .

Наследственность, гормональные нарушения и питание
Генетическая предрасположенность к образованию комедонов может быть связана с одной из четырёх особенностей:
- большим размером сальной железы;
- гиперчувствительностью рецепторов сальных желёз к половым гормонам — андрогенам;
- гиперандрогенией — высоким уровнем андрогенов;
- повышенной активностью фермента 5-альфаредуктазы при нормальном уровне половых гормонов.
Последняя особенность связана с переходом андрогена в дигидротестостерон — ДГТ. Такой переход происходит под влиянием фермента 5-альфаредуктазы .
ДГТ контролирует активность сальных желёз и процесс кератинизации. Этот гормон связывается с андрогенными рецепторами по принципу “ключ-замок”, где “ключ” — это гормон, а “замок” — это андрогенный рецептор. Но “открыть замок” можно только с помощью другого гормона — инсулина или инсулиноподобного фактора роста — IGF-1 [3] .
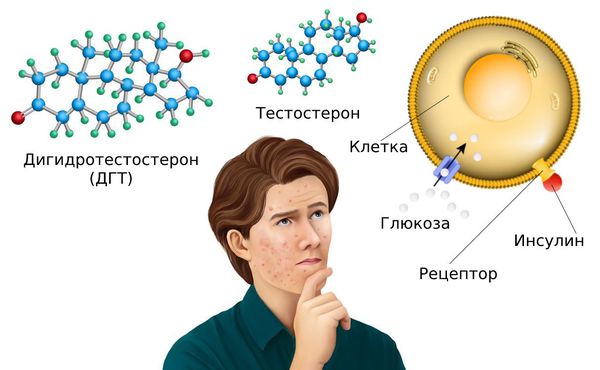
Сами по себе инсулин и глюкоза необходимы для организма. Их уровень повышается после употребления любых продуктов. Но при чрезмерном количестве сладостей, рафинированных и других продуктов концентрация инсулина и глюкозы становится больше. Причём сначала увеличивается уровень глюкозы в крови, а потом — инсулина. И дальше всё развивается по тому же сценарию, приводя к активной выработке кожного сала и образованию комедонов.
Уровень инсулина также повышается при употреблении цельномолочных продуктов. Инсулин связывается с андрогенными рецепторами и повышает уровень ДГТ. Этот гормон, в свою очередь, связывается с рецепторами сальных желёз и стимулирует выработку себума.
Поэтому людям, генетически склонным к повышенному салоотделению, следует быть особо осторожными и контролировать употребление сладостей, молочных и рафинированных продуктов.
Неправильный уход за кожей
Кожа, склонная к развитию комедональной формы акне, нуждается в грамотном уходе.
Мыло, жёсткие скрабы и спиртовые средства с поверхностно-активными веществами только травмируют кожу, приводя к появлению новых комедонов. Эти средства нарушают рН кожи — её защитный барьер, из-за чего она становится пересушенной. О рганизм будет пытаться восстановить кожный барьер, усилив выработку себума и образование кератиноцитов. Но это лишь усугубит состояние кожи.
Людям, склонным к образованию комедонов, также не рекомендуется пользоваться маслами, плотными кремами и массировать кожу. Плотные кремы и масла могут ещё больше закупорить сально-волосяной проток, а усиленное разминание, растирание и давление на кожу привести к обострению болезни.
Стресс
Стрессовые ситуации являются триггерным фактором комедональной формы акне [4] [5] . Это связано с выработкой нейромедиаторов, в частности субстанции Р. Это вещество передаёт сигнал, запускает процесс воспаления, расширяет сосуды и увеличивает проницаемость капилляров.
Сальные железы обладают повышенной чувствительностью к субстанции Р. Поэтому нейромедиаторы связываются с клетками сальных желёз и стимулируют их активность. В результате усиливается образование себума [7] .
Классификация и стадии развития комедонов
Комедоны бывают закрытыми и открытыми.
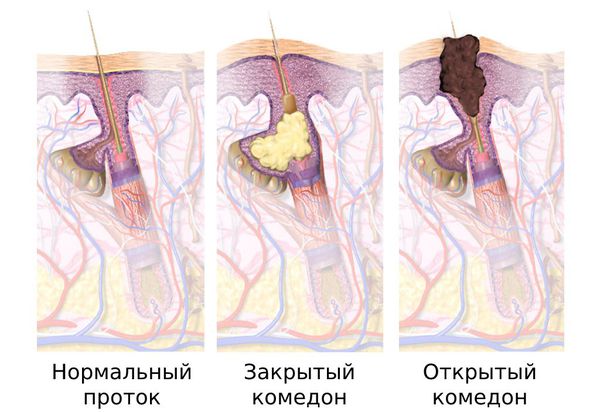
Закрытые комедоны — это белые подкожные узелки около 1 мм в диаметре. Из-за маленького отверстия в коже содержимое таких узелков почти не контактирует с внешней средой, а кератиноциты, которые образуются в устье протока, не могут “прорваться” на поверхность кожи и увеличивают давление внутри.
Иногда закрытые комедоны появляются у новорождённых в первые недели жизни. В этом возрасте болезнь проходит самостоятельно, лечение не требуется. В остальных случаях закрытые узелки перерастают в открытые комедоны [3] .

Открытые комедоны — это чёрные точки размером 0,5-1,0 мм . Причина их тёмного цвета — пигмент меланин и кислородное окисление содержимого комедона через большое отверстие в коже [1] . После исключения триггерного фактора они, как правило, перестают расти и исчезают.

Осложнения комедонов
Если не устранить триггерные факторы и вовремя не обратиться к дерматологу, комедоны могут увеличиться и привести к развитию более тяжёлых форм анке, таким как пустулы (гнойнички), узлы и кисты.

Узлы — это подкожные уплотнения. Чаще возникают на лице и спине. Кожа над узлами становится синюшной, истончается, в ней появляются отверстия, из которых выделяется гной. Заживают узлы с образованием рубцов.

Киста — это подкожное полостное образование. Оно формируются при расплавлении содержимого узла. Заживают с образованием грубых рубцов [9] .

Осложнения самолечения
Пациенты часто пытаются самостоятельно “выдавить” комедоны. Тем самым они рискуют травмировать кожу и сосуды. Эти повреждения могут привести к отёку, воспалению, присоединению бактериальной инфекции и поствоспалительному покраснению кожи — эритеме.
Поствоспалительная эритема — это длительно заживающее покраснение. Оно возникает из-за травмы сосудов при чрезмерном надавливании на поверхность кожи.

Вторичная бактериальная инфекция проникает в комедон через открытое устье фолликула. Она приводит к появлению гнойничковой сыпи.

Диагностика комедонов
Первым делом врач осматривает пациента и проводит пальпацию. Доктор определяет тип кожи и количество комедонов, оценивает место их расположения, размер и глубину залегания, осматривает кожу на наличие воспаления, узлов и кист.
При сочетании комедонов с акне тяжесть течения болезни оценивается по шкале Кука [2] [16] . Чем выше показатель, тем тяжелее течение:
- 0 баллов — на коже есть несколько небольших комедонов или папул, которые заметны только при близком рассмотрении;
- 2 балла — на коже есть несколько открытых или 20-30 закрытых комедонов, четверть лица покрыта небольшими папулами — до 6-12 штук;
- 4 балла — почти половина лица покрыта небольшими папулами или комедонами, на коже есть несколько пустул и больших выступающих комедонов;
- 6 баллов — примерно ¾ лица покрыто папулами и/или большими открытыми комедонами, есть множество пустул;
- 8 баллов — поражена почти вся площадь лица, особое внимание на себя обращают большие выступающие пустулы.
После осмотра доктор собирает полный анамнез — историю болезни, и затем назначает лечение.
Дифференциальная диагностика
Иногда комедоны похожи на образования, возникающие при гиперплазии сальных желёз — их доброкачественном увеличении. В этом случае образование представляет собой одну увеличенную сальную железу, дольки которой расположены вокруг сального протока. При надавливании на такое образование содержимое не выделяется.

Внешне напоминать комедоны могут плоские бородавки — наросты на поверхности кожи. Эти образования отличаются плоской формой, но при этом слегка выпуклые.

Бородавки и гиперплазия сальных желёз не связаны с образованием комедонов. Для устранения этих патологий используют другие способы коррекции.
Также комедоны нужно отличить от милиумов — эпидермальных или фолликулярных роговых кист. Эти кисты внешне напоминают небольшие узелки белого цвета. Часто они появляются на коже вместе с комедонами, но отношения к ним не имеют [13] .

Лечение комедонов
Основа лечения — индивидуальный подход. Первым делом врач разъясняет пациенту особенность его состояния и причину проявления комедонов. Затем проводит терапию, назначает лечение и корректирует домашний уход.
Вывести пациента из комедональной формы акне в продолжительную ремиссию может только комплексным подход. Он состоит из трёх этапов:
- назначение комедонолитиков;
- аккуратное удаление комедонов;
- нормализация питания.
Комедонолитики — это средства, которые предотвращают закупорку сально-волосяных протоков. Наиболее эффективным является ретинол , или ретиноевая кислота — форма витамина А. Это вещество стимулирует рост клеток, уменьшает сальные железы и объём вырабатываемого себума.
К другим комедонолитикам с доказанной эффективностью относят азелаиновую , салициловую и АНА-кислоту, цинк, серу и резорцин . Они регулируют салоотделение, убивают бактерии, уменьшают покраснение и отёчность кожи [7] .
Лечение стойких и распространённых комедонов проводится с помощью наружных средств, в состав которых входят ретиноиды, бензоилпероксид и азелаиновая кислота. При сочетании комедонов с папулами, пустулами, узлами и кистами доктор назначает изотретиноин для приёма внутрь. Все эти средства должны использоваться строго по показаниям и под наблюдением врача.
Механическое удаление комедонов выполняется дерматологом. Перед этим врач может назначить гигиеническую чистку лица — химический пилинг. Процедура позволяет избежать осложнений и улучшить текущее состояние кожи.

Нормализация питания направлена на исключение продуктов, которые стимулируют выработку кожного сала. Поэтому людям с жирным типом кожи, склонной к появлению комедонов, рекомендуют ограничить употребление цельномолочных продуктов и продуктов с высоким гликемическим индексом. Это позволит избежать излишней стимуляции сальных желёз.

Особенности домашнего ухода :
- Очищающее средство не должно пениться, содержать спирт и ПАВы — поверхностно-активные вещества. Стоит отдавать предпочтение мягким очищающим гелям или эмульсиям без масел.
- Тоник для дополнительного очищения и увлажнения должен быть мягким. Желательно, чтобы в его состав входил комедонолитик, например салициловая кислота.
- Крем не должен утяжелять кожу, делать её более жирной. Рекомендуется выбирать средство с более жидкой текстурой, без интенсивных жирных компонентов.
- Домашние пилинги и полирующие средства помогут регулярного поддерживать эффект лечения. Концентрация активных компонентов в них должна быть низкой. Жёсткие скрабы могут травмировать кожу, поэтому пользоваться ими не рекомендуется.
- Чтобы усилить действие косметических средств, можно воспользоваться сывороткой с активными компонентами.
- Для дополнительного очищения кожи от избытка жиров можно делать подсушивающие, салорегулирующие маски.
Все средства домашнего ухода должны содержать в себе АНА-кислоты, ретинол, салициловую кислоту, серу или цинк. Конкретную комбинацию ингредиентов назначает врач.
Прогноз. Профилактика
При соблюдении всех рекомендаций и устранении триггерных факторов комедональную форму акне можно устранить за несколько месяцев в зависимости от степени поражения.
Как избавиться от закрытых комедонов

Закрытые комедоны – невоспаленные кисты, возникают в результате скопления выделений сальных желез в устьях протока сальных желез кожи. В норме, кожные выделения свободно выходят на поверхность кожи, не застревая в протоках.
Закрытые комедоны не поддаются простому механическому выдавливанию, т.к. не имеют свободного выхода. По сути – это сальная пробка, не имеющая выхода через естественный сальный проток на поверхность кожи.
Характерная локализация комедонов
Чаще всего комедоны располагаются в областях с наибольшим количеством сальных желез – себорейные зоны:
- вокруг носа и рта
- лоб
- щеки
- подбородок
- грудь и спина
Как образуются закрытые комедоны
В механизме образования белых комедонов участвуют 2 нарушения:
- Гиперкератоз – нарушение отшелушивания ороговевших клеток внутри протоков сальных желез, чешуйки скапливаются и перекрывают проток;
- Изменение состава кожного сала – становится более густым и плотным, склеивает чешуйки еще более затрудняя выход кожных выделений.
Закрытые комедоны формируются при наличии обоих нарушений, а также в связи с узостью выводного протока, т.е. поры. Выход содержимого пор становится невозможным и образуется закупорка начальная стадия акне.

Почему от них необходимо избавляться
Обычный закрытый комедон белого цвета. Некоторые игнорируют единичные комедоны, но напрасно! Высок риск воспаления: появляется краснота, потом болезненная папула, переходящая в пустулу, заполненную гноем. По сути это начало развития кожной болезни – акне.
По международной классификации акне формирование комедонов – нулевая или начальная стадия развития акне. Лечение от комедонов необходимо с целью профилактики развития более тяжелых форм акне.
Почему появляются закрытые комедоны
Т.к. комедоны формируются по причине гиперкератоза и изменения количества и состава кожного сала, то разберем что приводит к этим 2-м нарушениям:
- По медицинским исследованиям наиболее частая причина – гормональный дисбаланс.
У мужчин это чаще происходит в подростковом периоде в связи с повышением уровня мужских половых гормонов в крови. Сальные железы активизируются и начинают вырабатывать большее количество себума.
У женщин – это периоды наиболее активных гормональных перестроек: беременность и менопауза.
Прочие причины:
А именно анатомическая особенность строения протоков сальных желез. Доказано, что у людей, страдающих акне выводные протоки сальных желез более длинные, тонкие и извитые, что создает препятствие для выхода кожного сала наружу.
Приводят к выбросу кортизола – гормона, повышающего активность сальных желез, повышению салотечения и склонности к формированию акне.
- Неправильная гигиена лица и применяемые косметические средства
Агрессивный уход за жирной кожей может привести к ее обезвоживанию, образованию гиперкератоза и активизации работы сальных желез. Результат – комедоны. Примеры: применение спиртсодержащих средств, частое умывание кожи горячей водой, использование агрессивных очищающих средств.
- Побочный эффект лекарственных препаратов
- Нарушение диеты и болезни ЖКТ
Ряд пищевых продуктов также опосредованно активизируют работу сальных желез кожи, что провоцирует формирование комедонов и акне в целом. Главные провокаторы высыпаний: мучные продукты, сладкое, острое и копченое, алкогольные напитки и кофе.
Установить истинную причину, удается редко. По возможности, необходимо обратить внимание на список выше и постараться устранить первопричину.
Однако, закрытые комедоны самостоятельно не исчезнут, необходимо внешнее воздействие, чтобы избавиться от них.

Как избавиться от закрытых комедонов
Отвечая на вопрос заголовка статьи: избавиться от закрытых комедонов без косметолога – не возможно!
Сформировавшиеся белые комедоны не возможно «рассосать» или «отшелушить» в домашних условиях, не прибегая к помощи профессионала.
Для избавления от закрытых комедонов потребуется выполнение 2-х обязательных этапов:
Широко известная и не всегда популярная процедура. В случае белых комедонов – незаменимая.
– рассасывание или растворение закрытых комедонов наружными средствами невозможно. Только механическое вмешательство может устранить имеющиеся закупорки.
– минус данного метода – эффект временный. Позже появятся новые комедоны, т.к. кожа функционирует в прежнем режиме.
Проводится не реже 1 раза в месяц до полного исчезновения белых комедонов, которое возможно только при сопутствующей наружной терапии.
Препаратами выбора при закрытых комедонах являются ретиноиды.
Ретиноиды – хорошо изученная группа веществ, производных витамина А, используется в дерматологии для терапии проблемной кожи с акне, в косметологии для коррекции возрастных изменений и гиперпигментации.
Принципы работы ретиноидов:
- Ретиноиды естественным образом воздействуют на процессы кератинизации и отшелушивания клеток кожи – устраняют гиперкератоз;
- Нормализуют выработку кожного сала – количество и состав – профилактика задержки выделений внутри пор.
В соответствии с Федеральными клиническими рекомендациями по ведению больных акне, 2015 г., ретиноиды являются препаратами первой линии коррекции акне, включая начальные стадии (комедоны).
Преимущества ретиноидов
Чем еще ретиноиды привлекательны в плане выбора для устранения белых комедонов:
– физиологичны – являются веществом знакомым для кожи, т.к. организм сам поставляет витамин А в кожу в невысоких концентрациях;
– не оказывают токсического действия;
– хорошо проникают в кожу, достигая необходимых слоев;

Какие средства использовать для кожи с закрытыми комедонами
Терапия наружными средствами включает в себя применение 2-х типов средств:
Солнечные лучи активизируют работу сальных желез, что увеличивает количество закупорок. Выбор должен быть сделан в пользу физических фотофильтров – минерального экрана.
Химические фотофильтры – противопоказаны. Их принцип работы основан на преобразовании энергии УФ-лучей в тепловую, что дополнительно активизирует работу сальных желез.
Крем минеральный SPF 30 с цинком DermaQuest на основе микронизированного оксида цинка 18,6% – универсальный солнцезащитный крем для всех членов семьи!
- Не проникает вглубь кожи и не вызывает закупорок
- Безопасный и гипоаллергенный
- Блокирует до 97% солнечных лучей
- В 2020 году состав обогащен БлюЛайт фильтрами от синего света
Тон крем SPF30 с цинком для лица DermaQuest – для тех, кто не любит бледный цвет кожи. Аналог минерального крема с SPF30 в состав, которого введены пигменты, придающие коже оттенок легкого загара.
CBD “Блю Лайт” крем SPF 30 для лица DermaQuest – полноценный дневной крем с функциями защиты кожи от УФ-лучей и синего света.
- Показан при чувствительной, раздраженной и сухой коже
- Питает и увлажняет
- Восстанавливает, заживляет и успокаивает раздраженную кожу
Преимущества современных кремов с SPF – это не только фотозащита, а полноценные уходовые средства, не требующие нанесения дополнительных кремов по утрам.

Терапию следует начинать с мягких форм ретинола в невысоком процентном содержании. Это позволяет использовать ретиноиды регулярно, каждый вечер, не путаясь в сложных схемах применения. И без провокации раздражения и шелушения кожи.
Обновляющий крем с Ретинальдегидом DermaQuest – находка для ежедневного насыщения кожи ретиноидами без нежелательных последствий.
Преимущества крема:
Содержит новую форму ретинола – ретинальдегид в концентрации 0,05%;
Состав усилен имитатором Витамина А – Бакучиол – повышение эффективности ретинальдегида;
Содержит антиоксиданты и увлажняющие комплексы – мощная профилактика воспаления и раздражения кожи, сохранность ее барьеров;
Используется ежедневно, 1 раз в день вечером.
Отличие ретинальдегида от ретинола:
– активнее ретинола в 10 раз!
– не вызывает ретиноевый дерматит
– стабилен к окислению
– комфорт и безопасность применения для чувствительной кожи
Применение: Крем наносить ежедневно вечером на чистую кожу.
Доступны бесплатные консультации ведущих косметологов Российского представительства DermaQuest и Circadia. Запись на сайте или WhatsApp .
Лечение закрытых комедонов: эффективность косметических средств и аппаратных методик
Акне, угри, комедоны — все это фактически одно и то же. Черные угри это открытые комедоны, а белые подкожные угри — закрытые комедоны. Такие образования появляются на лбу, щеках, подбородке и на спине. Лечение этой разновидности акне — одно из приоритетных направлений дерматологии. Чаще всего комедоны закрытого типа встречаются у подростков, однако могут образовываться и у взрослых. Помимо визуального дискомфорта, эти образования могут воспаляться и приносить физиологический и психологический дискомфорт, ведь воспаленное акне на лице — это больно, и мало эстетично.
Основные причины, почему появляются закрытые комедоны

Как правило, закрытые комедоны на лице и теле имеют белый цвет и образуются из-за того, что устья сальных желез заполняются подкожным салом и ороговевшими клетками кожи. Если говорить о таких образованиях в ключе «причина-следствие», то причин появления комедонов существует множество:
- Наследственность. Широкие поры, повышенная секреция сальных желез, плотная кожа — эти наследственные особенности могут приводить к изрядному образованию белых угрей.
- Длительное пребывание на жаре или под солнцем, из-за чего повышается выработка подкожного жира.
- Стрессовая обстановка. В ответ на стрессовые ситуации в организме вырабатывается больше кортизола, а он в свою очередь вызывает гиперплазию сальных желез. Если закрытые комедоны на подбородке, щеках, на спине появились из-за стресса, лечение заболевания может включать косметический уход и терапию успокоительными препаратами или отдых.
- Неправильный уход за кожей. Пренебрежение ежедневной гигиеной, и некорректно подобранные косметические средства могут приводить к интенсивной секреции сальных желез, инфекциям кожи, и как результат к появлению закрытых комедонов на лице, спине и теле, требующих лечения.
- Гормональные нарушения. Изменение баланса гормонов у подростков сопровождается также обильным образованием акне, в том числе и появлением закрытых комедонов.
- Неподходящий рацион питания, который преимущественно состоит из жиров и углеводов в избыточном количестве.
Независимо от причин появления закрытые комедоны нуждаются в правильном лечении, как и другие виды акне. Условно лечение закрытых комедонов можно разделить на косметологические и аппаратные методы.
Лечение закрытых комедонов косметологическими средствами
Уходовая косметика
Правильная подобранная косметика для ежедневного ухода — базис при лечении закрытых комедонов на лице. Повседневный уход за проблемной кожей лица может включать двухэтапное очищение, увлажнение и дневной крем для лица, который будет регулировать секрецию сальных желез в течение дня. Также к такому уходу могут быть добавлены очищающий антибактериальный тоник и мягкие ферментные пилинги. Последние средства, как правило, рекомендуют применять не ежедневно, а несколько раз в неделю.
Естественно уходовая косметика при наличии проблем с высыпаниями на коже подбирается профессиональным косметологом. В большинстве случаев уходовая косметика выполняет вспомогательную роль при лечении закрытых комедонов в комплексе с другими видами косметологического или аппаратного лечения.
Механическая и косметологическая чистка лица

Чистка лица от черных и белых комедонов может выполняться двумя способами: механическим путем или путем кислотного пилинга кожи. Обе эти методики лечения выполняются профессиональным косметологом.
Механическая чистка лица от комедонов сводится к точечному выдавливанию образований. Для этого лицо пациента предварительно очищается, распаривается, а по завершению процедуры обрабатывается антисептическими средствами. Процедура малоприятная, однако она часто практикуется косметологами при лечении закрытых комедонов. Главный минус процедуры — травматичность и вероятность шрамов постакне.
Чистка лица кислотными пилингами заключается в нанесении на лицо специальных косметологических средств на основе фруктовых кислот. В сравнении с механической чисткой, кислотные пилинги оказывают менее травматичный эффект. Кислотные пилинги открывают поры, бережно растворяют жировые закупорки и закрывают поры. Такой способ лечения довольно успешно применяется для борьбы с закрытыми комедонами на щеках, подбородке, лбу, однако несколько уступает аппаратным методам.
Химический пилинг
Химические пилинги выполняют две задачи: убирают комедоны с поверхности кожи, а также «выводят» на поверхность более глубокие комедоны, которые еще не добрались до верхнего слоя кожи. Для такого ухода используют различные средства, например, комплекс салициловой и молочной кислоты в соединении с резорцином, а также трихлоруксусную кислоту. Химические пилинги оказывают прижигающее действие, сужают поры и тем самым убирают воспаления.
Лечение закрытых комедонов на лице и теле аппаратными методами
Аппаратные методы лечения закрытых комедонов безболезненны, нетравматичны и более эффективны в сравнении с косметическими средствами. Наибольшую эффективность при борьбе с акне показали чистка лица ультразвуком и лазерный пилинг.
Ультразвуковая чистка лица
Эффективная безболезненная процедура, которая широко применяется при лечении комедонов закрытых. Методика сводится к следующему: на поверхность кожи и подкожные комедоны воздействуют ультразвуковые волны, которые бережно выталкивают жировые отложения глубоко из пор. Таким образом поры очищаются и сужаются. Процедура имеет пролонгированный эффект.
Чистка назначается и выполняется профессиональным косметологом. После чистки лица ультразвуком можно без реабилитации возвращаться к привычному образу жизни в отличие от механических чисток и химических пилингов.
Лазерный пилинг

Это эффективный и максимально деликатный способ избавиться от закрытых комедонов. В отличие от всех предыдущих методов щадящий лазерный пилинг позволяет комплексно избавиться от комедонов, черных угрей, а также убрать следы постакне.
Лечение закрытых комедонов на лбу, щеках, спине лазером выполняется профессиональным косметологом. Для этого используются диодные лазеры, которые мягко воздействуют на поверхностные слои кожи, оказывая антибактериальный и противовоспалительный эффект. Лазер также сужает поры, убирает красноватые и синеватые постакне следы, выравнивает рельефы кожи.
За счет воздействия лазерного луча в коже запускаются регенеративные процессы, нормализуется секреция сальных желез и устраняются поверхностные и подкожные воспаления и бактерии. Помимо борьбы с постакне лазерный пилинг позволяет избавиться от мелких морщин, выровнять цвет и поверхность кожи и стимулировать выработку коллагена. Процедура безболезненная и требует минимальной реабилитации.
Вас беспокоят закрытые комедоны на лице и теле? Не расстраивайтесь, эти неприятные образования можно взять под контроль и вылечить. Самое важное при лечении комедонов — помощь квалифицированного косметолога и надежное оборудование, которые он применяет в процессе лечения. Обращайтесь к профессионалам, следуйте их рекомендациям и будьте здоровы!
Комедоны при акне: причины и механизм образования

Акне – это мультифакторное хроническое рецидивирующее заболевание, которое проявляется в виде образования открытых и закрытых комедонов, воспалительных элементов 18 . В процессе формирования угревых элементов участвует сразу несколько факторов, основные из них: развитие воспалительного процесса, колонизация пропионибактерий, фолликулярный гиперкератоз, увеличение себопродукции 18 .

Что такое комедоны: процесс их формирования
Известно, что сальные железы зависимы от гормонов 10 . Изменение гормонального фона может привести к повышению их активности, то есть начнет вырабатываться больше кожного сала 10 . Ферменты 5α-редуктазы и 17β-дегидроксистероиддегидрогеназы «командуют» процессом превращения тестостерона в ДГТ 10 . Меняется соотношение между липидами сальных желез и эпидермальными липидами. Количество последних, как и линолевой кислоты уменьшается, что приводит к нарушению дифференцировки кератиноцитов 10 . Разрастание эпителиального слоя становится причиной гиперкератоза 10 .
Выводные протоки сальных желез закрываются пробками, содержащими густое кожное сало, скопление мертвых клеток, пыль, частицы косметики 29 . Если пробка располагается на поверхности кожи, происходит процесс ее окисления из-за воздействия кислорода, в результате она становится черной 29 .
Закрыв канал СВФ, комедон создает благоприятные условия для роста и развития патогенной флоры P. Acnes 10 . Внутри сальной железы и в окружающих ее тканях возникает воспаление 10 .
Итак, если вы видите на лице и теле черные точки, это так называемые открытые комедоны. Но есть и другой вид невоспалительного акне – закрытые комедоны, они представляют собой мелкую белую сыпь. Не стоит недооценивать их. Папулы и пустулы могут появиться сами по себе или трансформироваться из комедонов. 29
Причины появления акне
Все причины развития угревой болезни можно разделить на экзогенные и эндогенные.
К экзогенным относятся 41,50,29 :
- Травмирование кожи. Ношение неудобной, тесной, натирающей одежды может стать причиной раздражения кожи и появления на ней угревой сыпи. Выдавливание прыщей также способствует воспалению, инфицированию и запуску процесса размножения высыпаний.
- Неправильный выбор косметики. Содержание в косметических средствах комедогенных компонентов может спровоцировать сыпь. Постоянное пересушивание кожи лосьонами, содержащими спирт, способно побудить кожу вырабатывать больше себума для увлажнения.
- Прием лекарственных препаратов. Системные глюкокортикостероиды, анаболические стероиды, цитостатики способны провоцировать акне.
- Неправильное питание. Молочные, сладкие продукты, кофе, жирная пища, а также богатая йодом, бромом, глюкозой, сахарозой – наличие всего этого в рационе придется пересмотреть, так как это главные пищевые провокаторы угревой сыпи.
Эндогенные факторы выявляются путем дополнительной диагностики и проведения анализов 41,50,29 :
- Патологии эндокринного характера. Сюда относятся болезни щитовидной железы, СПКЯ, аденома гипофиза и т.д.
- Вегетососудистая дистония. Если нарушена вегетативная иннервация прекапилляров, микроциркуляторного русла, артериол, капилляров, то данную патологию также можно рассматривать, как триггер акне.
- Хронические болезни желудочно-кишечного тракта. Хронический гастрит, язва, вызванная H.pylori, гастродуоденит могут привести к появлению на коже угревых образований.
Также причиной акне может стать стресс, генетические факторы, иммунодефицитные и другие состояния 41, 29 .
Как избавиться от комедонов: косметологические методы
Основное лечение акне должно быть медикаментозным, а вот в качестве вспомогательной терапии могут применяться косметологические методы. Также к ним можно прибегать, когда заболевание находится в ремиссии, для снижения риска рецидива, устранения следов постакне и ухода за проблемной кожей.
Для лечения акне в косметологии используются такие методы:
- ультразвук;
- фототерапия;
- мезотерапия;
- плазмотерапия;
- химический пилинг;
- криотерапия, пр.
Комплекс методов позволяет оказывать прицельное местное воздействие на волосяные фолликулы, сальные железы. Целью проведения косметологических процедур является:
- санация кожи;
- укрепление ее барьерной функции;
- восстановление защиты против бактерий;
- эксфолиация клеток рогового слоя;
- эвакуация себума;
- приведение в норму процессов кератинизации.
Косметологические процедуры помогают снижать вероятность появления рубцов, пигментных пятен в период заживления угревых элементов. Результатом их проведения также является уменьшение колонизации патогенных бактерий.
Хотя после комедонов рубцы и не остаются, они могут появиться из-за выдавливания высыпаний, в этом случае может быть рекомендована лазерная шлифовка, алмазная дермабразия, инъекционные процедуры.

Гель Клиндовит® в борьбе с акне
Гель Клиндовит® может применяться для лечения легкой и средней степени акне 6 . Основное действующее вещество в его составе – клиндамицин. Это антибиотик-линкозамид, который проявляет активность в отношении пропионибактерий 6 . После нанесения на кожу клиндамицин накапливается в комедонах, где его концентрация превышает МПК, необходимую для борьбы с P. Acnes 6 . Также в состав основы входит вспомогательные компоненты аллантоин и эмолент 6 . Использовать гель Клиндовит необходимо 2-3 раза в сутки.

