Лечение тромбоза подвздошной вены
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии профессора Капранова проводится лечение тромбозов подвздошных вен. Для терапии применяются современные методики. Благодаря им обеспечивается устранение тромбов. Клинику для вмешательства пациент может выбрать самостоятельно.
Особенности тромбоза
Тромбоз подвздошной вены является распространенной патологией. Заключается она в образовании тромбов в нижних конечностях. Заболевание опасно тем, что может привести к тромбоэмболии легочной артерии. Если тромб оторвется, он направится напрямую к сосудам легких. В результате больной может умереть!
Почему развивается патология?
Тромбозы являются следствием:
- Сокращения скорости гемодинамики.
- Нарушения процессов свертывания крови.
- Повреждений сосудистых стенок.
Существуют и некоторые пусковые механизмы.
Многие больные тромбозом:
- Длительное время соблюдали постельный режим.
- Перенесли различные травмы.
Также патология, развивающаяся в венах, провоцируется:
- Инфекционными заболеваниями.
- Длительным приемом гормональных препаратов.
- Синдромом сдавливания сосудов.
- Опухолями малого таза.
Нередко тромбоз возникает и во время беременности.
К основным симптомам патологии подвздошной вены относят:
- Выраженную отечность. Обычно отекают ноги.
- Изменения цвета кожных покровов. Верхние части бедер и полости малого таза могут стать синими или багрово-красными.
- Появление маленьких точек коричневого цвета.
- Боль. Как правило, она концентрируется в ногах или паху. Причем со временем боль усиливается. Если сначала пациент ощущает ее только при нагрузке, то затем в покое и даже ночью.
- Повышение температуры тела.
Тромбоз развивается постепенно.
Различают несколько стадий патологии.
- Продромальная. Данная стадия тромбоза всегда связана с сильными болями. Они могут концентрироваться как в верхней трети бедер, так и в области паха. В некоторых случаях дискомфорт возникает в пояснице, в области живота, на всей стороне конечности, которая поражена патологией. Как правило, боль имеет ноющий характер, является тупой. Кроме того, при патологии подвздошной области отмечается повышение температуры.
- Стадия выраженных клинических симптомов. Она протекает еще более выражено. У пациента можно отметить отеки, изменения окраски кожи и боли. Тромбоз провоцирует дискомфорт в бедрах, паху, нижней части живота. Некоторые пациенты жалуются на боль в крестце и даже икроножной мышце. Дискомфорт будто бы разливается, распространяясь по все большим участкам. Аналогична и ситуация с отеками. Они могут начинаться от паховой складки и распространяться до голеностопа. В запущенных случаях возникают онемения.
Как выполняется диагностика патологии?
Для выявления тромбоза выполняются следующие исследования:
- Дуплексное сканирование. Данная методика оценки состояния вены позволяет определить гемодинамику.
- Рентгенография сосудов. Данная методика проводится с применением контраста. Она дает возможность изучить состояние каждой вены, которая может оказаться закупоренной тромбом.
Если пациент не переносит исследования с контрастом, осуществляется сканирование сосудов с применением радионуклидной методики.
Как проводится лечение?
Тромбоз – заболевание, которое сегодня успешно лечится. Важно лишь правильно подобрать методику.
К популярным относят:
- Эндоваскулярную тромбэктомию.
Данная методика заключается в проведении операции на вене. Она сводится к удалению тромбов катетером. Сама вена сохраняется.
Перед вмешательством закупоренный участок обнаруживается путем ангиографии. В ходе операции поврежденные вены надрезаются по краю образования. В надрез вводится пустой катетер с баллоном. После этого баллон наполняется физиологическим раствором. Изделие вытягивается вместе с тромбом. Манипуляция проводится несколько раз. Благодаря этому специалистам удается добиться максимальной очистки сосуда.
Нерадикальная тромбэктомия может быть:
- Аспирационной. В этом случае тромбы удаляются через катетер шприцем. Методика не всегда дает желаемый результат. Это связано с тем, что шприцем невозможно удалить все сгустки.
- Реолитической. В этом случае новые тромбы удаляются путем пункции отдельных участков русла сосудов. Применяются специальные катетеры.
Также проводят и тромболизис. Данная методика заключается в том, что при вмешательстве в тромб вводятся специальные вещества. Они эффективно размягчают сгусток. Данная процедура является достаточно длительной. Кроме того, она отличается высокой антигенностью.
Данная методика борьбы с тромбозами заключается в расширении пораженных сосудов путем воздействия на них специальным баллоном. Продвижение баллона тщательно контролируется. Дополнительно применяются специальные препараты. Они сокращают риски быстрого свертывания крови. Суженные сосуды с применением данной методики можно расширить у 80 % пациентов. Балонная дилатация может проводиться при сужении любых артерий.
Сегодня для борьбы с тромбозами применяются и другие методы. Специалисты отдают предпочтение малоинвазивным вмешательствам.
Это связано с такими их достоинствами, как:
- Возможность амбулаторного лечения. Вмешательство по поводу тромбоза не требует нескольких дней госпитализации.
- Отсутствие необходимости в наркозе. Восстановить проходимость подвздошной вены можно даже при местном обезболивании. При этом пациент не испытает боли и сильного дискомфорта.
- Отсутствие операционных рисков. Это достоинство обусловлено тем, что пациент не вводится в наркоз. Больной может выполнять все команды врача, рассказывать о своем состоянии, давать ответы на вопросы специалистов.
- Сниженная вероятность осложнений. Неприятные последствия после лечения возникают в единичных случаях.
- Высокая эффективность. В большинстве случаев тромбоз вен устраняется. Пациент забывает о мучивших его проблемах. Крупные вены, заметные невооруженным глазом, больше не беспокоят больного, не способствуют возникновению многочисленных комплексов.
Восстановление после вмешательства
Тромбоз накладывает на жизнь любого пациента массу ограничений. Часто больные, вены которых закупорены тромбами, не могут даже нормально передвигаться. Восстановление после операции по поводу тромбоза не будет связано с ограничениями! Практически сразу же после вмешательства пациент сможет вернуться к привычному образу жизни, который он вел до болезни. Любой сможет забыть о том, какие проблемы доставлял тромбоз.
Конечно, во время реабилитации нужно будет:
- Соблюдать рекомендации лечащего врача.
- Увеличить количество жидкости в рационе.
- Следить за состоянием вен.
- Регулярно проходить обследования.
- Принимать некоторые препараты.
В подвижности вы ограничены не будете! После операции на венах не нужно соблюдать длительный постельный режим.
Можно ли провести адекватную профилактику заболевания?
Да! Но не всегда и не всем это удается.
Для предупреждения тромбообразования необходимо:
- Постоянно следить за режимом питания и потреблением жидкости.
- Обязательно хорошо отдыхать.
- Систематически совершать пешие прогулки.
- Придерживаться здорового образа жизни.
Даже если патология вен уже возникла, можно предупредить ее дальнейшее развитие. Достаточно исключить все факторы риска, провоцирующие осложнения тромбоза.
Для того чтобы лечение было успешным, необходимо обратиться к специалистам уже при первых признаках заболевания. В этом случае терапия будет назначена максимально быстро, что повысит шансы на благополучный исход.
Преимущества терапии в центре профессора Капранова
- Высокий уровень профессионализма. Профессор С. А. Капранов и его коллеги, работающие на нескольких клинических базах, являются немногочисленными высококвалифицированными специалистами в России, обладающими уникальным опытом успешного проведения самых разных вмешательств.
- Полный спектр услуг. Лечение в центре возможно с применением современных методик. Восстановление проходимости вен для профессионалов никогда не превратится в проблему. Они подберут подходящий способ устранения проблемы даже в запущенных ситуациях.
- Использование современных материалов и препаратов. Для проведения всех вмешательств на сосудах применяются инновационные изделия. Они безопасны, не ощущаются пациентом, не вредят его здоровью.
- Внушительный опыт. Каждый год специалисты центра проводят сотни эндоваскулярных вмешательств по поводу непроходимости вен.
- Высокая эффективность всех применяемых методик. Она доказана клинически. Многие пациенты смогли забыть о симптомах и всех ограничениях заболевания.
- Отсутствие боли. При лечении, а также после окончания терапии по восстановлению проходимости вен пациенты не сталкиваются со значительным дискомфортом. Все неприятные ощущения купируются специальными препаратами.
- Комфортные условия пребывания в клинике с целью терапии вен. Вы сами сможете выбрать медицинское учреждение для проведения любых вмешательств. Любой пациент с легкостью учтет как собственные финансовые возможности, так и пожелания к терапии.
От чего зависит стоимость операции?
Окончательная стоимость терапии при тромбозе вен во многом определяется такими факторами, как:
- Комфортность госпитализации и ее скорость.
- Удобство обследования перед вмешательством.
- Скорость диагностики и определения точного диагноза.
Таким образом, стоимость зависит от ряда факторов, не имеющих прямого отношения к качеству предоставления медицинских услуг. Благодаря этому даже при относительно небольших затратах вы можете рассчитывать на получение квалифицированной профессиональной поддержки.
Ориентировочные расценки представлены на сайте нашего центра.
Звоните в клиники, в которых терапия при непроходимости вен проводится профессором Капрановым, задавайте свои вопросы.
Также вы можете связаться с профессионалом, позвонив на его личные телефоны:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
С профессором Капрановым вы сможете обсудить все особенности терапии непроходимости вены вследствие ее закупоривания тромбом. Вы сможете оговорить все тонкости вмешательства и запланировать первый прием и обследование. Операция может быть проведена уже в ближайшее время.
Список использованной литературы:
- «Эндоваскулярная хирургия в профилактике тромбоэмболии легочной артерии и лечении острых венозных тромбозов», Хирургия, 2003, №2, стр. 6-11 (соавт. В.С.Савельев, В.И.Прокубовский, С.А.Капранов).
- «Реолитическая тромбэктомия в лечении венозных тромбозов», Диагностическая и интервенционная радиология, том 1, №3, 2007, стр. 76-86 (соавт. С.А.Капранов, А.Г.Златовратский, В.П.Буров, Б.Ю.Бобров, А.А.Хачатуров).
- «Ангиографическая диагностика и эндоваскулярные вмешательства при венозном тромбозе и тромбоэмболии легочных артерий». Клиническая хирургия (национальное руководство), под ред. акад. РАН и РАМН В.С. Савельева, чл.-кор. РАМН А.И. Кириенко, ГЭОТАР-МЕДИА, 2010, 1008 стр. (соавт. С.А. Капранов, А.Г. Златовратский, А.А. Хачатуров).
Автор: Капранов С.А
Доктор медицинских наук, профессор, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине
Илеофеморальный тромбоз
Илеофеморальный тромбоз – это закупорка глубоких бедренных и подвздошных вен кровяным сгустком. Заболевание выделено в отдельную нозологическую форму, так как имеет тяжелое течение и несет прямую угрозу жизни человека. Илеофеморальный тромбоз часто осложняется тромбоэмболией легочной артерии. Поэтому при обнаружении признаков патологии, больному должна быть оказана экстренная медицинская помощь.
В 3-4 раза чаще от илеофеморального тромбоза страдает левая конечность, чем правая.
Причины илеофеморального тромбоза

Причины илеофеморального тромбоза могут быть разнообразными, среди них выделяют:
Травмы вен и мягких тканей нижних конечностей.
Занесение бактериальной инфекции в организм.
Длительный постельный режим, например, после перенесенной операции или на фоне тяжелого заболевания.
Период после рождения ребенка.
Наличие в организме злокачественной опухоли. Особую опасность в плане развития тромбоза представляют новообразования, располагающиеся в области малого таза: рак сигмовидной кишки, почек, надпочечников, шейки матки, а также забрюшинная саркома.
Аневризма брюшной аорты, бедренных или подвздошных артерий.
Наличие подколенного кистозного новообразования.
Любые гнойные процессы, которые локализуются в области малого таза, в его клеточных пространствах и органах.
Ятрогенное поражение вен.
Чаще всего илеофеморальный тромбоз является восходящей патологией, которая берет свое начало в подколенном, либо бедренном сегменте.
Симптомы илеофеморального тромбоза

Течение заболевания делится на две фазы: продромальную и острую (стадия выраженных симптомов).
Для продромальной стадии характерны следующие признаки:
Повышение температуры тела до субфебрильных отметок.
Боли в области крестца и поясницы, в нижней части живота, в ногах. Особенно сильными боли будут со стороны пораженного сосуда.
Боли возникают неожиданно для человека, носят тупой и ноющий характер.
Иногда боли появляются только во время ходьбы.
Острая стадия болезни выражается следующими симптомами:
Усиление болей, которые становятся очень интенсивными, охватывают паховую зону, бедро и икроножную мышцу.
Появление чувства тяжести в конечностях. Больные указывают на то, будто их ногу распирает изнутри.
Возникновение отека, который распространяется на всю ногу, начиная от стопы и заканчивая паховой складкой. Возможна отечность ягодиц.
Отечные ткани оказывают сильное давление на сосуды, в результате чего возникает их спазм. Это выражается в остром нарушении питания нижней конечности, в резких болях, ухудшении чувствительности.
Кожные покровы изменяют свой окрас. Иногда наблюдается выраженная бледность нижних конечностей (белая болевая флегмазия), а иногда возникает цианоз (синяя болевая флегмазия). Белая флегмазия является следствием артериального спазма, а синяя флегмазия развивается при полном перекрытии кровотока в бедренной и подвздошной вене.
В паховой области вены начинают сильно «просвечивать» сквозь кожу, сосудистый рисунок усиливается.
Общее состояние больного значительно ухудшается в том случае, когда развиваются серьезные осложнения: тромбоз нижней полой вены, ТЭЛА, венозная гангрена, флегмазия.
Задние мышцы конечностей отзываются болью при попытке пальпации. В непосредственной близости от магистральных сосудов могут быть обнаружены болезненные инфильтраты.
Лимфатические узлы паховой области увеличиваются в размерах и становятся болезненными.
Человек не может совершать активных движения нижней конечностью. Пассивные движения вызывают боль.
Отдельно нужно отметить, что бледная флегмазия является крайне тяжелым осложнением илеофеморального тромбоза. Часто оно заканчивается гибелью пациента. На фоне стойкого артериального спазма развивается коллапс с частичной или полной потерей сознания, резким падением давления, повышением температуры тела до 40 °C. Размер ноги увеличивается в 2 раза, кожа холодная на ощупь, пульс на ногах не прощупывается.
Если удается сохранить жизнь больного, то последствия белой флегмазии будут беспокоить его на протяжении длительного времени. Это выражается в дистрофии мышечных волокон нижних конечностей, которая развивается на фоне длительного отека. Суставы теряют свою былую подвижность, активные движения ноги будут резко ограничены.
Синяя флегмазия характеризуется полной блокировкой всех основных и вспомогательных венозных магистралей бедра и голени. Нога увеличивается в размерах в 2 раза, кожа приобретает синюшный оттенок, покрывается подкожными кровоизлияниями, мышцы напряжены. Температуры тела при этом повышается до 40 °C, возможно развитие шока с одышкой, тахикардией и потерей сознания.
Если больного удается спасти, то спустя 2-3 дня ткани ноги начинают подвергаться некрозу, на ней появляются пузыри с жидкостью, чувствительность полностью отсутствует. В дальнейшем присоединяются симптомы гемолитической желтухи. На 4-7 день некрозу подвергаются ткани пальцев, а затем у больного развивается гангрена стопы. В этот период летальным исходом завершается около 45% всех историй болезни.
Диагностика

Диагностика заболевания начинается с осмотра больного. По характерному набору симптомов, врач сможет заподозрить илеофеморальный тромбоз.
Для подтверждения диагноза используют следующие инструментальные методики:
Дуплексное или триплексное сканирование.
Сканирование с меченым фибриногеном.
Обязательно нужно разграничить илеофеморальный тромбоз с рожистым воспалением, с почечной и сердечной недостаточностью, радикулитом, артритом, бурситом.
Лечение илеофеморального тромбоза

Всех без исключения больных с установленным диагнозом «илеофеморальный тромбоз» в обязательном порядке госпитализируют в ангиохирургический стационар. Перевозить пациента необходимо в лежачем положении. До момента оказания медицинской помощи он должен придерживаться строжайшего постельного режима. Если отсутствует возможность выполнить качественное обследование пострадавшего, то ему назначают антикоагулянты, фибринолитики и тромболитики на срок до 10 дней.
Общие рекомендации по ведению больных с острым илеофеморальным тромбозом:
Препараты-антикоагулянты: низкомолекулярный Гепарин, Логипарин, Фраксипарин.
Устранение боли, выведение пациента из шокового состояния.
Снятие спазма с сосудов, нормализация гемодинамики.
Препараты для тромболизиса: Стрептокиназа или Урокиназа. Однако следует помнить, что использование тромболитических препаратов всегда сопряжено с риском развития кровотечения и гибелью больного. Поэтому препараты тромболизиса назначают только пациентам в возрасте до 50 лет, у которых острый тромбоз случился не позднее чем за 7 дней до обращения к доктору. При этом у пациентов должны быть установлены кава-фильтры, в противном случае высока вероятность распространения мелких частиц тромба по кровотоку и развитие легочной эмболии.
Препараты-активаторы фибринолизиса: Компламин, Теоникол, Никотиновая кислота (внутривенное введение), Пирогенал (внутримышечное введение).
Нормализация реологических показателей крови осуществляется с помощью препаратов Трентал, Эуфиллин, Актовегин и пр.
Если развивается воспаление, то показано назначение антибиотиков.
Операцию при илеофеморальном тромбозе назначают только по жизненно важным показаниям: если у больного диагностированы флотирующие тромбы, которые представляют угрозу тромбоэмболии легочной артерии, либо при развитии осложнений тромбоза. К ним относят: эмбологенный тромбоз, высокий риск развития гангрены на фоне синей флегмазии, восходящий тромбоз.
Существуют также относительные показания к операции, среди которых:
Отсутствие эффекта от лечения лекарственными средствами на протяжении 2-3 дней.
Длительность тромбоза более 8 дней.
Тромбэктомия является основным методом хирургического вмешательства при илеофеморальном тромбозе. Следует помнить, что при синей флегмазии консервативная терапия оказывается бесполезной в 100% случаев. Прогноз при синей флегмазии во многом определяется тем, как своевременно было проведено хирургическое вмешательство (до момента развития гангрены). При этом пациентам показана радикальная тробэктомия. Риск ТЭЛА повышается при проведении тромбэктомии на правой подвздошной вене.
Профилактика илеофеморального тромбоза

Последствия илеофеморального тромбоза тем тяжелее, чем позже было начато лечение. Поэтому врачи настоятельно рекомендуют пациентам с группы риска регулярно проходить обследования и профилактические осмотры. Это позволит предупредить развитие заболевания, либо не допустить серьезных осложнений для здоровья и жизни. Всегда нужно помнить, что тромбоз данной локализации на начальных этапах своего формирования ведет себя довольно скрыто.
Меры профилактики тромбоза:
Сбалансированная диета. В меню обязательно должны присутствовать фрукты, овощи, зелень, бобы, морепродукты.
Отказ от вредных привычек.
Умеренная физическая активность.
Достаточное время для сна.
Если человек уже однажды перенес илеофеморальный тромбоз, то он должен соблюдать все врачебные рекомендации, принимать прописанные им лекарственные препараты для разжижения крови, носить эластичные чулки и пр.
Не стоит отказываться от установки кава-фильтров. Эти устройства по форме напоминают зонтик, который имеет отверстия для прохождения по ним крови. Фильтр вводят в нижнюю полую вену, в ее инфраренальный сегмент. Он разворачивается только тогда, когда достигнет места своего назначения. В дальнейшем, при рецидиве тромбоза, этот фильтр позволит избежать развития ТЭЛА и спасти жизнь больного.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторыИлеофеморальный тромбоз ( Подвздошно-бедренный тромбоз )
Илеофеморальный тромбоз – это поражение глубоких вен нижних конечностей, связанное с блокадой кровотока тромботическими массами на уровне подвздошно-бедренного сегмента. Окклюзия сосуда нарушает венозную гемодинамику, что проявляется лихорадкой, отеком мягких тканей, болью, изменением кожной окраски на стороне закупорки. В диагностике учитывают клинические данные, результаты биохимического анализа крови (маркеры тромбообразования, коагулограмма), УЗДС сосудов и флебографии. Лечебная программа включает консервативную коррекцию (медикаментозную, компрессионную терапию) и эндоваскулярные вмешательства.
МКБ-10

Общие сведения
Илеофеморальный (подвздошно-бедренный) тромбоз представляет собой опасную разновидность флеботромбоза в системе нижней полой вены с высоким риском осложнений. Это достаточно распространенное заболевание – на его долю приходится 25% всех тромботических поражений глубоких сосудов (1–2 случая на 1000 населения ежегодно). Частота закупорки проксимальных участков венозной системы нижних конечностей по сравнению с дистальными выше в 3 раза. После 50 лет встречаемость патологии экспоненциально возрастает, составляя в пожилом и старческом возрасте более 300 случаев на 100 тыс. человек. Женщины страдают от тромботических состояний вдвое чаще.

Причины
Возникновение болезни провоцируется рядом факторов, запускающих образование внутрисосудистых тромбов. Патологические предпосылки известны как триада Вирхова – замедление кровотока (стаз), изменение реологических свойств крови (гиперкоагуляция), травма сосудистой стенки. Поражение илеофеморального сегмента возникает под влиянием различных причин:
- Повреждение эндотелия. Вероятность тромбоза возрастает при инвазивных вмешательствах (катетеризации сосудов), операциях (на крупных суставах, органах брюшной полости и малого таза), переломах. Повреждающее действие оказывают внутрисосудистые устройства (стенты, фильтры, искусственные клапаны), некоторые биохимические нарушения (гипергомоцистеинемия).
- Длительная адинамия. Флеботромбозы часто возникают по причине длительного обездвиживания нижних конечностей на фоне иммобилизации, наркоза с миорелаксантами, паралича, строгого постельного режима. Сходный механизм задействуется при затяжных авиаперелетах, автомобильных поездках.
- Препятствия кровотоку. Замедление гемодинамики в подвздошных сосудах возникает из-за врожденных и приобретенных препятствий механического характера (перегородки, спайки). Экстравазальные (внешние) предпосылки для стаза реализуются при синдроме Мей-Турнера (прерывание полой вены), сдавлении опухолями.
- Тромбофилии. Склонность к тромбообразованию обусловлена рядом наследственных аномалий коагуляционной системы (дефицитом протеинов C и S, патологическим плазминогеном, недостаточностью антитромбина). Из приобретенных тромбофилий важная роль отводится антифосфолипидному синдрому, дисфибриногенемии.
Частота тромботических нарушений существенно возрастает в третьем триместре беременности и на первой неделе послеродового периода. Они встречаются при злокачественных опухолях, сердечно-сосудистой патологии (инфаркте миокарда, инсультах, сердечной декомпенсации), нефротическом синдроме и других заболеваниях.
На возникновение илеофеморального тромбоза также влияют возраст старше 40 лет, курение, избыточная масса тела, прием некоторых медикаментов (оральных контрацептивов, химиопрепаратов). Обычно заболевание развивается при сочетании нескольких причин и факторов риска.
Патогенез
Венозный застой способствует увеличению количества активированных факторов свертывания, гипоксии эндотелия, накоплению тромботического материала. Повреждение стенки сопровождается выработкой цитокинов и стимуляцией агрегации тромбоцитов. Обнажение субэндотелиального слоя лишь усугубляет этот процесс, способствуя адгезии кровяных пластинок и активации коагуляционного каскада. Образование сгустка ускоряется тромбопластином, поступающим из поврежденных тканей.
Флеботромбоз характеризуется постоянно нарастающей обструкцией сосудистого просвета, что лишь усиливает выраженность стаза. Ламинарный кровоток сменяется турбулентным, количество коагуляционных факторов нарастает. Дальнейшее развитие илеофеморального тромбоза может идти несколькими путями: спонтанный лизис патологических масс, распространение в проксимальном или дистальном направлениях, отрыв и эмболизация, организация с формированием стойкой окклюзии, частичная реканализация.
Классификация
Закупорка илеофеморального сегмента входит в структуру тромбозов глубоких вен нижней конечности, являясь их центральным (проксимальным) типом. Согласно классификации, наиболее распространенной в клинической флебологии, существует несколько разновидностей тромбов по характеру их прикрепления:
- Флотирующий (колеблющийся). Характеризуется наличием всего одной точки фиксации к стенке сосуда. В зависимости от длины, он бывает сегментарным и распространенным с флотирующей верхушкой. Наиболее опасен с точки зрения эмболизации.
- Пристеночный. Тромб плотно прикреплен к венозной стенке. Обтурирует просвет илеофеморального сегмента не полностью (большая часть остается свободной).
- Окклюзивный. Практически полностью перекрывает кровоток в венозном русле. Является следствием прогрессирования пристеночного сгустка. Оба последних вида считаются неэмболоопасными.
Тромботический процесс бывает нисходящим, восходящим или распространяющимся в обоих направлениях. Возникая в неизмененных венах, он является первичным, а при повторном развитии болезнь носит рецидивирующий характер. Обычно наблюдается левосторонний флеботромбоз – правый подвздошно-бедренный участок поражается в три раза реже.
Исходя из клинической картины, илеофеморальные тромбозы бывают симптомными и бессимптомными. Манифестные варианты проходят две стадии – компенсации и декомпенсации. С учетом вероятных последствий, встречаются неосложненные и осложненные формы. По клиническим критериям определяют и степень риска тромбоэмболий (высокая, умеренная, низкая).
Симптомы илеофеморального тромбоза
Первичный процесс во многих случаях протекает скрыто и бессимптомно, пока не произойдет гемодинамически значимой окклюзии бедренно-подвздошного сегмента, распространения на значительном протяжении или отрыва флотирующего сгустка. Заболевание начинается с продромальной стадии, когда еще нет выраженного нарушения венозного кровотока. В эту фазу особенно велика опасность эмболии, что обусловлено слабой фиксацией сгустка при сохраняющейся гемодинамике.
На раннем этапе клиническая картина ограничивается лишь лихорадкой (без связи с другими причинами) и болевым синдромом. Повышение температуры иногда становится единственным признаком латентного тромбоза. Боли охватывают пояснично-крестцовую область, нижние отделы живота и конечность на пораженной стороне. Сначала они локализуются около паховой складки и носят невыраженный характер, но по мере распространения процесса опускаются в дистальные участки. Лихорадку и боли связывают с воспалительными явлениями (флебитом и перифлебитом), венозной гипертензией.
На стадии выраженных клинических проявлений пациентов беспокоят интенсивные боли по передневнутренней поверхности бедра, в икроножных мышцах, паховой зоне. Пораженная конечность увеличивается в объеме с распространением отека от стопы до ягодицы (иногда с переходом на половые органы и переднюю брюшную стенку). Кожа в результате венозного застоя приобретает бледно-цианотичную окраску, становится напряженной. Ощущается тяжесть и распирание в ноге. Конечность теплая на ощупь, плотная, с болезненными тяжами в паховой и бедренной зонах. Спустя 3–4 дня отечность уменьшается, становится виден усиленный рисунок подкожных сосудов.
Осложнения
Наиболее грозным и частым осложнением илеофеморального тромбоза выступает тромбоэмболия легочной артерии (ТЭЛА) – встречаясь в 60 случаях на 100 тыс. населения, для 15–20% пациентов она становится фатальной. Тревожные симптомы могут возникать еще на ранних этапах как единственное проявление флеботромбоза. Неэмболоопасные формы ведут к прогрессирующей венозной недостаточности и развитию посттромбофлебитической болезни.
К осложненному течению патологии относят белую и синюю флегмазию. Первая обусловлена выраженным отеком и сдавлением кожных капилляров (синдром белых нижних конечностей). Синяя болевая флегмазия, хотя и подвергается обратному развитию, но в ряде случаев становится источником чрезвычайно опасного состояния – венозной гангрены с некротическими изменениями в тканях и признаками циркуляторной недостаточности (гиповолемического шока).
Диагностика
Илеофеморальный тромбоз выявляют, опираясь на анамнестические данные (жалобы, факторы риска, историю развития болезни) и результаты физикального обследования пациента. Для уточнения диагноза и определения локализации сгустка необходимы лабораторно-инструментальные методы:
- Биохимический анализ крови. Внутрисосудистое тромбообразование подтверждают с помощью экспресс-тестов, исследуя уровень D-димера, продуктов деградации фибрина, растворимых фибрин-мономерных комплексов (РФМК). Состояние свертывающей системы анализируют по коагулограмме (протромбиновое, тромбиновое, активированное частичное тромбопластиновое время, фибриноген).
- УЗДС венозной системы.Дуплексное ангиосканирование позволяет визуализировать внутреннюю структуру пораженных участков, оценить кровоток, характеристики тромбов. Диагноз подтверждается при выявлении эхопозитивных масс, увеличении диаметра сосудов, отсутствии реакции на компрессию датчиком.
- Флебография вовлеченных зон.Рентгенконтрастную флебографию используют для выявления флотирующих сгустков, когда их верхушка плохо визуализируется при УЗДС. К важным признакам острого тромбоза относят феномен ампутации магистральных вен, наличие в просвете дефектов наполнения, расширение дистальных участков, замедленное выведение контраста.
Вместо традиционного рентгенологического исследования, может использоваться КТ-флебография, предоставляющая трехмерное изображение сосудистой системы. В сложных случаях оценить гемодинамические параметры помогает радиоизотопная сцинтиграфия, а исследовать венозное наполнение при нагрузке и в покое – плетизмография. Иногда проводится флеботонометрия, позволяющая измерить давление в сосудах и определить функцию клапанов.
Пациенты с подозрением на илеофеморальный флеботромбоз нуждаются в помощи сосудистого хирурга или флеболога. Консультация гематолога и генетика необходима при подозрении на наследственные тромбофилии, беременным женщинам требуется заключение гинеколога. Дифференциальную диагностику проводят с отеками при лимфостазе, недостаточности кровообращения, травмах, преэклампсии у беременных. Требуется исключить артериальные тромбозы, анаэробную инфекцию, синдром длительного раздавливания тканей.
Лечение илеофеморального тромбоза
Острый тромбоз является показанием для госпитализации в хирургический стационар. Лечение преследует несколько задач: предотвратить прогрессирование процесса и развитие осложнений, восстановить проходимость пораженных участков, минимизировать риск рецидива. Для этого используются следующие методы:
- Медикаментозная коррекция. Растворить сформировавшийся сгусток помогают тромболитики (стрептокиназа, целиаза, альтеплаза), дальнейшее распространение процесса предотвращают антикоагулянты (нефракционированный гепарин и низкомолекулярные варианты, варфарин). Для улучшения реологических параметров крови назначают дезагреганты (ацетилсалициловую кислоту, дипиридамол, пентоксифиллин), местно применяют мази с гепарином и нестероидными противовоспалительными средствами.
- Компрессионная терапия. В структуре консервативных мероприятий отдельное место занимают мероприятия по улучшению оттока крови и лимфы. Компрессионная терапия предполагает эластичное бинтование конечности и ношение специальной одежды (чулок, гольфов, колгот). В сочетании с постельным режимом и постуральным дренажем (возвышенным положением конечности) это позволяет снизить венозную гипертензию.
- Эндоваскулярная хирургия. Операции внутрисосудистого доступа направлены на предотвращение эмболизации и восстановление проходимости тромбированных участков. Среди эндоваскулярных технологий применяют регионарный селективный тромболизис, имплантацию кава-фильтров. При тяжелых формах патологии с риском гангрены выполняют экстренную тромбэктомию (в первые 3–4 суток болезни). В качестве радикального решения при высокой вероятности ТЭЛА и невозможности установки кава-фильтра может выполняться пликация (редкое прошивание) полой вены на участке ниже отхождения почечных ветвей.
Прогноз и профилактика
Отсутствие лечения в 20% случаев ведет к развитию ТЭЛА, но за счет активной антикоагулянтной терапии удается снизить смертность в 5–10 раз. В течение 5 лет после терапии у четверти пациентов наблюдается рецидив илеофеморального тромбоза. Подавляющее большинство пострадавших нуждается в медико-социальной экспертизе трудоспособности с установлением группы инвалидности. Первичная профилактика болезни целесообразна при высоком риске тромбообразования. Она включает предупреждение травматизма, поддержание достаточного уровня физической активности, лечение фоновой патологии, применение низкомолекулярных гепаринов и компрессионного трикотажа.
3. Тромбоз глубоких вен нижних конечностей/ Лебедев А.К., Кузнецова О.Ю.// Российский семейный врач. – 2015.
4. Острые венозные тромбозы в системе нижней полой вены и эндоваскулярные методы их лечения/ Мишенина Е.В.// Kharkiv Surgical School. – 2014 – №6(69)
Илеофеморальный венозный тромбоз

Илеофеморальный тромбоз это – это болезнь, характеризующееся закупоркой глубоких вен ног из-за затрудненного тока крови на уровне подвздошно-бедренного венозного сегмента. Нарушение проходимости вен возникает в результате скопления в венозном просвете вен тромботических масс. Если заболевание не лечить, оно приводит к утрате конечности, инвалидности, летальному исходу.
Полезная информация: Илеофеморальный тромбоз нижних конечностей является распространенной патологией. На данный диагноз приходится четверть всех тромботических аномалий глубоких сосудов. У пациентов 50-55 лет риск развития заболевания выше, чем у молодых людей. Женщинам этот диагноз ставится в 2 раза чаще, чем мужчинам. Это позволяет говорить о гормональных факторах развития.
Как развивается патология?
При венозном застое снижается содержание кислорода в тканях вен, наблюдается образование тромботических масс. Из-за этого повышается скученность тромбоцитов. Процесс свертывания крови начинается не при повреждении, а условиях сохранной сосудистой стенки. Тканевый фактор ускоряет образование сгустка.
Наблюдается нарастающая обструкция просвета сосуда, что приводит к остановке тока крови. Число факторов свертывания продолжает возрастать. При таких условиях развитие заболевания идет в одном из возможных направлений:
- спонтанный лизис (растворение) тромботического материала (редко);
- отрыв тромба и закупорка сосуда, стойкое нарушение его проходимости;
- частичное рассасывание тромба, частичное восстановление просвета сосуда.
Полезная информация: Заподозрить у себя развитие илеофеморального венозного тромбоза (ИФВТ) можно по следующим характерным признакам – боль, отек мягких тканей нижних конечностей, изменение цвета кожного покрова на стороне венозного тромбоза.
Почему развивается илеофеморальный тромбоз?
Подвздошно-бедренный тромбоз развивается из-за совокупности целого ряда факторов. При неблагоприятных внешних и внутренних воздействиях запускается процесс формирования тромбов внутри венозного просвета. Патологическими предпосылками этого медики называют замедление тока крови, повышенную свертываемость и повреждение сосудистых стенок.

К негативным внешним и внутренним воздействиям можно отнести следующие состояния и проявления:
- Риск тромбоза существенно повышается при повреждении эндотелия (внутренний слой стенок сосудов), вызванном инвазивным вмешательством, к примеру, при катетеризации вены, при хирургическом вмешательстве на тазобедренных суставах, переломах.
- При длительном обездвиживании ног, к примеру, при параличе, продолжительном постельном режиме снижается ток крови, наблюдаются застойные процессы, и возрастает риск развития заболевания.
- Важно: Тромбоз может развиться при продолжительных авиационных перелетах (из-за разницы атмосферного давления). Часто диагноз ставят людям, которые много времени проводят в автомобильных поездках (застой крови в конечностях из-за сидячего положения).
- Препятствия кровотоку могут возникнуть, при сдавливании вены опухолью.
- Предрасположенность к образованию тромбов может быть вызвана наследственными факторами.
Интересно, что риск тромботических нарушений появляется на поздних сроках беременности, при раковых заболеваниях, инфаркте миокарда, сердечной декомпенсации. Предпосылками для развития заболевания являются взрослый возраст (50 лет и старше), наличие вредных привычек, ожирение, прием медикаментов, влияющих на коагуляцию. Пусковым моментом для болезни является сочетание нескольких факторов риска.
Ну а если говорить не медицинским, а простым языком, то причины развития заболевания кроются в ослаблении стенок сосудов и нарушении циркуляции крови. Следующие факторы повышают риски закупоривания вен:
- малоактивный образ жизни, недостаточная подвижность, ожирение;
- чрезмерные физические нагрузки, стоячая работа;
- прием медицинских препаратов, влияющих на свертываемость крови;
- вынашивание ребенка;
- наличие опухолей, кровопотери;
- варикозное расширение вен.
Классификация заболевания
Закупорка глубоких вен ног классифицируется по типу крепления тромбов:
- Для флотирующего тромба характерна одна точка прикрепления тромба к стенке вены. Данный тип тромбов особенно опасен с точки зрения закупорки.
- Пристеночный вид сгустка отличается плотным креплением к стенке сосуда. Закупоривание просвета сосуда не полное, значительная часть полого элемента остается свободной для кровотока.
- При окклюзивном типе наблюдается практически полное нарушение проходимости венозного русла. Возникает патология как осложнение пристеночного тромба.
Процесс образования тромба может быть нисходящим или восходящим. Врач определяет стадию заболевания – компенсации и декомпенсации. А также форму – неосложненную и с осложнениями.
Илеофеморальный тромбоз: симптомы
Как тромбофлебит и флеботромбоз, так и илеофеморальный тромбоз начинается без симптомов. Патология развивается скрытно. И только когда начинается сужение просвета, симптоматика становится выраженной.
Развивается эмболия, обусловленная слабой фиксацией тромба и сохраняющейся гемодинамикой. Пациенты в этот период жалуются на лихорадку и болевой синдромом. Боль отдает в ногу. Сначала болезненные ощущения возникают в паховой складке, постепенно опускаясь в дистальные участки.
На следующих стадиях тромбоз илеофеморальный проявляется выраженными болями в бедре, икроножных мышцах, в паху. Нога отекает от стопы до ягодицы, снижается чувствительность в тканях. Венозный застой приводит к изменению цвета кожи. Кожный покров становится бледным или синюшным. Возникают ощущения тяжести в конечности. Локальная температура повышается. Нога становится плотной на ощупь. Постепенно отечность становится меньше, под напряженной кожей четко просматривается рисунок поверхностных вен.

Важно: Острый илеофеморальный тромбоз развивается стремительно. Его признаками становится внезапная боль в ноге, усиливающаяся при ходьбе, в положении стоя. За несколько часов появляется отек от стопы до ягодицы, пациент ощущает чувство тяжести, жжения в конечности. Состояние сопровождается локальным повышением температуры тела на 1-1,5 градуса выше нормы, изменением цвета кожного покрова пораженной конечности.
В чем опасность заболевания?
Наибольшую опасность при илеофеморальном тромбозе несет осложнение в виде тромбоэмболии легочной артерии. Для каждого пятого пациента, у которого это осложнение развилось, прогноз не только не благоприятный, а фатальный.
Осложненный илеофеморальный тромбофлебит можно распознать по «синдрому белых конечностей», который развивается из-за сильнейшего отека и передавливания подкожных капилляров. Также может развиться синяя болевая флегмазия, которая приводит к гангрене с некрозом тканей.
Полезная информация: Илеофеморальный тромбоз встречается или на правой, или на левой нижней конечности. Случаи одновременного поражения обеих ног диагностируются крайне редко.
Диагностика
Илеофеморальный тромбоз глубоких вен диагностируют, учитывая жалобы пациента, анализируя результаты диагностических исследований пациента.

Чтобы подтвердить заболевание и определить месторасположение тромба проводят лабораторно-инструментальные исследования. Учитываются данные биохимического анализа крови (особое внимание на маркеры коагуляции), результаты ультразвукового скрининга и флебографии.
- Биохимический анализ плазмы крови. Наличие тромбов определяют посредством анализа маркера D-димера. Он представляет собой продукт распада фибрина, который появляется в крови после лизиса тромботического материала. Оценивается степень и время коагуляции.
- Дуплексный ультразвуковой скрининг вен нижней конечности используют для визуализации структуры и диаметра пораженных порожних элементов кровотока, непосредственно оценки тока, для получения данных непосредственно о характере сгустка.
- Флебография представляет собой рентгенологическое исследование с использованием контрастного вещества. Метод позволяет выявить подвижные сгустки, которые сложно выявить посредством традиционного ультразвукового скрининга. Флеболог отслеживает феномен ампутации магистральных вен, дефекты наполнения в просвете, замедленное перемещение и выведение контрастного вещества. Эти признаки позволяют подтвердить диагноз.
- Заменить традиционное рентгенологическое исследование можно КТ-флебографией. Данная диагностическая процедура позволяет получить трехмерное изображение сосудов конечности.
- В некоторых случаях врач может рекомендовать пройти исследование, направленное на анализ венозного наполнения при нагрузке и в состоянии покоя.
Данные анализирует сосудистый хирург. Для уточненной диагностики может потребоваться консультация узкого специалиста – гематолога, генетика (если в анамнезе наследственный фактор), гинеколога (для беременных женщин).
Илеофеморальный тромбоз: лечение
Острый илеофеморальный тромбоз – прямое показание для госпитализации и последующего лечения в стационаре. Терапия должна быть комплексная. Она включает прием медикаментозных средств, ношение компрессионного белья, обеспечивающего отток венозной крови и хирургическое вмешательство.
Лечение направлено на предотвращение дальнейшего развития заболевания и предупреждение осложнений. Весь лечебный процесс можно расписать в виде следующей схемы:
- Медикаментозная коррекция, направленная на растворение сгустка, прием антикоагулянтов для предупреждения дальнейшего развития заболевания. Для повышения текучести крови назначают препараты, предотвращающие образование тромбов. Для снятия воспаления тканей локально используют мази с нестероидными противовоспалительными средствами.
- Феморальный тромбоз характеризуется застойными процессами. Избежать их помогает использование компрессионной терапии. Она направлена на обеспечение оттока крови и лимфы. Заключается компрессионная терапия в использовании специального белья, чулок.
- Чтобы уменьшить венозную гипертензию, рекомендуется постельный режим с положением конечности выше уровня тела.
- Хирургическое вмешательство, позволяющее восстановить проходимость вен, проводится лишь по жизненным показателям, когда без этого вылечить осложненный илеофеморальный венозный тромбоз невозможно. К примеру, операцию проводят при угрозе отрыва головки тромба.
Для облегчения состояния пациента назначается симптоматическая терапия. Как правило, это прием обезболивающих препаратов и спазмолитиков.
Важно: Лечение илеофеморального венозного тромбоза предусматривает строгий постельный режим на 7-10 дней. Пациент принимает позу с возвышенным положением больной ноги. Назначение включает антикоагулянты прямого действия в течение 10 дней. Дальше возможен переход на антикоагулянты непрямого действия.
Профилактика заболеваний глубоких вен нижних конечностей
Пациентам из группы риска рекомендуется не дожидаться развития заболевания. Есть несколько эффективных методик профилактики феморального тромбоза. Конечно, в первую очередь, следует правильно питаться, контролировать активность в течение дня (помогают специальные программы на гаджетах), носить удобную одежду и обувь. Кроме этого, очень важно:
- Отказаться от вредных привычек – переедания, употребления алкоголя, курения.
- Обеспечить мышцам достаточную, но не чрезмерную нагрузку – делать зарядку, обязательно ходить пешком.
- В случае усталости в ногах обеспечивать им физиологически удобное расположение.
- При заболевании вен нижних конечностей, к примеру, варикозного расширения не игнорировать проблему, обязательно пройти лечение.
- Регулярно с возраста 48-50 лет проходить обследование у сосудистого хирурга.
Своевременное определение факторов риска, а также диагностика заболевания до появления выраженных клинических признаков позволяет провести адекватное лечение, направленное на предупреждение развития осложнений.

Медицинский центр «Институт вен» приглашает на консультацию всех, кто находится в зоне риска для своевременного выявления заболевания. Наши специалисты проводят диагностику и лечение сосудистых патологий не только у жителей Харькова, но и Киева.
Частые вопросы наших пациентов про илеофеморальный тромбоз
Какой врач занимается диагностикой и лечением илеофеморального венозного тромбоза?
При первых симптомах можно обратиться к терапевту, который направит пациента к сосудистому хирургу. Для прохождения диагностики в специализированном медицинском центре «Институт вен» направление семейного врача не требуется. Высококвалифицированные флебологи к вашим услугам.
Как лечить илеофеморальный тромбоз: протокол лечения?
Эффективная терапевтическая схема подбирается врачом с учетом анамнеза, стадии развития заболевания, наличия осложнений. Как правило, при тромбозах глубоких вен назначается консервативная терапия. Оперативное вмешательство проводится только по жизненным показаниям.
Можно ли вылечить илеофеморальный тромбоз в домашних условиях?
После лечения в стационаре в течение 7-10 дней больному предлагается продолжить терапию в домашних условиях. Пациенту будет необходимо принимать медикаменты, носить компрессионное белье, выполнять упражнения лечебной физкультуры. Но назначение должен сделать врач. При самолечении часты случаи утраты трудоспособности, серьезных осложнений, инвалидности, летального исхода.
Нужно ли после лечения наблюдаться у сосудистого хирурга?
Частота рецидивов в течение 5 лет после терапии достаточно высокая – 25 %. Поэтому всем, кому был поставлен данный диагноз, настоятельно рекомендовано наблюдаться у сосудистого хирурга, проходить регулярные обследования, принимать медикаментозные препараты для профилактики тромбоза (строго по назначению врача).
Более подробную информацию и ответы на вопросы, которые у вас остались после ознакомления со статьей, вы можете получить на очной консультации у флеболога «Института вен». Записаться на прием на удобное время можно по контактному телефону.
Флеботромбоз
Флеботромбоз – заболевание глубоких вен, проявляющаяся в виде окклюзии (закупорки) просвета сосуда тромбом, который может закрывать просвет полностью или частично. Возникает это состояние в следствие нарушения свертывающей функции крови, нарушением ламинарного течения крови по сосудам и/или повреждением интимы (внутреннего слоя) стенки сосуда.
Диагноз «флеботромбоз» ставят 10-20 % популяции. Чаще всего заболевание возникает у лиц пожилого возраста, но в связи с ухудшением экологии, изменением ритма жизни и питания населения болезнь в последние годы сала значительно молодеть. По последним статистическим данным установлено, что частота острых венозных тромбозов достигает 160 случаев на 100 000 населения. Самую большую угрозу в себе несет не само заболевание, как таковое, а его грозное осложнение, которое чаще всего заканчивается летально- это тромбоэмболия легочной артерии (ТЭЛА).

Причины
Существуют три основных следствия, в результате которых возникает флеботромбоз, так называемая триада Вирхова. Тромбообразование может начаться по причине наличия хотя бы одной из нижеперечисленных причин:
1. Нарушение функции свертывающей системы крови:
обусловленной врожденными заболеваниями свертывающей системы крови;
вызванное приемом стероидных гормональных препаратов, комбинированных оральных контрацептивов (КОК), особенно женщинами с варикозной болезнью;
у пациентов с онкологическими заболеваниями;
спровоцированное беременностью и послеродовым периодом;
вызванное аллергическими и воспалительными заболеваниями.
2. Повреждение сосудистой стенки:
механическое сдавление вен окружающими тканями (при травмах, онкологических образованиях, воспалительных процессах), повреждения венозных сосудов во время хирургических операций;
нарушение целостности сосудистой стенки при заборе крови, частых внутривенных инъекциях, длительном нахождении внутривенного катетера или порта в просвете вены;
при дисфункции эндотелия (внутренней выстилки сосуда).
при длительном пребывании больного в горизонтальном положении, после объемных операций, вследствие травмы, а также у пациентов с острыми сердечно-сосудистыми заболеваниями (инфарктом миокарда, нарушениями мозгового кровообращения и т.д);
при нарушении работы клапанного аппарата вен, у больных с варикозной болезнью.
К группе риска по развитию флеботромбоза относятся:
- Беременные женщины, особенно во втором – начале третьего триместров, и женщины в послеродовом периоде.
- Люди с избыточной массой тела, ведущие малоподвижный образ жизни и сидячую работу.
- Пожилые люди особенно с заболеваниями опорно- двигательного аппарата.
- Пациенты с онкологическими заболеваниями.
- Пациенты с декомпенсированными формами сердечно-сосудистых заболеваний.
- Лица, чья деятельность связана с подъемом тяжестей или перепадами атмосферного давления.
Классификация флеботромбоза зависит от:
1. Локализации патологического процесса:
- – Флеботромбоз в системе верхней полой вены;
- – Флеботромбоз в системе нижней полой вены, наиболее часто встречаются:
- • илеофеморальный флеботромбоз;
- • феморальный флеботромбоз;
- • флеботромбоз в области подколенных вен и вен голени.
- Острый флеботромбоз имеет наиболее опасное и непредсказуемое течение, потому что развивается достаточно быстро и образованный в результате этого тромб имеет нестабильную структуру, а так же плохо держится на стенке сосуда, в следствие чего может легко оторваться и вызвать ТЭЛА. Заболевание возникает внезапно и длится около 2 недель.
- Подострый флеботромбоз имеет умеренное течение и длительность данного вида заболевания составляет порядка от 2 недель до 2 месяцев, отличительной особенностью является не только время течения болезни, но и меньший болевой синдром, однако стоит заметить, что симптомы проявления флеботромбоза более значительные и выражаются в большей отечности и нарушении функции пораженной конечности.
- Посттромбофлебитический синдром (ПТФС) на этой стадии воспалительный процесс полностью затухает, но появляются признаки хронической венозной недостаточности.
- наследственное или приобретенное нарушение свертывающей системы крови;
- инфекционные заболевания;
- долгосрочное вынужденное пребывание в малоподвижном горизонтальном положении (после травм, операций);
- вынашивание беременности, тяжелые роды и послеродовый период;
- прием гормональных (как правило, эстрогенных) препаратов;
- варикозная болезнь нижних конечностей;
- тяжелые расстройства сердечно-сосудистой системы (сердечная декомпенсация, окклюзии магистральных артерий);
- онкологические заболевания;
- обезвоживание;
- тяжелые физические нагрузки.
- флотирующий – прикрепляются только небольшим участком к стенке сосуда, подвижные – являются самыми опасными, т.к. эмбологенные;
- окклюзивный – тромбы распространенные, закупривающие просвет пораженного сосуда полностью;
- пристеночный – тромбы простирающиеся вдоль стенки венозного сосуда и перекрывающие его просвет частично.
Симптомы флеботромбоза
Зачастую флеботромбоз протекает бессимптомно из-за того, что тромб закрывает просвет сосуда частично и не вызывает препятствия ламинарному течению венозной крови по сосудам. Такое состояние является наиболее опасным в своем течении, потому что первой манифестацией заболевания может быть ТЭЛА в следствие отрыва тромба от стенки сосуда, который своевременно не диагностировали.
В некоторых случаях заболевание может протекать настолько стремительно, что от начала его заболевания до образования тромба проходит несколько дней (1-5).Симптоматика флеботромбоза специфична и зависит от места локализации тромбированного сосуда:
1. Тромбоз глубоких вен голени сопровождается:
- отечностью стоп, лодыжек и голени в целом;
- болезненностью при пальпации конечности ниже колена;
- локальной гипертермией кожи голени и голеностопной области в следствии воспалительного процесса и усиления кровообращения по поверхностным сосудам нижней конечности;
- возникновение болезненности , дискомфортных ощущений и напряженности в икроножных мышцах после длительного сидения, нахождения в вертикальном положении или чрезмерной физической нагрузки, а также при совершении движений в тыльную сторону стопы. Эти признаки могут проходить в состоянии покоя, особенно если конечность находится в возвышенном положении;
болезненность в бедренной и подколенной области;
отечность конечности имеет более распространенный характер и охватывает практически всю конечность ограничивая в том числе и подвижность.
3. При флеботромбозе подвздошно-бедренных сосудов (илеофеморальном тромбозе) с полной закупоркой просвета сосуда (общей бедренной вены, глубокой вены бедра и/или наружной подвздошной вены) возникает острое нарушение кровообращения по венозным сосудам. Появляются следующие симптомы:
- повышается общая температура тела;
- боли могут распространяться не только на всю конечность, но и появляются в паховой, подвздошной и пояснично-крестцовой области, в нижних отделах живота;
- отечность появляется уже во всей конечности, а также отек может распространиться на паховую область, промежность и даже на область ягодичных мышц и живота;
- характерно появление бледно-синюшной окраски кожи пораженной конечности.
- на поражённой стороне появляются делатированные (расширенные) участки распложенных поверхностно вен, также они могут быть видны в паховой области и на стенке живота.
По степени гемодинамических нарушений возникающих в конечности при подвздошно-бедренном флеботромбозе различают три формы:
- 1) Белый болевой отек (Phlegmasia alba dolens) обусловленный выраженным спазмированием (сужением) артерий, расположенных рядом с тромбированной веной. Пациента беспокоят сильные болезненные ощущения. Во время осмотра наблюдается бледность, отечность конечности, а на ощупь определяется снижение пульса в ней и пониженная локальная температура;
- 2) Синий болевой отек (Phlegmasia coerulea dolens) является более тяжелой формой, развивается в результате течения белой флегмазии. Нарушается венозное и артериальное кровоснабжение нижней конечности. Во время осмотра конечность цианотичная, имеется выраженная отечность, захватывающая область промежности и таза, пульсация сосудов больной конечности не прощупывается в следствие чего возникает выраженный болевой синдром. При отсутствии оказания срочной медицинской помощи у больного быстро развивается гангрена конечности;
- 3) Венозная гангрена – это некротическое поражение которое является следствием нарушения артериального и венозного кровообращения. При включении в патологический процесс подвздошной вены возникает характерная симптоматика: отечность конечности, промежности с половыми органами, нижней части туловища, наблюдается резкая делатация сосудов передней стенки живота.
флеботромбоз нижней полой вены (НПВ), как правило возникает внезапно, но зачастую является следствием прогрессирования двухстороннего илеофеморалыюго флеботромбоза.
тромбозы подпочечного, почечного и печеночного сегментов НПВ. Степень проявления клинической картины зависит от степени гемодинамических нарушений и от локализации тромба в НПВ. Если тромб не закрывает просвет сосуда и расположен пристеночно и кровоток в подпочечном сегменте НПВ сохраняется, то клинические признаки могут не проявляться. Однако велика вероятность возникновения ТЭЛА. Если происходит закупорка почечных вен, возникает острая почечная недостаточность, проявляющаяся болями в пояснице, олигоурией, анурией с последующим возможным летальным исходом. При флеботромбозе печеночного сегмента НПВ нарушается гемодинамика в печеночных венах, в результате которой увеличивается печень, появляется асцит, желтуха, сосуды передней стенки живота и нижней части грудной клетки расширяются.
Диагностика
При диагностировании болезни, после осмотра врачом, используют лабораторные и инструментальные методы исследования:
- Ультразвуковое дуплексное сканирование вен помогает дать оценку состоянию венозной стенки и ее просвета, определить наличие тромботических масс, их локализацию, протяженность тромба, степень фиксации к стенке вены;
- Общий и биохимический анализ крови, коагулограмма, уровень Д – димера, анализ крови на скрытые тромбофилии, при необходимости бактериологические посевы крови.
- Рентгенография грудной клетки, компьютерная томография легких, ЭхоКГ.
Лечение
Выбор терапии зависит от локализации и тяжести течения заболевания. При возникновении жизнеугрожающего состояния у пациента, ему экстренно проводят оперативное вмешательство, в остальных случаях выбирают консервативную терапию.
Консервативная терапия включает в себя группы препаратов:
- антикоагулянтные;
- НПВС (нестероидные противовоспалительные);
- глюкокортикоидные;
- флеботонизирующие;
- дезагрегантные;
- препараты для местной терапии– мази, гели с гепарином или в комбинации с нестероидными противовоспалительными препаратами;
- инфузионная сосудистая терапия для улучшения микроциркуляции и реологии крови.
Хирургическое лечение
- Установка кава-фильтра в НПВ, для профилактики тромбоэмболии.
- Катетер-направленный тромболизис.
- Кроссэктомия.
- Тромбэкстракци.
- Шунтирование или протезирование пораженной вены.
Профилактика
- Соблюдение сбалансированной диеты и поддержания нормальной массы тела.
- Исключить либо свести к минимуму алкоголь, жирную, жаренную, соленую пищу и копчености, уксус, кофе.
- Необходимо вести умеренно-активный образ жизни. Рекомендуется выполнять гимнастические упражнения без поднятия большого веса и занятий на растяжение. Полезна ходьба, плавание, танцы, велосипедный спорт, бег на лыжах.
- Носите удобную, не стесняющую движения одежду, используйте удобную обувь с каблуком не выше четырех сантиметров.
- Людям, имеющим признаки варикозной болезни и отягощенную наследственность, следует регулярно проходить осмотры у флеболога.
- При вынужденных длительных статических нагрузках (авиаперелеты, длительные поездки на автотранспорте и т. д.) а также при хирургических вмешательствах.
Записаться на прием к врачу-флебологу для постановки диагноза и назначения терапии можно по единому многоканальному телефону 676-25-25 или оставив завку на сайте.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Перианальный венозный тромбоз – симптомы, диагностика, лечение

Врач проктолог-хирург. Высшая квалификационная категория. Стаж 28 лет. Принимает в Университетской клинике. Стоимость приема 2000 руб.
- Запись опубликована: 12.10.2021
- Время чтения: 1 mins read
Перианальный венозный тромбоз – это концентрированное скопление крови, вызванное образованием сгустка или тромба в сосудах возле анального отверстия. В зависимости от размера тромбоза, больных может беспокоить средней тяжести или сильная боль. После образования перианальной гематомы бывает кровавый стул.
При быстром обращении к проктологу снятие симптомов и заживление происходит в течение нескольких дней, без развития осложнений.
Общие сведения о патологии
Перианальный венозный тромбоз – это внезапное, обычно очень болезненное образование на краю заднего прохода. Это формирование тромбов в сосудах, сопровождающееся выраженным болевым синдромом. При этом тромб фиксируется в разветвленном венозном сплетении, поэтому отслоения и эмболии не происходит.
Заболевание обычно не бывает признаком нарушения свертывания крови. Обычно ему предшествуют интенсивные физические нагрузки, поднятие тяжестей, длительное сидение, запоры. Формированию тромбоза также способствуют:
- езда на велосипеде;
- беременность;
- блюда, содержащие пряности и специи.
Тромбоз иногда сосуществует с другими проктологическими заболеваниями. Чаще всего с геморроидальной болезнью, иногда с другими, например, воспалением крипты прямой кишки.
Иногда кожа, растягивающаяся над тромбозом, подвергается такому давлению, что разрывается сама по себе (спонтанная перфорация). Происходит стойкое кровотечение, не связанное с напряжением или дефекацией.
Предпочтений к половой и расовой принадлежности нет. Встречается повсеместно. Для диагностики сложные методы не требуются, достаточно консультации проктолога.
При легком течении (отсутствии осложнений, сопутствующих заболеваний) проходит самостоятельно. При этом показано консервативное лечение в виде обезболивающих и рассасывающих препаратов.
Из хирургических методов рекомендуется разрезание и выдавливание свернувшейся крови (вылущивание тромба) или удаление всего образования. Последний более радикальный способ применяется если нет облегчения и регресса в течение нескольких недель.
Причины и механизм развития перианального венозного тромбоза
Перианальный венозный тромбоз может развиваться:
- Самостоятельно.
- На фоне геморроя.
Другое название патологии – тромбоз геморроидального узла.
Развитие тромбоза при отсутствии патологии . В подкожной клетчатке вокруг ануса проходит сеть мелких вен (plexus haemorrhoidalis externus). Название вводит в заблуждение, эти сосуды не имеют ничего общего с настоящим (внутренним) геморроем. Они отводят бедную кислородом (от темно-красной до синей) кровь через подвздошную вену (V. iliaca interna) в нижнюю полую вену. Эта вена через брюшную полость и грудную клетку ведет к сердцу.
Даже в нормальных условиях кровь течет в этих сосудах при низком давлении около 15 мм рт. Любое сжатие или повышение давления в брюшной полости вызывает остановку кровотока в одном из этих сосудов. Сосуд раздувается и в крови появляются сгустки – развился тромбоз анальной вены.
Это объясняет большинство факторов риска или триггеров перианального тромбоза:
- длительное сидение (офис, машина, самолет);
- переохлаждение;
- напряжение для дефекации при запоре;
- напряжение и при диарее;
- кашель;
- подъем тяжестей;
- усилия во время занятий спортом (силовые тренировки, тяжелая атлетика, гоночный велосипед);
- расширенные сосуды из-за обильного употребления алкоголя;
- механическое раздражение (анальный интимный акт);
- проктологические операции;
- склеротерапия или перевязка геморроя в прошлом;
- очень редко – общее заболевание с измененной тенденцией к свертыванию крови.
Геморроидальная болезнь (чаще всего называют геморрой) возникает из-за ненормального расширения геморроидальных вен, лежащих под слизистой оболочкой нижней части прямой кишки и заднего прохода.
Хотя слово «геморрой» часто используется для обозначения заболевания, на самом деле геморрой представляет собой нормальное скопление сосудистых структур, гладких мышц и эластичной соединительной ткани, образующих своего рода “подушки”. Их основная функция – защита анального сфинктера и предотвращение недержания при повышении давления в брюшной полости, например, при чихании или кашле.
У некоторых людей эти образования могут опухать или выступать через анальный канал, что приводит к геморрою. Тромбированный геморрой возникает, когда внутри геморроидальной вены образуется сгусток крови, затрудняющий кровоток и вызывающий болезненный отек окружающих тканей. Тромбированные геморроидальные узлы не опасны, но они причиняют сильную боль.

Стадии геморроя
Есть два вида геморроя:
Наружный . Развивается на краю анального канала дистальнее (ниже, снаружи) зубчатой линии. Это наиболее часто встречающийся тип. Зубчатая линия – соединение между слизистой оболочкой прямой кишки и специальной кожей анального канала, называемой анодермой.
Таким образом, наружный геморрой покрыт анодермой и кожей перианальной области, богато иннервируемой соматическими болевыми волокнами. Поэтому заболевания, поражающие анальный канал или внешние геморроидальные сосуды, чрезвычайно болезненны.
Этот тип геморроидальной болезни часто развивается у здоровых молодых людей и может внезапно стать тромбированным. Острый тромбированный наружный геморрой обычно проявляется в виде болезненной синеватой опухоли на краю анального канала.
Внутренний геморрой . Развивается в нижней части прямой кишки, выше зубчатой линии. Тромбоз внутреннего геморроидального узла встречается гораздо реже и может быть не виден снаружи, если не выступает из анального канала.
Оба вида тромбоза достаточно опасны. В отдельных случаях повышенное давление внутри геморроя может привести к некрозу и изъязвлению кожи поверх него, вызывая ректальное кровотечение.
Типы тромбоза анальных вен
- Локальный . Самый частый тип, начинается остро. Возникает образование в виде шарика. Сначала оно небольшое, затем быстро увеличивается. Боли достаточно интенсивные, пульсирующие. Данные симптомы длятся около 3-х дней, затем их выраженность уменьшается.
- Диффузный . При этом типе тромбируется сразу несколько вен вокруг ануса. Сопровождается значительным отеком и выраженными болями. Дефекация затруднена. Чаще всего этот тип развивается как осложнение наружного геморроя.
Симптомы перианального венозного тромбоза
Перианальный тромбоз проявляется:
- внезапной болью и ощутимой выпуклостью на краю ануса;
- сильным жжением в области заднего прохода;
- отеком перианальных тканей.
Боль беспокоит постоянно, при ходьбе, дефекации, в покое. Она будет наиболее сильной в течение первых 24-48 часов. По истечении этого времени, сгусток крови медленно реабсорбируется, боль постепенно стихает. Важно своевременно показаться проктологу, поскольку отек, давление, изменение окружающих тканей может закончиться развитием осложнений.

Некоторые пациенты сообщают о неспецифических предвестниках симптомов (продромах) за один-два дня до начала заболевания. Их беспокоят легкий зуд и/или покалывание.
Самостоятельно перианальный венозный тромбоз не всегда легко распознать. Размер тромбированной вены может быть очень маленьким: с булавочную головку. В других случаях увеличивается до размера сливы. Нередко встречается не один, а несколько узлов.
Повышение температуры – тревожный сигнал присоединения инфекции. Особенно, если такие шишки на ощупь теплые, а окружающие ткани гиперемированы. Нужно быстро обратиться за медицинской помощью, чтобы не развился перианальный абсцесс.
Тромбоз при беременности
Беременность сочетает в себе несколько факторов риска:
- Гормональные изменения приводят к запорам у многих женщин.
- Младенец и околоплодные воды оказывают давление на кишечник и тазовое дно.
- К дате родов содержание воды в организме неуклонно увеличивается, а соединительная ткань становится более растянутой.
- Увеличивается общая склонность к тромбозам.
При потугах во время родов давление в анальных венах снова увеличивается. Прохождение малыша приводит к разрывам мышц тазового дна, образовавшийся синяк проседает до самой нижней точки. Поэтому у женщин после родов нередко обнаруживается припухлость вокруг ануса, иногда значительная («похожая на цветную капусту»). Ее неправильно принимают за геморрой 4-й степени.
Клинически наблюдается смешанная картина перианального тромбоза, отека из-за задержки воды и гематомы.
Осложнения
Самые частые осложнения:
- Кровотечение . При отсутствии лечения кожа, покрывающая тромбированные вены, может изъязвляться и разрываться. Это сопровождается кровотечением. Никогда нельзя игнорировать ректальное кровотечение, не предполагать, что оно связано с геморроем. Это может быть признаком серьезной патологии, например рака анального канала или рака прямой кишки. Консультация проктолога обязательна.
- Инфицирование . Присоединение инфекции приводит к развитию воспаления. Процесс грозит развитием парапроктита, абсцессов, свищей (например, ректовагинальных).
- Рубцевание . Поврежденные ткани замещаются соединительной тканью с формированием рубцов. Это приносит дискомфорт и затруднение опорожнения кишечника.
- Переход в хроническую форму . Когда отек и воспаление стихают, тромбы могут оставаться в сосудах и уплотняться. Возникает один или несколько узелков, способные периодически воспаляться.
Диагностика перианального венозного тромбоза
Заболевание можно заподозрить по характерным жалобам – сильная боль со жжением, шишка в области заднего прохода. Тромбоз анальной вены можно распознать при осмотре по синевато-черной шишке, покрытой блестящей растянутой кожей.
Этот признак помогает диагностировать патологию и исключить другие состояния, чаще всего геморрой. Поверхность геморроя имеет слегка зернистую или бархатистую текстуру переходной или кишечной слизистой оболочки. При простой пальпации можно ощутить выпуклую шишку с гладкими краями, она способна перемещаться относительно окружающей области.
Для осмотра слизистой оболочки заднего прохода и нижней части прямой кишки проводится аноскопия. Особенно она необходима, если предполагается осложнение, сочетание тромбоза с другим заболеванием.
Специфических лабораторных тестов для данной патологии нет. Но назначаются общий анализ мочи, крови, биохимия и коагулограмма, особенно, если планируется вмешательство.
Дифференциальная диагностика проводится в отношении:
- травмы;
- острого парапроктита;
- криптита;
- папиллита;
- рака ануса.
Лечение перианального венозного тромбоза
Лечение подбирается индивидуально. Тромб может рассосаться сам по себе в течение нескольких дней или недель. Но для этого нужно следовать рекомендациям проктолога, чтобы узел тромбоза не расширялся дальше.
И последнее, но не менее важное условие: диагноз должен быть подтвержден, нельзя заниматься самолечением.
Консервативная терапия
Часто лучше всего помогают в острой фазе обычные обезболивающие, например, ибупрофен (Нурофен, Ибуклин), нимесулид (Нимесил, Найз) и другие НПВП в форме таблеток. Кремы для местной анестезии, например, Релиф Адванс, доступные без рецепта, можно применять наружно.
Перианальный тромбоз не имеет ничего общего с воспалением. Тем не менее противовоспалительные мази с глюкокортикостероидами помогают уменьшить отек тканей за счет мембраностабилизирующего эффекта.
Для предотвращения разрастания тромба часто используются гепариновые мази (Гепатромбин Г). Назначение инъекций гепарина или разжижающих кровь препаратов не рекомендуется, поскольку соотношение риска и пользы не изучалось.
В первые 24 часа к пораженному участку прикладывается пакет со льдом. Это помогает ограничить размер свернувшейся крови и связанный с этим дискомфорт. Через 24 часа можно приложить мягкое тепло к этой области, чтобы попытаться разрушить сгусток крови.
Физиолечение назначается проктологом. Растворению и рассасыванию свернувшейся крови может способствовать мягкий нагрев. Низкоуровневая лазерная терапия (НИЛИ) оказывает болеутоляющее и резорбтивное действие. С помощью инфракрасного лазера для НИЛИ процесс заживления анального тромбоза часто можно сократить.
Рекомендуется обильное питье, диета с повышенным содержанием овощей и фруктов со слабительным действием, средства, размягчающие стул. В острой фазе следует избегать интенсивных занятий спортом.
Хирургическое лечение
Для лечения тромбоза перианальных вен используются следующие хирургические процедуры:
Тромбоз глубоких вен нижних конечностей

По современным представлениям тромбоз глубоких вен нижних конечностей (ТГВ) и его осложнение – тромбоэмболия лёгочной артерии (ТЭЛА) являются проявлениями одного заболевания – венозной тромбоэмболии. Ежегодно в 25 странах Европы регистрируют более 680 000 случаев ТГВ, более 430 000 случаев ТЭЛА, более 540 000 человек погибают вследствие тромбоза глубоких вен. ТЭЛА является причиной примерно 10–12% всех смертей в стационарах. Нередко массивная ТЭЛА возникает внезапно и является первым проявлением тромбоза глубоких вен.
Глубокие вены нижних конечностей располагаются между мышцами. По ним осуществляется основной отток крови, до 85-90%. По количеству их обычно шесть, и располагаются они рядом с соответствующими артериями. Глубокие вены связаны с поверхностными посредством перфорантных вен, которые по размерам небольшие, содержат клапаны. Количество клапанов в глубоких венах различно, их больше на голени, меньше на бедре. Самым узким местом является подколенная вена, так как в этой области нет других глубоких вен. Именно при ее тромбозах возникают наибольшие проблемы с венозным оттоком.
 Причины тромбозов глубоких вен и факторы риска
Причины тромбозов глубоких вен и факторы рискаОсновная причина тромбозов глубоких вен – застой крови, травматические повреждения, склонность крови к гиперкоагуляции. Часто сгустки крови образуются в венах после переломов голени и бедра, особенно если методом их лечения является операция. Но даже и без операции можно предположить, что вены травмируются отломками костей, что вызывает воспалительные изменения стенки вены с присоединением локального тромбоза. Происходит сдавление сосудов излившейся кровью из места перелома. Известно, что при переломах костей голени в межмышечный массив может излиться до 1 литра крови, при переломах бедра до 1.5 литров.
После хирургического лечения других заболеваний на органах брюшной полости, грудной полости – возникают условия и причины для образования тромбов в венах.
Врождённые изменения венозной стенки сосудов или клапана, когда имеются дополнительные образования внутри сосуда, нити, хорды и т. п., которые изменяют ламинарное течение крови в этих местах. Диагностика таких причин тромбозов ещё очень редка, потому что для распознавания нужны суперсовременные УЗИ аппараты.
В группе риска развития тромбозов находятся лежачие больные, обезвоженные, переносящие большие операции, травмы, имеющие изначально хроническую венозную недостаточность, опухолевые процессы.
Наиболее частыми факторами риска и причинами тромбоза глубоких вен нижних конечностей являются хирургические вмешательства, травма и иммобилизация, они отмечаются у 50% всех пациентов. Примерно 20% случаев связано с онкологическими заболеваниями. Оставшиеся 30% составляют так называемые идиопатические тромбозы (с невыясненной причиной). Однако при систематическом поиске у больных с тромбозами у 25–50% из них могут определяться те или иные генетически обусловленные нарушения факторов свёртывающей системы крови – тромбофилии. Больные с наследственными и приобретёнными формами тромбофилий имеют чрезвычайно высокий риск получить тромбоз глубоких вен ног. Однако до первого венозного тромбоза тромбофилия обычно не диагностируются.
 Осложнения венозного тромбоза
Осложнения венозного тромбозаТромбоэмболия лёгочной артерии (ТЭЛА) – отрыв тромба из глубокой вены и перенос его в лёгкие. ТЭЛА вызывает тяжёлые осложнения в виде перегрузки сердца и сердечной недостаточности. В более простых случаях ТЭЛА вызывает гибель участка лёгкого с развитием пневмонии (инфаркт-пневмония). У больного развивается тяжёлая дыхательная недостаточность. Тромбоэмболия лёгочной артерии требует экстренной госпитализации в реанимационное отделение и проведение активного хирургического или тромболитического лечения.
Синяя или белая флегмазия – полная блокада венозного оттока из ноги, которая может привести к венозной гангрене или сердечной недостаточности из-за скопления большого количества крови в ноге с развитием циркуляторного шока. Лечение только хирургическое и очень активное. Своевременная помощь позволяет улучшить состояние у большинства больных. Нечасто после своевременного лечения тромбоза глубоких вен нижних конечностей развиваются симптомы венозной гангрены, но это осложнение нередко приводит к гибели пациентов.
Уникальные технологии лечения в Инновационном сосудистом центре
Лечение тромбоза глубоких вен в Инновационном сосудистом центре проводится современными высокотехнологичными методами. Нам удается растворить или удалить тромбы в сроки до 14 дней от начала заболевания.Технология Aspirex Straub позволяет активно лечить тромбоз глубоких вен нижних конечностей. В нашей клинике детально отработаны показания к этому методу. Специальный зонд проводится через тромб и полностью его отсасывает. На время процедуры в нижнюю полую вену устанавливается специальная ловушка, улавливающая оторвавшиеся тромбы. Выполнение этой процедуры при тромбозе глубоких вен приводит к полному избавлению от тромба и предотвращает развитие осложнений тромбофлебита и посттромботической болезни.
Преимущества лечения в клинике
Диагностика
 Тромбоз глубоких вен нижних конечностей (клинико-анатомические формы)
Тромбоз глубоких вен нижних конечностей (клинико-анатомические формы)- Тромбоз глубоких вен голени
Жалобы на отёк стопы, боли и напряжение в икрах, болезненность при надавливании на икроножные мышцы. Если тромбоз не распространяется, то протекает почти бессимптомно. Иногда бывает тромбоэмболия мелких ветвей лёгочной артерии с кашлем и развитием воспаления лёгких (пневмонии). Лечение тромбоза вен голени можно проводить амбулаторно, под наблюдением флеболога с контрольными УЗИ исследованиями.
- Тромбоз подколенной вены
Имеет яркую клиническую картину. Сильный отёк и напряжение голени, вздутые подкожные вены, выраженная боль при ходьбе. Тромбоз подколенной вены очень опасен частыми тромбоэмболиями лёгочной артерии, поэтому лечение лучше проводить в условиях сосудистого стационара. Чаще всего проводится консервативная терапия антитромботическими препаратами (гепарин). Если у пациента была тромбоэмболия, то необходимо срочное хирургическое лечение — перевязка бедренной вены выше тромба.
- Клиника тромбоза глубоких вен бедра и подвздошно-бедренного сегмента (илеофеморальный флеботромбоз)
Отличается тяжёлым общим состоянием, выраженным отёком всей нижней конечности, сильными болями. Подкожные вены резко расширены, нога принимает синеватую окраску. При восходящем глубоком венозном тромбозе возможно тромбирование всего венозного русла с блоком венозного оттока и развитием венозной гангрены (синяя флегмазия), что сопровождается высокой летальностью. Нередко происходит тромбоэмболия лёгочной артерии с летальным исходом. Лечение илеофеморального флеботромбоза только в стационаре. При окклюзивном тромбозе возможно консервативное лечение, однако лучше тромб удалить, чтобы не развилась посттромботическая болезнь. При флотирующем тромбозе необходима срочное удаление тромба (тромбэктомия) инновационными методами. У онкологических больных можно установить кава-фильтр.
- Тромбоз нижней полой вены
Наиболее опасное заболевание. Клинически проявляется тяжёлым общим состоянием, отеком обеих ног. Нередко развивается почечная недостаточность, кровь в моче. При тромбозе печёночного сегмента развивается печёночная недостаточность с исходом в синдром Бадда-киари. Лечение острого тромбоза нижней полой вены должно быть активным. Необходимо удалить тромботические массы, так как у выживших больных может развиться тяжёлый синдром нижней полой вены. Для этого хорошо использовать наши инновационные методы и системный тромболизис. Эффективность такого лечения
- Бессимптомные тромбозы
Следует сразу сказать, что существуют немые тромбозы, то есть совершенно бессимптомно протекающие. В этом кроется большая опасность. Проблема эта встаёт всё острее, ибо с расширением УЗИ обследования вен признаки бывшего ранее тромбоза находят всё чаще. По мнению некоторых флебологов, к пожилому возрасту большинство людей переносят такие бессимптомные тромбозы глубоких вен. По количеству они даже превышают те, которые доступны диагностике без применения ультразвуковых методов. Больной даже не чувствует проблем со здоровьем, а серьёзные осложнения наступают среди полного благополучия, в случае увеличения тромба и закрытия основных вен. Нередко, когда заболевание находят только после смерти больного от этих осложнений. С этой позиции, если нет признаков болезни, и вы находитесь в группе риска, выход один – надо направить все силы на профилактику.
Диагностика острого тромбоза глубоких вен нижних конечностей весьма сложна. Признаки тромбоза глубоких вен появляются только при определённых локализациях процесса. В первую очередь это связано с отсутствием клинической симптоматики. По некоторым данным на 1000 венозных тромбозов только 100 имеют какие-либо клинические проявления. Из них у 60 пациентов разовьётся ТЭЛА, но только в 10 случаях она будет иметь клинические признаки.
Следует признать, что на сегодня не существует ни одного клинического симптома, лабораторного или инструментального признака, которые со стопроцентной достоверностью говорили бы о наличии ТЭЛА и ТГВ. Клинические проявления тромбоза и результаты ультразвукового исследования могут быть основанием для правильной диагностики венозных тромбозов. Клиника тромбоза глубоких вен складываются из комплекса симптомов, характеризующих внезапно возникшее нарушение венозного оттока при сохранённом притоке артериальной крови конечности. Отек, цианоз конечности, распирающие боли, локальное повышение кожной температуры, переполнение подкожных вен, боли по ходу сосудистого пучка характерны в той или иной степени для тромбоза любой локализации. Движения в суставах конечности и чувствительность практически не изменяются. Общие признаки, такие как субфебрилитет, слабость, адинамия, небольшой лейкоцитоз встречаются у большей части больных. Диагноз тромбоза во многом зависит от локализации поражения от уровня распространения тромботических масс.
 Ультразвуковое исследование венозной системы
Ультразвуковое исследование венозной системыДуплексное сканирование глубоких вен – в нашей клинике выполняется опытными специалистами на ультразвуковых сканерах экспертного уровня. Основным признаком глубокого венозного тромбоза является прекращение кровотока по глубокой вене, выявляемое с помощью допплеровского картирования. Характерным является признак несжимаемости вены, отсутствие передаточного усиления кровотока при компрессии мышц голени. С помощью 2-D режима хорошо выявляется верхняя граница (головки) тромба. Состояние головки позволяет оценить риск отрыва и переноса тромботических масс — тромбоэмболии. На данных дуплексного сканирования основывается хирургическая тактика врача.
МР-флебография
Исследование состояния вен с помощью магнитно-резонансного томографа. В случае экстренной патологии исследование недостаточно полезно, так как данные получаемые при томографии требуют специальной интерпретации. МР-флебография полезна в случае непереносимости йодистого контраста, для оценки патологии тазовых вен у тучных пациентов. Однако в нашей клинике, при данной ситуации применяется флебография углекислым газом.
 Контрастная флебография
Контрастная флебографияМетод непосредственного окрашивания глубоких вен с помощью введения контрастного вещества под рентгенологическим контролем. Флебография выполняется непосредственно перед эндоваскулярным вмешательством по поводу венозного тромбоза. В нашей клинике исследование проводится безопасным контрастом – углекислым газом, который не оказывает вредного воздействия на почки. Флебография позволяет ответить на вопросы о локализации тромбов, механических причин для их образования, состоянии обходных путей. Во время флебографии хирург может выполнить такие вмешательства, как установка кава-фильтра для профилактики тромбоэмболии лёгких, растворение тромбов, установка стента в область сужения глубокой вены.

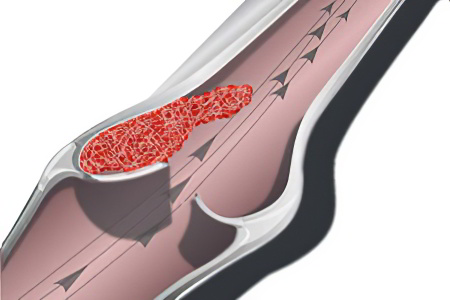

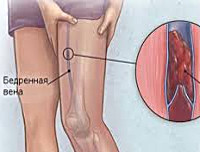





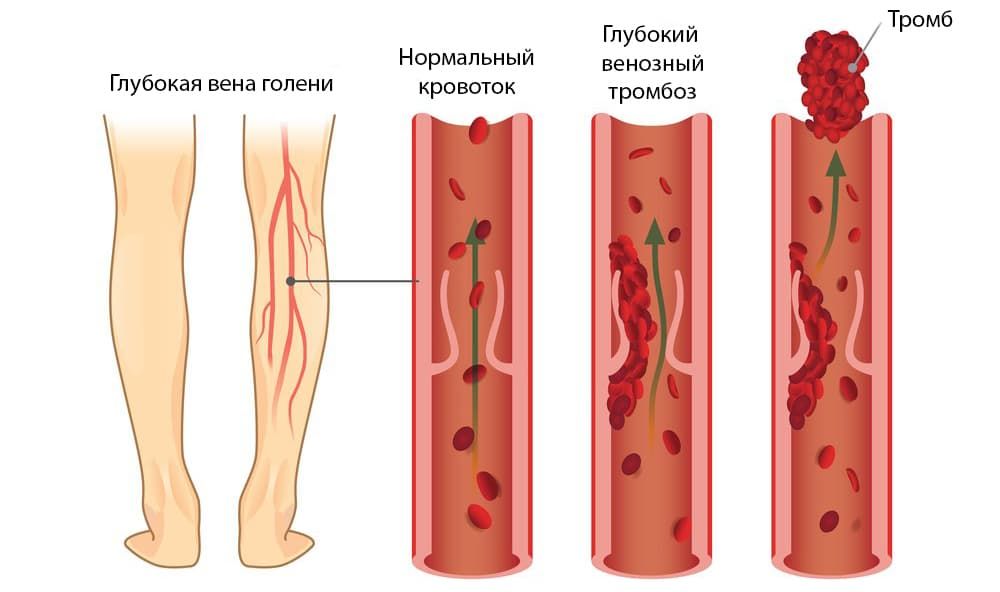




 Причины тромбозов глубоких вен и факторы риска
Причины тромбозов глубоких вен и факторы риска Осложнения венозного тромбоза
Осложнения венозного тромбоза Тромбоз глубоких вен нижних конечностей (клинико-анатомические формы)
Тромбоз глубоких вен нижних конечностей (клинико-анатомические формы) Ультразвуковое исследование венозной системы
Ультразвуковое исследование венозной системы Контрастная флебография
Контрастная флебография