Как избавиться от кардиосклероза?
Кардиосклероз — это одно из опасных проявлений ишемической болезни сердца, обусловленное разрастанием соединительной ткани и формированием рубца в сердечной мышце и клапанах. В результате патологического процесса сердце теряет способность к нормальной возбудимости и сократимости.
Классификация патологии
Одной из возможных классификаций заболевания является разделение по распространенности патологического процесса.
Виды кардиосклероза
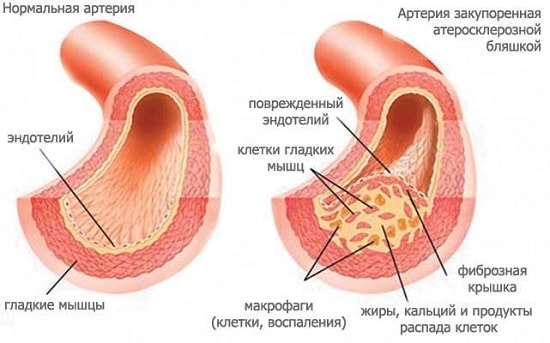
- Очаговый — миокард поражается отдельными очагами, которые могут быть мелкими (мелкоочаговая форма) и значительными по площади (крупноочаговая форма).
- Диффузный — соединительная ткань равномерно разрастается по всему миокарду.
В зависимости от причин возникновения, кардиосклероз может быть: атеросклеротическим (развивается вследствие атеросклероза) и миокардитическим (появляется после миокардитов).
При коронарном атеросклерозе выделяют диффузный кардиосклероз (следствие ишемии и дистрофии миокарда) и очаговый или постинфарктный кардиосклероз (развивается после перенесенного инфаркта).
В результате артериальной гипертензии развивается диффузный фиброз, или мелкоочаговый кардиосклероз. Диффузный фиброз можно рассматривать как связующее звено между гипертоническим повреждением сердца и хронической сердечной недостаточностью.
Причины возникновения заболевания
Появлению кардиосклероза в большинстве случаев предшествует какое-либо заболевание сердца и сосудов (воспалительные процессы, инфекции, инфаркт, ишемия и др.). В результате патологического процесса здоровые мышечные клетки разрушаются, образуются полости и очаги некроза. На месте мышечной ткани формируются рубцы из соединительной ткани, которая замещает поврежденные и некротизированные участки миокарда.
Причины кардиосклероза
- Миокардит
- Атеросклероз
- Стенокардия
- Инфаркт миокарда
Изредка встречается врожденный, или первичный кардиосклероз. Он появляется в результате наличия некоторых врожденных патологий (коллагеноза, фиброэластоза).
Факторы, предрасполагающие развитию кардиосклероза сердца
- аллергии;
- курение;
- избыточный вес;
- инфекционные заболевания;
- эмоциональные потрясения и стрессы;
- малоподвижный образ жизни;
- злоупотребление алкоголем;
- генетическая предрасположенность;
- чрезмерные физические нагрузки в течении продолжительного времени.
Клинические проявления
Чаще всего кардиосклероз развивается бессимптомно. Первые признаки кардиосклероза проявляются в виде аритмий разной степени. При диффузном поражении они сопровождаются симптомами сердечной недостаточности.
По мере развития заболевания у больного снижается работоспособность, появляются одышка и учащенное сердцебиение, сначала только при физическом напряжении, а при прогрессировании заболевания и более серьезном поражении — при обычной ходьбе.
Симптомы кардиосклероза
- одышка;
- гипертония;
- ночной кашель;
- снижение диуреза;
- отеки ног;
- тяжесть в правом подреберье;
- полостные отеки;
- нарушение ритма в работе сердца;
- боль в области сердца ноющего или колющего характера.
Атеросклеротическая и очаговая формы склонны к прогрессированию, поэтому со временем симптомы кардиосклероза становятся более выраженными и имеют признаки сердечной недостаточности.
Осложнения
Кардиосклероз изменяет нормальное функционирование сердечной мышцы, при котором наблюдается нарушение возбудимости и проводимости. Заболевание является наиболее частой причиной развития разных видов аритмий: экстрасистолии (чаще желудочковой), мерцательной аритмии, блокады сердца.
Последствия кардиосклероза
- пороки сердца;
- расширение полостей сердца;
- хроническая аневризма сердца;
- предсердно-желудочковая блокада;
- тяжелые формы тахикардии.
Диагностика кардиосклероза
На консультации врач-кардиолог особое внимание уделяет наличию в анамнезе патологий сердечно-сосудистой системы. При физикальном обследовании может быть выявлено увеличение печени, отеки, скопление жидкости в брюшной и плевральной полостях.
Лабораторные показатели при диагностике кардиосклероза мало информативны, поскольку нет специфических лабораторных признаков заболевания.
Инструментальные исследования при кардиосклерозе
- ; ; ;
- сцинтиграфия миокарда;
- магнитно-резонансная томография сердца (МРТ);
- велоэргометрия.
Как избавиться от кардиосклероза?
Лечение кардиосклероза комплексное и направлено на замедление развития склерозирующих процессов (снижение холестерина в крови), снижение частоты приступов стенокардии, устранение недостаточности кровообращения, коррекцию артериального давления и нормализацию сердечного ритма.
Медикаментозное лечение кардиосклероза сердца
- сосудорасширяющие средства;
- антикоагулянты;
- пролонгированные нитраты;
- бета-блокаторы;
- сердечные гликозиды;
- салуретики;
- антиагреганты;
- антиаритмические лекарственные средства;
- диуретики.
При неэффективности консервативной терапии рекомендовано провести хирургическую коррекцию нарушения коронарного кровообращения.
Хирургическое лечение кардиосклероза
- аортокоронарное шунтирование;
- стентирование.
При угрожающих аритмиях показана имплантация искусственного водителя ритма.
В курс лечения кардиосклероза вводится лечебная гимнастика, назначаются дието- и витаминотерапия, препараты калия и магния.
Важную роль в выздоровлении играет санаторно-курортное лечение кардиосклероза.
Профилактика кардиосклероза
Профилактика развития кардиосклероза основана на контроле над основным заболеванием и на мероприятиях по предупреждению его возникновения. Для этого требуется:
- рациональное питание с ограничением соли, жирной и копченой пищи;
- контроль над весом;
- отказ от спиртных напитков и курения;
- умеренная физическая активность;
- избегание сильных эмоциональных переживаний и стресса.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.

Зав. терапевтическим отделением на Печерске, врач-кардиолог высшей категории

Врач-кардиолог, реаниматолог, терапевт высшей категории, кандидат медицинских наук
Какой врач лечит кардиосклероз?
Кардиосклероз — не приговор! Предупредить развитие тяжелых осложнений и полностью восстановить здоровье поможет своевременная диагностика и лечение кардиосклероза. В Киеве, в подразделениях медицинского центра МЕДИКОМ, расположенных на Оболони и Печерске, опытные специалисты проводят всестороннюю диагностику и разрабатывают индивидуальную тактику лечения для каждого пациента. Звоните по контактному номеру в колл-центр и записывайтесь на консультации к терапевту и кардиологу!














Заведующая терапевтическим отделением на Оболони, врач-терапевт высшей категории, пульмонолог первой категории


Заведующая консультативно-диагностическим и терапевтическим отделением стационара, врач-терапевт высшей категории













Врач-терапевт высшей категории, врач-гастроэнтеролог высшей категории, врач-диетолог высшей категории, к.м.н., доцент

Сертификаты
Отзывы
Хочу сказать большое спасибо врачу Касьяненко Татьяне Владимировне. К ней я обратился с проблемой кардиосклероза. У меня ишемическая болезнь сердца, которую я лечил в государственной больнице. Как мне сказали, кардиосклероз – осложнения первоначально выявленной патологии. И я подумал, что нужно обратиться за консультацией в клинику МЕДИКОМ. Врач принимает по пр-ту Героев Сталинграда, 6Д. Я не разочаровался, анализы принимают быстро, процедуру ЭКГ тоже делают оперативно. Решил лечиться дальше у Татьяны Владимировны.
Ишемическая болезнь сердца возникла у меня лет 5 назад. Я лечилась в обычной поликлинике, сдавала анализы, пила таблетки. Потом лечение бросила, сама виновата, каюсь. Когда стало хуже, прошла процедуру ЭКГ, сдавала кровь и т. д. По факту было выявлено, что у меня произошло осложнение. Я твердо решила заняться своим здоровьем и записалась на прием к кардиологу. Им оказался чудесный врач Касьяненко Татьяна Владимировна. Я довольна специалистом, буду рекомендовать друзьям обращаться в клинику по адресу: пр-т Героев Сталинграда, 6 Д.
Ишемическая болезнь сердца скосила меня, как морально, так и физически. Я решила обратиться в платную клинику за дальнейшим лечением. Моим выбором стал МЕДИКОМ так как адрес удобный для меня. Принимал кардиолог Голод Андрей Григорьевич. Могу сказать только хорошие слова про этого врача. Он мне все подробно объяснил, прописал лечение. Надеюсь, все будет хорошо.
Голод Андрей Григорьевич – замечательный врач из клиники МЕДИКОМ. Работает четко и назначает только нужные анализы, ЭКГ и другие процедуры. Разговаривает с пациентом на понятном языке, без всяких сложных медицинских терминов как это любят делать для запутывания, запугивания и навязывания дорогущих лекарств. Буду ходить к этому кардиологу дальше и надеюсь, что мое лечение будет эффективным. Однозначно рекомендую доктора другим пациентам.
Голод Андрей Григорьевич – замечательный кардиолог. Меня тревожит мое сердце, ведь я дама в зрелом возрасте. Мой сын оплатил мне прием к врачу в клинике МЕДИКОМ. Доктор выписал анализы, направил на процедуру ЭКГ, дал советы по образу жизни. Теперь жду результатов обследования и хочу поскорее начать лечение.
Я хочу сказать, что я настоящая неудачница по жизни в плане здоровья. Уже много лет страдаю болезнями сердца. Вы даже себе не представляете, каково это жить когда моторчик постоянно барахлит! Я проходила лечение у многих врачей. Мне никто не смог помочь, но скорее всего, не хотели особенно со мной возиться. Конечно, я сложный пациент: прошу, чтобы ко мне проявляли уважение и лечили как следует. Но в государственных больницах от кардиологов этого не дождешься. Я обратилась к МЕДИКОМ. Меня записали к Рудь Валентине Михайловне. Первый прием превзошел все мои ожидания. Приятная женщина, сдержанная и одновременно добрая. Доктор сразу поняла, что перед ней человек, который несколько лет терпит симптомы болезни сердца и это накладывает отпечаток и на поведение. Мне были назначены анализы, процедура ЭКГ. Я так поняла, врач взялась за мое лечение серьезно и надолго. Уже рассказала своей соседке про клинику МЕДИКОМ и Валентину Михайловну. И рекомендую вообще всем, кто страдает болезнями сердца, идти к этому кардиологу!
Атеросклеротический кардиосклероз

Сегодня атеросклеротический кардиосклероз по праву считается одним из наиболее распространенных заболеваний, развивающихся у людей, достигших пожилого и старческого возраста. Кроме того, патология также относится к наиболее опасным ввиду высокой вероятности возникновения различных осложнений, способных привести не только к ухудшению качества жизни пациента, но также к риску летального исхода.
Как известно, предупредить любую болезнь гораздо проще, чем лечить, поэтому «врага нужно знать в лицо». Для профилактики атеросклеротического кардиосклероза и возможности распознать ранние стадии патологии следует подробно знать о механизме ее возникновения, предрасполагающих факторах, клинических проявлениях и прочих аспектах протекания болезни.
Общая характеристика
Изначально следует сказать, что атеросклеротический кардиосклероз не считается самостоятельным заболеванием, а является разновидностью ИБС (ишемической болезни сердца). В связи с чем, в международных классификациях данный диагноз не фигурирует.
Справка!
В МКБ 10 разновидности стенокардии, инфаркта миокарда и атеросклеротический кардиосклероз относятся к ИБС, то есть, объединены в одну подгруппу и записаны под кодами 120-125.
Многочисленные исследования подтверждают, что как явление атеросклеротический склероз присутствует у людей, переступивших сорокалетний порог. Патологический процесс запускается еще в молодом возрасте (20-30 лет), и своего пика достигает к 50-60 годам.
Патогенез заболевания основан на диффузном образовании в миокарде (сердечной мышце) соединительной рубцовой ткани, вызванном поражением коронарных артерий. В переводе с греческого термин «кардиосклероз» обозначает «kardia» – «сердце» и «sklerosis» – «уплотнение». Понятие «атеросклеротический» также складывается из двух греческих слов атеро (athero), что означает «кашица», и склерозис.
Это указывает, что заболевание развивается вследствие скапливания на внутренней поверхности коронарных артерий различных продуктов метаболизма, приводящих к сужению просвета. В результате происходит ухудшение качества снабжения кровью участков сердечной мышцы, способное вызвать серьезные изменения его функционирования и тем самым стать причиной опасных для жизни и здоровья осложнений.
Механизм развития
Атеросклероз развивается вследствие нарушения двух механизмов, обеспечивающих функциональные возможности тканевого кровоснабжения.
1-й механизм
Первым механизмом является расстройство метаболизма, непосредственно затрагивающее обмен липидов (жиров). Это ведет к росту концентрации холестерина, неэтерифицированных (свободных) жирных кислот и триглицеридов. Параллельно в крови снижается содержание фосфолипидов, и холестерин преобразовывается в мелкодисперсное состояние:
- альфа-липопротеиды – прочные соединения с белками и триглицеридами;
- бета-липопротеиды – непрочные молекулы – пребета-липопротеиды.
Попадая в стенки сосудов, липопротеиды быстро расщепляются, высвобождая триглицериды и холестерин, атерогенно воздействуют на артерии, то есть повреждают их. При атеросклерозе за счет снижения уровня альфа-протеинов возрастает концентрация непрочных липопротеинов. В зависимости от характера и особенностей липидного обмена, преобладания тех или иных групп липопротеидов, различают 5 разновидностей гиперлипидемии (повышения содержания жиров в крови).
Наиболее выраженное патогенное воздействие наблюдается при возникновении гиперлипидемии 2-го и 3-го типов, которые развиваются вследствие преобладания соответственно бета- и пребета-липопротеидов. Кроме того, немаловажным обстоятельством является рост свободных жирных кислот, необходимых для выработки триглицеридов и холестерина.
Их воздействие также способствует уменьшению чувствительности клеток организма к инсулину, что уменьшает скорость и качество трансформации глюкозы в гликоген, приводя к гипергликемии (увеличению сахара в крови) и прочим местным расстройствам обмена углеводов. Параллельно отмечаются и патологии белкового обмена, что обусловлено непосредственным взаимодействием протеинов и липидов.

Холестериновая бляшка в просвете артерии
2-й механизм
Второй механизм, перебои в котором происходят при атеросклерозе, – это морфологическое изменение сосудистых стенок, то есть нарушение их проницаемости. Как правило, способность пропускать те или иные вещества у стенок сосудов повышается, что обуславливается снижением качества микроциркуляции и ростом уровня кислых мукополисахаридов.
При этом численность пор возрастает, в результате чего повышается проницаемость сосудистых стенок. Зачастую причиной подобных нарушений становится высокий уровень концентрации местных гормонов, к примеру, брадикинина, который, в свою очередь, вызывает повышенное образование катехоламинов.
В патогенезе атеросклероза значительная роль принадлежит росту ферментной активности непосредственно самой сосудистой стенки, а конкретно эластазы, что вызывает изменения каркаса сосудов. Дополнительным аспектом развития данной патологии также может стать повышение АД (артериального давления), что является механическим фактором появления повреждений.
Причины
Этиологическую роль в развитии атеросклеротического кардиосклероза играют следующие факторы. Возраст. Большая часть случаев болезни возникает у людей, возраст которых превышает 50 лет. В процессе старения организма возрастает активность эластазы, продуцирование и распад холестерина, а также концентрация кислых мукополисахаридов.
Половая принадлежность. У мужчин атеросклероз развивается чаще и в более раннем возрасте. У женщин под влиянием половых гормонов бета-липопротеиды образуются медленнее, а концентрация альфа-протеидов, наоборот, возрастает, из-за чего риски возникновения атеросклероза снижаются. Курение. Воздействие никотина на проницаемость сосудов крайне отрицательное, поскольку при подобном виде интоксикации резко повышается выработка адреналина, стимулируется синтез брадикинина, и множатся повреждения стенок.
Наследственная предрасположенность. Расстройства липидного обмена 3-го типа в основном возникают в семьях с ИБС и гипертонической болезнью (ГБ). Но согласно законам Менделя по наследству передается только 2-й тип. Малоподвижный образ жизни. Уже давно всеми признан тот факт, что движение – это одна из составляющих здоровья. Чем выше активность человека, тем качественней в его организме механизмы компенсации и коллатерали (обходные пути кровотока).
Склонность к перееданию. Калорийность употребляемых продуктов питания не должна превышать потребности организма, поскольку обильное питание приведет к ожирению и всем связанным с ним проблемам. Во избежание развития заболеваний не следует руководствоваться аппетитом – принимать пищу нужно из расчета затрачиваемых калорий.

Употребление жирной и калорийной пищи в больших количествах ведет к повышению холестерина
Кроме предрасполагающих общих факторов, способных привести к появлению атеросклероза, выделяют несколько заболеваний, также провоцирующих и ускоряющих патологический процесс. В данный список входят:
- артериальная гипертензия (все виды);
- сахарный диабет;
- ожирение;
- гипотиреоз;
- подагра.
При этом принято обращать внимание на присутствующие факторы риска патологии, подразумевающие различные сдвиги биохимических и клинических параметров организма, вредные привычки и наличие сопутствующих болезней. Их подразделяют на:
- основные – артериальная гипертензия, гиперхолестеринемия (повышение холестерина в крови) и никотиновая интоксикация;
- дополнительные – малоподвижный образ жизни, сахарный диабет, ожирение, подагра.
Симптоматика
Как уже упоминалось выше, кардиосклероз – это разрастание в миокарде соединительной ткани, происходящее, как правило, после отмирания мышечных волокон или параллельно данному процессу. Клинические проявления кардиосклероза напрямую зависят от вида патологии, которых в медицинской практике насчитывается четыре.
Миокардитический кардиосклероз. Формирование патологического процесса зарождается на участке произошедшего в миокарде воспаления. Причиной становятся пролиферативные и экссудативные очаги в строме сердечной мышцы, или деструктивные изменения миоцитов (мышечных клеток). Для данной разновидности кардиосклероза предпосылками бывают аллергические и инфекционные болезни в анамнезе, присутствие хронических инфекционных очагов.
Миокардитический кардиосклероз чаще всего склонен развиваться у людей более молодого возраста. На электрокардиограмме (ЭКГ) такое заболевание проявляется диффузными изменениями в целом либо с большим поражением правого желудочка. При этом ухудшение проводимости и сбои ритма отмечаются чаще, нежели проявления хронической сердечной недостаточности (ХНС).
Увеличение размеров сердца происходит равномерно или же с уклоном вправо. АД находится в пределах нормы, лишь иногда наблюдается снижение показателя. Симптомы хронической недостаточности кровообращения (НК) обычно проявляются по правожелудочковому типу. Отклонения биохимических параметров крови в большинстве случаев отсутствуют. Тоны сердца ослаблены, над верхушкой органа нередко слышен патологический III тон.

Диффузные изменения при кардиосклерозе
Атеросклеротический кардиосклероз. Заболевание, как правило, развивается достаточно медленно и имеет диффузный характер. Возникает при отсутствии в миокарде очаговых некротических изменений. Развитие патологии обусловлено нарушениями метаболизма и гипоксией, вследствие которых происходит медленно прогрессирующая дистрофия, атрофия и отмирание отдельных мышечных волокон.
С гибелью клеток-рецепторов миокард утрачивает чувствительность к кислороду, что в результате приводит к ИБС. При этом клиническая симптоматика продолжительное время может оставаться слабовыраженной. При дальнейшем образовании соединительной ткани в миокарде функциональные требования к остальным интактным (здоровым) миоцитам соответственно возрастают.
Развивается компенсаторная гипертрофия, а после – дилатация (увеличение объема камер) сердца. В основном происходит увеличение левого желудочка, а позднее присоединяется симптоматика сердечной недостаточности (СН) – сердцебиение, одышка, отечность ног, водянка полостей и иногда отек легких.
В ходе прогрессирования заболевания появляются дисфункции синусового узла, к примеру, брадикардия. Формирование рубцовых процессов у основания клапанов, в сухожильных нитях и папиллярных мышцах в определенном ряде случаев способны стать причиной развития стеноза аорты или митрального клапана, либо СН различной степени тяжести.
При аускультации диагностируется ослабление тонов сердца, особенно I-го на верхушке, зачастую на аорте определяется систолический шум вплоть до крайне грубого, характерного для склероза (стеноза) клапана аорты. На верхушке также может выслушиваться систолический шум, что является результатом относительной недостаточности функционирования митрального клапана. НК чаще всего развивается в подобных ситуациях по левожелудочковому типу.
При атеросклеротическом кардиосклерозе АД имеет показатели выше нормы, биохимические параметры также претерпевают изменения, выражающиеся в гиперхолестеринемии и росте бета-липропротеидов. Для данной разновидности очень характерны нарушения проводимости и ритма – зачастую это мерцательная аритмия (фибрилляция предсердий), экстрасистолия, а также блокады различных участков проводящей системы разной степени тяжести.
Постинфарктный кардиосклероз. Патология носит очаговый характер и развивается на фоне замещения отмершего участка сердечной мышцы молодой соединительной тканью. Клиническая картина аналогична симптоматике атеросклеротического кардиосклероза. Первичный кардиосклероз. Крайне редко встречающаяся разновидность заболевания. К ней относится кардиосклероз, формирующийся при определенных типах коллагенозов, врожденном фибробластозе и т.д.
Справка!
Прогноз при кардиосклерозе строится на основе обширности поражения сердечной мышцы, присутствии и видах нарушения проводимости и ритма.

Изменения в миокарде при постинфарктном кардиосклерозе
Осложнения кардиосклероза
Сам по себе процесс склерозирования миокарда не вызывает у человека болезненных ощущений. Но это может продолжаться до определенного времени, то есть пока не начнут развиваться осложнения заболевания. Кардиосклероз рано или поздно приводит к снижению функциональной способности сердца, провоцируя усугубление состояния пациента. Даже если удается устранить причины, вызвавшие патологию, образование соединительной ткани в миокарде приведет к негативным последствиям.
Самыми распространенными осложнениями кардиосклероза являются:
- синдром хронической усталости;
- приобретенные пороки сердца;
- аневризма сердца;
- тромбоэмболия;
- аритмии;
- ХСН.
Большая часть из них не относится к опасным для жизни пациента, но способна серьезно осложнить существование человека, ограничив его активность. При этом такие, как тромбоэмболия и аневризма (при разрыве) составляют угрозу, поскольку смерть может наступить очень быстро, и пациенты нередко умирают до приезда бригады скорой помощи.
Методы лечения
Для выбора максимально соответствующей тактики лечения атеросклеротического кардиосклероза пациенту назначается полный комплекс диагностических процедур. Эти мероприятия необходимы для определения степени поражения миокарда соединительнотканными рубцами, вида заболевания, количества очагов и выяснения причины, вызвавшей патологию. В перечень обследований чаще всего входит:
- ЭКГ в динамике;
- эхокардиограмма;
- МРТ;
- исследование коронарных сосудов (при подозрении на коронарокардиосклероз).
Единого подхода к терапии кардиосклероза нет. Разрабатываемый комплекс лечебных мероприятий направлен на устранение причин патологии – воспаления сердечной мышцы, атеросклероза при ИБС либо последствий инфаркта миокарда. Так, при постмиокардитической форме кардиосклероза упор будет сделан на терапию аллергической реакции либо инфекции, приведшей к возникновению заболевания.
При диффузной атеросклеротической форме потребуется снизить содержание холестерина в крови пациента, и назначить лечение, направленное на восстановление кровотока в коронарных артериях, а также провести коррекцию АД. Для этого применяются антикоагулянты и сосудорасширяющие препараты. Для уменьшения симптоматики сердечной недостаточности прописываются мочегонные средства, сердечные гликозиды, бета-блокаторы и т.д.
При выраженных нарушениях проходимости коронарных артерий в отдельных ситуациях может стать вопрос о проведении хирургического вмешательства, такого как аортокоронарное шунтирование или стентирование. В ходе терапии кардиосклероза в обязательном порядке корректируется рацион пациента, его образ жизни и физическая активность. Выработка здоровых привычек и следование основным правилам питания – это одно из важных аспектов выздоровления при атеросклеротическом кардиосклерозе.
Причины и лечение атеросклеротического кардиосклероза
С каждым годом среди людей, приходящих ко мне на прием, возрастает число пациентов с хронической патологией, особенно системы кровообращения. Атеросклеротический кардиосклероз — диффузное заболевание, обусловленное поражением коронарных артерий холестериновыми бляшками, вследствие которого развивается хроническая кислородная недостаточность мышечной ткани. По причине этого сердце утрачивает способность адаптироваться к повышению нагрузки.
О болезни
Причиной этого заболевания является атеросклероз — это хронический процесс в сосудистой стенке артериол среднего и крупного калибра, в основе которого лежат накопление холестерина, разрастание рубцовой ткани и сужение просвета сосуда.
В международной классификации заболеваний (МКБ 10) кардиосклероз кодируется в группе ишемической болезни сердца (ИБС):
- I25 — хроническая ИБС:
- 0 — атеросклеротическая кардиоваскулярная болезнь.
На приеме данное состояние я диагностирую у пациентов с длительным течением ишемической болезни сердца и ее последствиями (стенокардией, инфарктом миокарда, нарушениями ритма, недостаточностью кровообращения).
Причины возникновения
На сегодняшний день установлено, что атеросклеротический кардиосклероз — заболевание, обусловленное сочетанием множества факторов. На некоторые из них возможно влиять теми или иными терапевтическими мерами. Благоприятной основой для отложения холестерина является наличие повреждений внутренней выстилки сосуда (интимы).

Риски развития атеросклеротического кардиосклероза:
- Немодифицируемые (неизменяемые):
- генетическая предрасположенность (наследственные дислипидемии);
- возраст (мужчины старше 40, женщины — 50 лет);
- мужской пол (эстрогены, продуцируемые во время менструального цикла, защищают сосуды от пропитывания холестерином).
- Модифицируемые (изменяемые):
- дислипидемия, вызванная нерациональным питанием;
- артериальная гипертензия;
- табакокурение, алкоголь;
- избыточная масса тела, метаболический синдром;
- нарушения обмена углеводов (гипергликемия, сахарный диабет);
- тахикардии;
- малоподвижный образ жизни;
- хронический стресс;
- гипергомоцистеинемия (избыток данной аминокислоты вызывает повреждения интимы сосуда, на которые легче прикрепляться холестерину).
В основе развития атеросклеротического кардиосклероза выделяют:
- Сочетанное нарушение обмена белков и жиров. Ранее главную роль отдавали гипердипидемии — повышенной концентрации жиров в сыворотке пациента, обусловленной избыточным их потреблением. На сегодняшний день доказано, что значительную роль в отложении холестериновых бляшек играет дисбаланс между «хорошими» (высокой плотности — ЛПВП) и «плохими» (низкой и очень низкой плотности — ЛПНП, ЛПОНП) липопротеидами.
- Гормональный дисбаланс. Инсулинорезистентность, сахарный диабет, гипотиреоз способствуют накоплению холестерина во внутреннем слое клеток (эндотелии) артериол.
- Гемодинамическую нагрузку. Постоянное высокое сопротивление крови при гипертонической болезни способствует быстрому развитию патологических процессов в сосудистом русле.
- Нервный фактор. Постоянные стрессы, конфликты, недосыпание, неблагоприятный психоэмоциональный фон ведут к нарушению контроля над метаболизмом белков и липидов и расстройствам тонуса сосудов.
- Непосредственное состояние стенок сосудов. На неповрежденной интиме венечных артерий атеросклеротическая бляшка не образуется. Поэтому наличие возрастных изменений, инфекционного процесса, тромбоза облегчает построение холестеринового отложения.
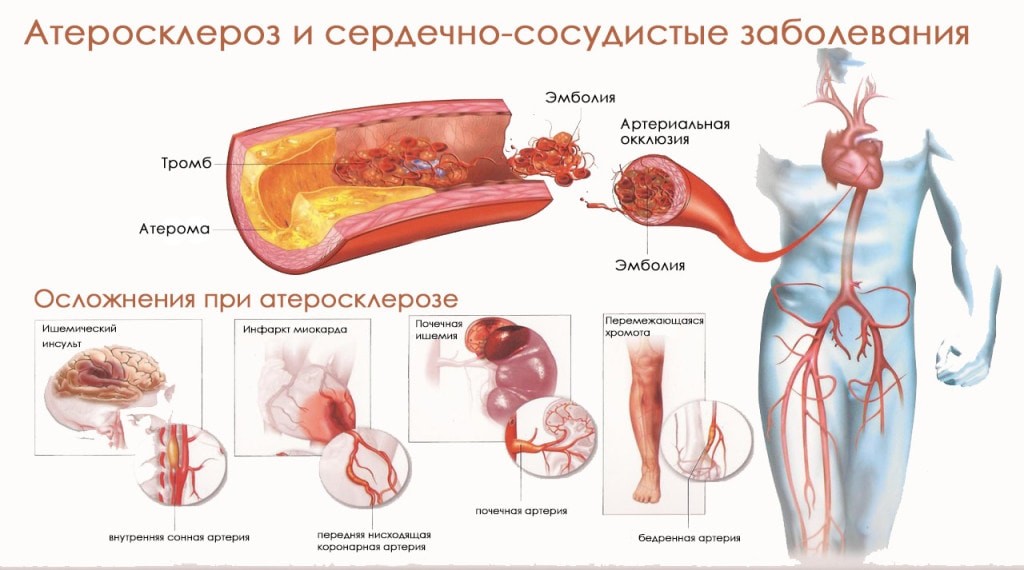
Основная опасность данного заболевания состоит в том, что холестериновые бляшки по мере увеличения в размере теряют свою стабильность, на их поверхности образуются язвочки, наслаиваются тромботические массы. В конечном итоге поражённый сосуд полностью перекрывается, развивается ишемия миокарда. Только после этого появляются симптомы, с которыми пациент и обращается к врачу.
Если пораженные сосуды мелкого калибра, со временем кровоснабжаемые участки сердечной мышцы прорастают соединительнотканными волокнами, которые замещают кардиомиоциты, постепенно снижая сократительную способность миокарда. В случае закупорки более крупного венечного сосуда развивается клиника острого коронарного синдрома с некрозом ткани сердца и замещением нефункционирующего участка фиброзным рубцом.
Типичные симптомы
Атеросклеротический кардиосклероз не имеет яркой симптоматики до тех пор, пока компенсаторные возможности кровотока поддерживают доставку кислорода на должном уровне в участок, питаемый пораженным сосудом. Яркая клиника присутствует в случае критического сужения просвета артериолы.
На некоторых участках миокарда за длительное время накопления холестерина образовываются новые обходные пути кровоснабжения или сама бляшка вершиной растет в сторону наружной стенки сосуда, а просвет остаётся неизмененным.
При данном заболевании будут присутствовать общие клинические признаки атеросклероза:
- ксантелазмы (подкожные скопления холестерина, чаще вокруг глаз);
- ксантомы (бородавчатые отложения холестерина на локтевых и ладонных изгибах, вдоль сухожилий);
- преждевременное старение, увядание кожи;
- ранняя седина;
- повышенное оволосение ушных раковин;
- хронический панкреатит.
Проявления атеросклеротического кардиосклероза со стороны сердца обусловлены снижением массы функционирующих мышечных клеток. Все симптомы будут указывать на хроническую сердечную недостаточность:
- одышка при физических нагрузках;
- ортопноэ (неудовлетворенность дыханием в горизонтальном положении);
- снижение толерантности к физическим нагрузкам;
- общее недомогание, повышенная утомляемость, сонливость;
- отеки на ногах;
- учащённое сердцебиение;
- приступы головокружения, сниженное настроение;
- ночной кашель.
Так как атеросклерозом поражаются и артериолы крупного калибра, дополнительно у пациента могут наблюдаться симптомы стенокардии: боли в грудной клетке в ответ на физические и эмоциональные нагрузки, которые купируются приемом «Нитроглицерина» и отдыхом.
Постепенное вовлечение в патологический процесс проводящей системы может спровоцировать нарушения сердечного ритма:
- синусовую или желудочковую тахикардию;
- фибрилляцию предсердий;
- атриовентрикулярные блокады;
- блокады ножек пучка Гисса.
Как установить диагноз
Диагноз «атеросклеротический кардиосклероз» можно установить только на основе детального обследования пациента на предмет поражений миокарда, закупорки венечных сосудов и дислипидемических изменений в сыворотке крови.
План обследования пациента с подозрением на атеросклеротический коронарокардиосклероз включает:
- Лабораторное исследование крови:
- уровень холестерина, фракции липопротеидов;
- сахар крови, гликозилированный гемоглобин (HBA1c);
- тест толерантности к глюкозе;
- биохимическое исследование — креатинин, мочевина, АЛТ, АСТ;
- коагулограмма, международное нормализированное соотношение (МНО);
- гемоглобин, гематокрит;
- натрийуретический пептид.
- Электрокардиография:
- стандартная в покое (12 отведений);
- с дозированной физической нагрузкой (велоэргометрия, тредмил-тест);
- суточный мониторинг по Холтеру.
- ЭхоКГ (ультразвуковое исследование точно покажет степень гипертрофии миокарда, фракцию выброса, размеры камер сердца, состояние клапанной системы). В последнее время в практику вводится стресс-эхокардиография — исследование выполняется в комбинации с физической нагрузкой на тредмиле или велоэргометре.
- Сцинтиграфия миокарда (ОФКЭТ, ПЭТ). Суть метода состоит во внутривенном введении радионулидного маркера (технеция 99 ). Исследуется качество кровоснабжения сердечной мышцы (чем оно лучше, тем больше радиофармпрепарат накапливается в ткани, хорошо питаемые места имеют яркое свечение). Наибольшую диагностическую информативность имеет данное сканирование в комплексе с нагрузочными пробами.
- Компьютерная томография:
- КТ-визуализация коронарных артерий без введения контраста — индекс кальцификации (холестериновые бляшки в процессе своего роста проходят стадию отложения в них кальция, который можно увидеть на сканировании);
- КТ-коронарография — исследование венечных артерий с использованием внутривенного контраста.
- Инвазивная коронарография. Наиболее доступный метод визуализации атеросклеротических поражений сосудов сердца. Во время процедуры через бедренную артерию в коронарные вводится проводник с контрастным веществом и при помощи рентгена определяется место сужения.
Все методы визуализации сердца помогут провести дифференциальный диагноз между различными видами кардиосклероза (постинфарктным, атеросклеротическим, миокардитическим).
Клинический случай
С 2014 года у меня наблюдается пациент Б. 1951 года рождения с диагнозом ИБС. Стенокардия напряжения, II функциональный класс. Атеросклеротический и постинфарктный (2013) кардиосклероз. Гипертоническая болезнь II степени. Сердечная недостаточность IIA. Пациент имел избыточную массу тела (ИМТ 30.4), стаж курения 22 года.
В начале лечения пациент жаловался на боли в груди и одышку, возникающие при подъеме на 3-й этаж, отеки голеней к вечеру, общую слабость. Артериальное давление колебалось в пределах 150—160/90 мм. рт. ст., пульс — 89 уд./мин.
По результатам дополнительных исследований установлено повышенное количество холестерина, триглицеридов в крови, глюкоза 5,8 ммоль/л.
За 4 года лечения пациенту удалось перейти на здоровое питание, бросить курить, снизить вес на 22 килограмма. Регулярная физическая активность помогла повысить толерантность к нагрузкам, стабилизировать артериальное давление, а ограничение соли и воды позволило отказаться от приема «Фуросемида», снизить дозировку «Эналаприла».
На данный момент состояние сердца пациента Б. остаётся удовлетворительным. Эпизоды приема «Нитроглицерина» не чаще 1—2 раз в неделю. Удается удерживать уровень холестерина ниже 4,9 ммоль/л.
Лечение и наблюдение у врача
Атеросклеротический кардиосклероз — медленно прогрессирующее заболевание, отсутствие терапии которого приводит к несостоятельности сердечной мышцы (участки отмерших мышечных клеток замещаются соединительной тканью).
Учитывая особенности данного состояния, я выделяю основные направления терапии заболевания:
- по мере возможности компенсация основного заболевания;
- симптоматическая коррекция (устранение отечного синдрома, восстановление ритма, поддержка сократительной функции миокарда);
- гиполипидемическая терапия;
- модификация образа жизни;
- профилактика осложнений.
План лечения атеросклеротического кардиосклероза должен вмещать в себя:
- Комплекс физической активности, отказ от курения, алкоголя.
- Специальный рацион питания: ограничение поступления в организм натрия, воды, ненасыщенных жиров, газообразующих продуктов, кофе, крепкого чая. Дробный 5—6-разовый режим приема пищи. Регулярное взвешивание.
- Гиполипидемические средства («Аторис», «Розувастатин»).
- Диуретики («Фуросемид», «Трифас», «Верошпирон»).
- Ингибиторы АПФ («Энап», «Лизиноприл»).
- Бета-адреноблокаторы («Бисопролол»).
- Антиагреганты («Кардиомагнил», «Клопидогрель»).
- При необходимости:
- yитраты («Нитроглицерин»);
- cердечные гликозиды («Дигоксин»).
Профилактика ухудшения состояния
Клиническая картина коронаросклероза усугубляется по мере разрастания холестериновых бляшек и очагов фиброза. Все меры профилактики направлены на максимальное сохранение сократительной способности миокарда — предупреждение прогресса сердечной недостаточности.
Помимо грамотно подобранной медикаментозной терапии и контроля факторов риска, пациенту могут понадобиться:
- имплантация кардиовертера-дефибриллятора;
- постановка искусственного водителя ритма;
- хирургические методы реваскуляризации миокарда (стентирование, аортокоронарное шунтирование).
Совет специалиста
Успешность лечения, продолжительность и качество жизни пациента во многом зависят от его мотивации и способности изменить отношение к себе.
Своим пациентам я рекомендую придерживаться нескольких правил.
Осложнения: что является причиной смерти
Прогрессирующая сердечная недостаточность может привести к:
Основная причина смерти при атеросклеротическом кардиосклерозе — остановка сердца вследствие нарушений ритма и недостаточности кровообращения.
Выводы
Сложность лечения пациентов с атеросклеротическим кардиосклерозом состоит в том, что это заболевание имеет множество причин и сочетается с другими патологиями (артериальной гипертензией, сахарным диабетом, ожирением). К сожалению, продолжительность жизни пациентов с клинически выраженной сердечной недостаточностью, вызванной АК, не превышает 8 лет.
Для подготовки материала использовались следующие источники информации.
Атеросклеротический кардиосклероз: симптомы и лечение

Есть много заболеваний, которые считаются невидимыми для глаз, но крайне опасными для организма, например, атеросклеротический кардиосклероз. Развитие болезни происходит незаметно ─ в этом и есть вся проблема и серьезность заболевания, к которому нельзя относиться легкомысленно. Кардиосклероз возникает из-за патологических изменений в сердце, которые спровоцированы разными негативными факторами, как хроническая недостаточность, воспаление. Полностью вылечить его невозможно, и все лечение направлено лишь на то, чтобы ослабить симптомы.
Симптоматика атеросклеротического кардиосклероза

Первый признак – это появление одышки во время незначительно работы по дому, в саду или при выполнении спортивных упражнений. Позже одышка может проявляться даже при не очень быстрой ходьбе, повышается утомляемость, нарастает слабость. В области сердца появляются поначалу несильные, но со временем усиливающиеся боли, которые могут ощущаться даже в спине и отдавать в руку. Возникают боли в голове и сильное головокружение – это еще говорит о том, что головной мозг тоже страдает от недостаточного количества кислорода.
Обязательно будут проявляться нарушения ритма сердца и тахикардия. Очень плохим и серьезным симптомом считается сердечная астма. Если она усиливается, а в легких появляются хрипы при дыхании, то медлить с этим нельзя – нужно срочно обратиться к специалисту. Еще одним из конкретных видимых признаков считается отечность нижних конечностей, особенно к вечеру.
Получить бесплатную консультацию
Консультация ни к чему Вас не обязываетДиагноз атеросклеротический кардиосклероз ─ как установить?
Чтобы можно было быстро установить правильный диагноз заболевания сердца, нужно пройти немедленное обследование. Врач тщательно собирает всю информацию о протекании болезни, о симптомах. Также выявляет наследственные корни болезни, потому что это тоже имеет место. Далее проводят серьезную диагностику с задействованием современных аппаратов и приборов. Обязательно нужно сделать МРТ сердца в Москве, чтобы выявить, в какой области сердца проблема, о нарушении ритма, возможность увидеть рубцы, которые появились после инфаркта.
Есть смысл дополнительно сделать и УЗИ, чтобы узнать точные размеры сердца. Еще есть такой способ ─ велоэргометрия, который даст возможность узнать степень заболевания, выявить все функциональные возможности сердца. Помимо этого будут еще анализы крови, чтобы узнать количество холестерина, из-за которого и может возникнуть закупорка артерии.
Лечение и профилактика заболевания
Атеросклеротический кардиосклероз сердца можно предупредить, если вовремя делать профилактику и следить за своим здоровьем. Для этого нужно:
- сделать физические нагрузки регулярными;
- оставить алкоголь и курение (для многих сложно, но зато результаты улучшения работы сердца будут налицо);
- изменить привычное питание, перейти на легкую диету (убрать из рациона жирные, острые блюда, торты, излишне крепкий кофе, газированные напитки, острые приправы, жареное мясо. Сделать акцент на овощах, фруктах, нежирной птице в печеном и отварном приготовлениях);

Если упущена возможность профилактики, и болезнь начала свое развитие, то лечение предотвратит распространение по всей ткани сердца рубцов, а также восстановит ритм. Лечение должно быть комплексным. В него входят физические упражнения, например, плавание, медленная ходьба, упражнения в лежачем положении. Сюда же входит специальная программа ЛФК. Но следует избегать чрезмерных нагрузок на сердце и оставить на время тяжелый физический труд.
Следует следить за своем весом и правильно питаться. Если вы знаете атеросклеротический кардиосклероз причины, то проще избежать возможности появления болезни. Но раз уже она запущена, то есть смысл начать лечиться медикаментозно, чтобы улучшить сокращение сердечной мышцы, расширить сосуды. МРТ сердца и сосудов в таком случае нужно делать обязательно.
Реабилитация
После проведения лечения лучше всего придерживаться строгой диеты, не перенапрягаться, но иметь правильные физические нагрузки. Лучше не начинать курение, если болезнь вынудила на время лечения его бросить, так как никотин сужает сосуды, и это может привести к инфаркту. Есть смысл поддерживать состояние здоровья, чтобы болезнь не прогрессировала. Для этого стоит поехать в специализированный санаторий или провести дополнительную профилактику.
Записаться на приём
Запишитесь на приём и получите профессиональное обследование в нашем центреАтеросклеротическая болезнь сердца
Что такое атеросклеротическая болезнь сердца? Патология представляет собой сужение просвета аорты и коронарных сосудов вследствие отложения на внутренних стенках холестериновых бляшек. В результате ограничивается приток крови к органу, нарушается кровоснабжение. Если своевременно не распознать патологию и не начать лечение, то пациент рискует столкнуться с серьезными осложнениями, которые в ряде случаев заканчиваются летальным исходом.
Специалисты кардиологического отделения «Клиники АВС» помогут остановить прогрессирование болезни. В нашем лечебно-диагностическом учреждении работают узкопрофильные специалисты различных кардиологических направлений (терапевты-кардиологи, ангиологи, кардиохирурги, аритмологи). Внушительный практический опыт врачей и современное высокоинформативное оборудование позволяет поставить верный диагноз в кратчайшие сроки и разработать схему лечения индивидуально для каждого пациента.
Причины и факторы риска
Накопление липидов на стенках сосудов, сужение их просвета, вплоть до полного перекрытия и расстройство гемодинамики провоцирует развитие гипоксии тканей сердца. ИБС атеросклеротическая болезнь сердца, а также атеросклеротический кардиосклероз, инфаркт миокарда, аневризма сосудов — распространенные осложнения патологии. В конечном итоге она нередко приводит к инвалидизации, преждевременной смерти.
Заболевание относится к полиэтиологическим, т. к. развитию патологии способствует сразу несколько факторов, но основополагающий — повышенный уровень холестерина в крови. Достаточно часто такое состояние наблюдается у лиц с избыточной массой тела, серьезными погрешностями в питании (избыток животных жиров), нарушениями обмена веществ (сахарный диабет).
В группе риска лица с артериальной гипертензией (АГ), генетической предрасположенностью, алкогольной или никотиновой зависимостью, низкой двигательной активностью, частыми инфекционными заболеваниями, а также пациенты, принимающие препараты, влияющие на реологические свойства крови (повышающие ее сгущение), возраст после 45 лет.
Стадии, симптомы и диагностика заболевания
- Долипидная. Снижается скорость кровотока из-за повышения концентрации ЛПНП в крови. На стенках сосудов образуются микротрещины.
- Липоидоз. В поврежденных участках сосудов происходит отложение липидных клеток, они постепенно увеличиваются в размерах.
- Липосклероз. На месте жировых накоплений образуется молодая соединительная ткань. Ее последующее созревание сопровождается формированием фиброзной бляшки. На данной стадии заболевание хорошо поддается консервативному лечению.
- Атероматоз. Происходит распад жировых, белковых накоплений, эластических, коллагеновых волокон. Кристаллизация жирных кислот и холестерина деформирует сосудистую стенку. На этой стадии развиваются различные осложнения: при повреждении поверхности холестериновой бляшки атероматозные массы вымываются током крови и образуют эмболы; при некрозе глубоких слоев стенки сосуда формируется аневризма, возможен ее разрыв, расслоение и пр.
- Атерокальциноз. Это завершающая стадия, при которой в холестериновой бляшке откладываются соли кальция. Бляшка обретает каменистую плотность, сосудистая стенка в зоне петрификации деформируется. Возрастает риск образования тромбов.
Симптомы атеросклеротической болезни сердца проявляются при значительном перекрытии просвета сосудов. В этом случае нарушается кровоснабжение сердца, нарушается его функционирование. У пациента наблюдается аритмия, приступы боли в левой стороне грудной клетки, которые усиливаются после физической нагрузки или нервного напряжения. Атеросклеротическая болезнь сердца с АГ сопровождается отдышкой, нехваткой воздуха, головокружением, беспокойством, потерей сознания.
Из-за длительного нарушения гемодинамики развивается сердечная недостаточность. Сопутствующим заболеванием может стать ХОБЛ, которое усугубляет состояние пациента и повышает риск летального исхода.
Чтобы поставить диагноз левожелудочковая атеросклеротическая болезнь сердца врачи «Клиники АВС» собирают анамнез. При первичном осмотре лечащий специалист расспрашивает о жалобах, проводит физиакальную диагностику, ставит предварительный диагноз. Для его уточнения назначает ряд диагностических исследований:
- Лабораторные, в частности липидограмма (помогает обнаружить нарушение липидного обмена, выявить повышение уровня ЛПНП, оценить риск атеросклероза, болезнь сердца).
- Инструментальные:
- ЭхоКГ (врач УЗД оценивает сократимость сердца, проводит фазовый анализ, измеряет параметры стенок и полостей, определяет давление в камерах, исследует состояние клапанов).
- ЭКГ (позволяет выявить недостаточное кровоснабжение сердечной мышцы).
- Ангиография (проводится с введением контрастного вещества, позволяет определить участок сужения коронарных артерий).
- Стресс-тест (определяется реакция сердца на физическую активность).
- КТ (послойное сканирование структур сердца, выявляет дефекты клапанов, патологии миокарда, перикарда, камер сердца и пр.). Список исследований назначается в индивидуальном порядке, поэтому он может корректироваться.
Методы лечения
После получения данных обследований лечащий специалист составит индивидуальную схему лечения, учитывая симптоматику, состояние здоровья пациента и особенности протекания патологии.
Лечение атеросклеротической болезни сердца может ограничиться диетой или же быть медикаментозным или хирургическим. Диета уместна на начальной стадии болезни. Пациенту даются рекомендации относительно рациона, в основе которых: ограничение жиров животного происхождения, увеличение потребления клетчатки, овощей.
- Лекарственные препараты назначаются при запущенной форме заболевания. Список тех или иных медикаментов также назначается индивидуально, но в целом терапия направлена на снижение риска развития осложнений, нормализацию липидного профиля и улучшение самочувствия пациента. Для этого могут потребоваться:
- Антиагреганты (клопидогрел).
- Ангиопротекторы и корректоры микроциркуляции (компламин, пармидин).
- Вазодилататоры (никошпан).
- Статины (кардиостатин, мевакор, зорстат, симвастол, лескол) и пр.
Прогноз
Прогноз зависит во многом от стадии развития болезни. Чем раньше будет выявлена патология и начато лечение, тем выше продолжительность жизни и шансы на восстановление нормального функционирования сердца.
Врачи «Клиники АВС» настоятельно рекомендуют не откладывать визит к врачу не только, когда боль в сердце становится постоянной, но и в профилактических целях. Наш медицинский центр оснащен современным оборудованием, которое способно выявить мельчайшие патологические изменения в органе, что дает огромное преимущество в скорости постановки диагноза и начале лечения.
«Клиника АВС» — это медицинские услуги европейского уровня, комфортные условия и компетентный персонал. Мы работаем для тех, кто заботится о своем здоровье, о здоровье своих близких и выбирает лучшее.
Атеросклеротический кардиосклероз
Атеросклеротический кардиосклероз

Структурные заболевания сердца, сопровождающиеся нарушением насосной функции органа, являются частой причиной смерти. Особенно опасен дефицит кровоснабжения мышечной оболочки сердца, который нередко приводит к развитию таких болезней, как ИБС, атеросклеротический кардиосклероз и инфаркт миокарда. В этом случае лечение сосудов сердца является приоритетной задачей. Не стоит забывать и о том, что атеросклеротический кардиосклероз является прогрессирующей патологией.
Атеросклеротическая болезнь сердца
В медицинской литературе атеросклеротическим кардиосклерозом называют структурную патологию, характеризующуюся постепенным замещением мышечной оболочки сердца соединительнотканными клетками на фоне прогрессирующей гипоксии. Выделяют множество причин такой патологии, однако атеросклеротическое поражение коронарных артерий является основным этиологическим фактором. Атеросклеротический кардиосклероз может быть причиной таких опасных осложнений, как сердечная недостаточность и инфаркт.
Сердце человека является мощным четырехкамерным мышечным насосом, обеспечивающим все клетки организма питательными веществами и кислородом. Постоянное движение крови в сосудах поддерживается ритмичными сокращениями миокарда. Мышечной оболочке сердца также требуется постоянный приток крови, поскольку кардиомиоциты не способны накапливать достаточное количество кислорода для автономной работы. Даже незначительное уменьшение притока крови к миокарду приводит к прогрессирующим изменениям и нарушению насосной функции. Чем дольше развивается ишемия, тем опаснее последствия такого заболевания.
Атеросклеротический кардиосклероз не всегда относят к самостоятельному заболеванию. Как правило, это последствие длительного течения ишемической болезни сердца (ИБС), воспалительных и аутоиммунных процессов. Тем не менее замещение нормальных кардиомиоцитов неработоспособной рубцовой тканью является главной причиной дисфункции миокарда. Для устранения этой патологии в первую очередь требуется лечение первопричины гипоксии органа.
Возможные причины
Главным фактором, способствующим развитию кардиосклероза, является недостаточное кислородное питание (гипоксия) мышечных клеток сердца. К вторичным факторам относят воспалительные и инфекционные процессы, аутоиммунные заболевания и органические поражения миокарда. В условиях гипоксии клетки миокарда сначала видоизменяются и перестают сокращаться, а затем разрушаются.
- кровеносных сосудов – постепенный рост жировых бляшек на внутренних стенках артерий, обуславливающий сужение просвета сосуда и уменьшение кровотока. Бляшки формируются из-за нарушения липидного баланса крови, неправильного питания, поражений сосудов и других факторов. При атеросклеротической болезни коронарных артерий, питающих сердце, развивается гипоксия миокарда.
- Ишемическая болезнь сердца – следствие сужения кровеносных сосудов сердца. Это может быть атеросклероз, нарушение регуляции тонуса или врожденный анатомический дефект артерий. ИБС является прогрессирующим заболеванием, обуславливающим постепенное замещение кардиомиоцитов соединительной тканью. Атеросклеротический кардиосклероз, стенокардия при котором возникает достаточно часто, имеет общий с ИБС механизм возникновения.
- Тромбоз коронарных артерий – частичная или полная закупорка сосудов. – резкое прекращение кровоснабжения сердца, сопровождающееся очаговым или диффузным разрушением кардиомиоцитов. Уничтоженные мышечные клетки также замещаются соединительной тканью.
- Патологии соединительной ткани, характеризующиеся избыточным разрастанием фибробластов или появлением аномальных белков.
Врачам не всегда удается выявить реальную причину атеросклеротической болезни миокарда у пациента. Патология зачастую обнаруживается на поздних стадиях.
Факторы риска
Атеросклеротический кардиосклероз сердца может прогрессировать еще быстрее под влиянием негативных факторов, не являющихся непосредственной причиной болезни. Это может быть неправильный образ жизни, первичные расстройства сердечно-сосудистой системы и другие явления.
К главным факторам риска относят:
- Патологии сердца и сосудов в семейном анамнезе.
- Высокое кровяное давление.
- Ожирение и сидячий образ жизни.
- Преобладание жирной пищи в рационе.
- Нарушение липидного баланса крови (высокая концентрация вредного холестерина).
- Сахарный диабет.
- Заболевания почек.
- Курение и алкоголизм.
- Употребление наркотических средств, влияющих на сердце.
Перечисленные факторы в значительной степени определяют механизм развития почти любой патологии сердца и сосудов.
Симптомы и признаки
Атеросклеротический кардиосклероз, причины которого обычно связаны с первичными болезнями сердца и сосудов, может проявляться различными симптомами. В первую очередь это симптомы ИБС, миокардита, инфаркта или любого другого фактора развития кардиосклеротической болезни. При этом процесс замещения кардиомиоцитов соединительной тканью практически никак себя не проявляет до тех пор, пока у пациента не возникает дисфункция миокарда.
Возможные проявления болезни:
- Постоянная усталость, особенно во время физических нагрузок.
- Сбивчивое дыхание.
- Головокружение и головная боль.
- Потеря сознания.
- Учащенное сердцебиение.
- Чувство тяжести в области груди.
- Загрудинная боль (стенокардия).
- Отечность нижних конечностей и брюшной полости.
- Отек легких.
- Бессонница.
- Тревога и страх.
- Нарушение ритма активности сердца.
Таким образом, атеросклеротический кардиосклероз маскирует свои признаки под ИБС и другие первичные заболевания. В результате кардиосклеротические изменения обнаруживаются уже на стадии тяжелых осложнений.
Методы диагностики
Чаще всего атеросклеротический кардиосклероз является случайной диагностической находкой во время исследования сердца по поводу ишемии, атеросклероза или других болезней. Пациенты обращаются к кардиологу с жалобами на стенокардию, непереносимость физических нагрузок, головокружение и другие симптомы. Врач изучает анамнез на предмет факторов риска и проводит физическое обследование. Во время прослушивания (аускультации) сердца и общего осмотра часто обнаруживаются объективные признаки дисфункции миокарда. Диагноз атеросклеротический кардиосклероз ставится на основе результатов инструментальных и лабораторных методов.
- Электрокардиография – регистрация биоэлектрической активности сердца. Для этого на тело пациента помещают специальные датчики, соединенные с устройством записи кардиограммы. По результатам теста можно судить о наличии структурной патологии, препятствующей нормальному распространению импульса в миокарде.
- Эхокардиография – основной метод визуализации в кардиологии. Врач использует датчик, направляющий высокочастотные звуковые волны в область сердца для получения изображения. Наблюдение работы сердца на мониторе в режиме реального времени позволяет обнаружить очаг кардиосклероза и оценить степень нарушений насосной функции. – визуализация кровеносных сосудов. Как правило, такой метод используется для диагностики ишемической болезни, инфаркта и атеросклероза. Перед получением изображения врач внутривенно вводит контрастное вещество для улучшения точности исследования. По результатам коронарной ангиографии можно судить о причине гипоксии кардиомиоцитов.
- Нагрузочный тест – получение кардиограммы во время повышенной активности сердца. Такой тест чаще всего используется для диагностики скрытой аритмии и нарушения насосной функции.
- Холтеровское исследование – запись кардиограммы на электронный носитель портативного устройства в течение 24-48 часов. Перед исследованием пациента инструктируют вести дневник самочувствия для уточнения времени возникновения аритмии. Это оптимальный метод поиска проявлений дисфункции миокарда.
- Биопсия сердца – забор участка тканей сердца с последующим гистологическим исследованием.
- Анализ крови на липидный профиль, гормоны, минеральные вещества и ферменты-индикаторы инфаркта.
- Компьютерное и магнитно-резонансная томография – методы получения изображение сердца и сосудов в высоком разрешении. Часто снимки используются для планирования хирургического вмешательства.
- Радионуклидное исследование – визуализация сердца с предварительным введением радиоактивных изотопов в кровоток. Результаты исследования демонстрируют эффективность кровенаполнения миокарда.
Обилие диагностических методов оправдано количеством возможных этиологических факторов. Для лечения болезни врачу также нужно оценить степень кардиосклероза.
Лечение и профилактика
Лечение должно быть направлено на устранение первопричины патологии, восстановление функций миокарда и предотвращение развития опасных осложнений. Применяются хирургические и медикаментозные методы коррекции.
- Бета-блокаторы для снижения кровяного давления и устранения аритмии.
- Блокаторы кальциевых каналов для улучшения кровоснабжения миокарда.
- Ингибитор альдостерона для снижения кровяного давления.
- Мочегонные средства для улучшения гемодинамики.
- Сердечные гликозиды, статины и другие препараты, необходимые для лечения причины патологии.
Атеросклеротический кардиосклероз редко удается устранить медикаментозным путем, однако лекарства предотвращают прогрессирование болезни и устраняют симптомы.
- Имплантация кардиостимулятора или дефибриллятора.
- Коррекция коронарных артерий с целью улучшения кровотока.
- Оперативное вмешательство по поводу структурных патологий сердца.
Также важны и методы профилактики. Отказ от вредных привычек и жирной пищи, снижение массы тела, умеренные физические нагрузки и своевременное лечение первичных патологий сердечно-сосудистой системы помогает предотвратить развитие необратимых изменений в сердце. При появлении симптомов дисфункции миокарда рекомендуется обратиться к кардиологу для прохождения обследования.
Кардиосклероз
Кардиосклероз – патология сердечной мышцы, характеризующаяся разрастанием соединительной рубцовой ткани в миокарде, замещением мышечных волокон и деформацией клапанов. Развитие участков кардиосклероза происходит на месте гибели миокардиальных волокон, что влечет за собой вначале компенсаторную гипертрофию миокарда, затем дилатацию сердца с развитием относительной клапанной недостаточности. Кардиосклероз является частым исходом атеросклероза коронарных сосудов, ишемической болезни сердца, миокардитов различного генеза, миокардиодистрофии.
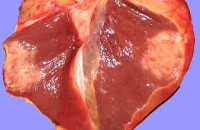
Общие сведения
Кардиосклероз – патология сердечной мышцы, характеризующаяся разрастанием соединительной рубцовой ткани в миокарде, замещением мышечных волокон и деформацией клапанов. Развитие участков кардиосклероза происходит на месте гибели миокардиальных волокон, что влечет за собой вначале компенсаторную гипертрофию миокарда, затем дилатацию сердца с развитием относительной клапанной недостаточности. Кардиосклероз является частым исходом атеросклероза коронарных сосудов, ишемической болезни сердца, миокардитов различного генеза, миокардиодистрофии.
Развитие кардиосклероза на почве воспалительных процессов в миокарде может встречаться в любом возрасте (в том числе, в детском и подростковом), на фоне сосудистых поражений – преимущественно у пациентов среднего и пожилого возраста.

Классификация
Различают две морфологические формы кардиосклероза: очаговую и диффузную. При диффузном кардиосклерозе происходит равномерное поражение миокарда, и очаги соединительной ткани диффузно распределяются по всей сердечной мышце. Диффузный кардиосклероз наблюдается при ИБС.
Очаговый (или рубцовый) кардиосклероз характеризуется образованием в миокарде отдельных, различных по величине рубцовых участков. Обычно развитие очагового кардиосклероза происходит вследствие перенесенного инфаркта миокарда, реже миокардита.
Выделяемые этиологические формы кардиосклероза являются исходом первичного заболевания, повлекшего за собой рубцовое замещение функциональных волокон миокарда: атеросклеротическая (в исходе атеросклероза) постинфарктная (как исход инфаркта миокарда), миокардитическая (в исходе ревматизма и миокардитов); реже наблюдаются другие формы кардиосклероза, связанные с дистрофией, травмами и другими поражениями миокарда.
Этиологические формы кардиосклероза
Миокардитическая форма кардиосклероза развивается на месте бывшего воспалительного очага в миокарде. Развитие миокардитического кардиосклероза связано с процессами экссудации и пролиферации в строме миокарда, а также деструкцией миоцитов. Миокардитический кардиосклероз характеризуется наличием в анамнезе инфекционных и аллергических заболеваний, хронических очагов инфекции, обычно молодым возрастом пациентов. По данным ЭКГ отмечаются изменения диффузного характера, более выраженные в правом желудочке, нарушения проводимости и ритма. Границы сердца равномерно увеличены, АД в норме или снижено. Часто развивается правожелудочковая хроническая недостаточность кровообращения. Биохимические показатели крови обычно не изменены. Выслушиваются ослабленные тоны сердца, акцент III тона в проекции верхушки сердца.
Атеросклеротическая форма кардиосклероза обычно служит проявлением длительной ишемической болезни сердца, характеризуется медленным развитием и диффузным характером. Некротические изменения в миокарде развиваются в результате медленной дистрофии, атрофии и гибели отдельных волокон, вызванных гипоксией и метаболическими нарушениями. Гибель рецепторов вызывает снижение чувствительности миокарда к кислороду и прогрессирование ИБС. Клинические проявления длительное время могут оставаться скудными. По мере того, как кардиосклероз прогрессирует, развивается гипертрофия левого желудочка, затем явления сердечной недостаточности: сердцебиение, одышка, периферические отеки и выпот в полостях сердца, легких, брюшной полости.
Склеротические изменения в синусовом узле ведут к развитию брадикардии, а рубцовые процессы в клапанах, сухожильных волокнах и папиллярных мышцах могут приводить к развитию приобретенных пороков сердца: митрального или аортального стеноза, клапанной недостаточности. При аускультации сердца выслушивается ослабление I тона в проекции верхушки, систолический шум (при склерозе аортального клапана – очень грубый) в области аорты и верхушки сердца. Развивается левожелудочковая недостаточность кровообращения, АД выше нормальных значений. При атеросклеротическом кардиосклерозе нарушения проводимости и ритма возникают по типу блокад различной степени и участков проводящей системы, мерцательной аритмии и экстрасистолии. Исследование биохимических показателей крови выявляет повышение холестерина, увеличение уровня β-липопротеидов.
Постинфарктная форма кардиосклероза развивается при замещении участка погибших мышечных волокон рубцовой соединительной тканью и носит мелко- или крупноочаговый характер. Повторные инфаркты способствуют образованию рубцов различной протяженности и локализации, изолированных или смыкающихся друг с другом. Постинфарктный кардиосклероз характеризуется гипертрофией миокарда и расширением полостей сердца. Рубцовые очаги могут растягиваться под действием систолического давления и вызывать образование аневризмы сердца. Клинические проявления постинфарктного кардиосклероза аналогичны атеросклеротической форме.
Редкой формой заболевания является первичный кардиосклероз, сопровождающий течение коллагенозов, врожденного фиброэластоза и т.д.
Симптомы кардиосклероза
Клиническая симптоматика кардиосклероза определяется его морфологической и этиологической формой, распространенностью и локализацией. Очаговый и умеренно выраженный диффузный кардиосклероз нередко протекают клинически бессимптомно, однако, расположение даже микроскопических очагов склероза на участках проводящей системы или рядом с предсердно-синусовым узлом может вызвать устойчивые нарушения проводимости и разнообразные аритмии сердца.
Ведущими проявлениями диффузного кардиосклероза служат симптомы сердечной недостаточности и нарушение сократительной функции миокарда. Чем большая площадь функциональной ткани миокарда замещена соединительной, тем выше вероятность развития сердечной недостаточности, нарушений проводимости и ритма. Если преобладают явления нарушения проводимости и ритма, пациенты отмечают сердцебиение, аритмичное сокращение сердца. При развитии явлений сердечной недостаточности появляются одышка, отеки, боли в сердце, снижение выносливости к физическим нагрузкам и т. д.
Кардиосклероз протекает с постепенным прогрессированием и чередованием периодов относительной ремиссии, которые могут длиться до нескольких лет. Самочувствие пациента во многом определяется развитием основного заболевания (атеросклероза, ревматизма, инфаркта) и образом жизни.
Осложнения
Кардиосклероз может осложниться прогрессирующей хронической сердечной недостаточностью, образованием аневризмы сердца, предсердно-желудочковыми блокадами, развитием желудочковой пароксизмальной тахикардии, представляющими серьезную угрозу для жизни пациента. Разрыв стенки аневризмы сердца приводит к тампонаде перикардиальной полости.
Диагностика кардиосклероза
При постановке диагноза кардиосклероза кардиологом учитывается предыдущий анамнез (наличие атеросклероза, ИБС, перенесенных в прошлом миокардита, инфаркта миокарда, ревматизма и т. д.), относительная стабильность сердечной недостаточности (отеков, одышки, акроцианоза), аритмий (мерцательной аритмии, экстрасистолии). Диагноз уточняется результатами ЭКГ, для которой характерны стойкие изменения, ЭхоКГ, данными МРТ сердца.
Дифференцировать формы кардиосклероза иногда бывает сложно, особенно между атеросклеротической и миокардитической. За атеросклеротическую форму кардиосклероза свидетельствует наличие ИБС и гипертонической болезни, результаты фармакологической и велоэргометрической проб, ЭКГ-изменения. Вероятность диагностики миокардитического кардиосклероза выше при расстройствах сердечной деятельности у пациентов молодого возраста, на фоне или после перенесенных инфекционных заболеваний, при сложных нарушениях ритма и проводимости, отсутствии очаговых поражений в миокарде по ЭКГ.
Лечение кардиосклероза
Терапия при кардиосклерозе направлена на устранение проявлений основного заболевания, улучшение метаболических процессов в миокарде, ликвидацию признаков сердечной недостаточности и нарушений проводимости и ритма.
Лечение кардиосклероза проводится мочегонными препаратами, периферическими вазодилататорами, антиаритмическими средствами. Всем пациентам с кардиосклерозом показано ограничение физических нагрузок. При наличии аневризмы сердца может быть показано хирургическое лечение, при тяжелых нарушениях проводимости – имплантация электрокардиостимулятора.
Прогноз и профилактика
Изменение состояния пациента и его трудоспособность при кардиосклерозе определяются выраженностью и характером проявления патологии. Если кардиосклероз не отягощен нарушениями ритма сердца и кровообращения, его течение более благоприятно. Ухудшают прогноз появление мерцательной аритмии, недостаточности кровообращения, желудочковой экстрасистолии. Значительную опасность для жизни пациента представляют наличие аневризмы сердца, желудочковой пароксизмальной тахикардии и полной предсердно-желудочковой блокады.
Для профилактики кардиосклероза необходима ранняя диагностика, своевременная и активная терапия миокардитов, коронарной недостаточности, атеросклероза.