Анемия (низкий гемоглобин)
Низкий гемоглобин — это не самостоятельная болезнь. Он является результатом основного заболевания, поэтому при обнаружении анемии у пациента врач обязан назначить ему комплексное обследование.
Понятия псевдоанемии и скрытой анемии
Псевдоанемия — это попадание в кровоток тканевой жидкости во время рассасывания отека.
Скрытая анемия — это результат потери значительной части жидкого состава крови при обезвоживании (может быть вызвано диареей, рвотой, гипергидрозом). В данной ситуации кровь начинает сгущаться, поэтому лабораторный анализ показывает, что количество эритроцитов и гемоглобина в норме, даже если это не так.
Степени тяжести анемии
По степеням тяжести анемию классифицируют на:
- легкую. Уровень гемоглобина более 100 г/л, эритроцитов — более 3 Т/л;
- среднюю. Уровень гемоглобина от 66 до 100 г/л, эритроцитов — от 2 до 3 Т/л;
- тяжелую. Уровень гемоглобина менее 66 г/л.
Классификация анемий
Все анемии проявляются по-разному. С учетом причины, вызвавшей патологическое состояние, и его симптомов, выделяют четыре основных его вида:
- постгеморрагическая анемия (обусловлена хронической/острой кровопотерей);
- гемолитическая анемия (развивается из-за разрушения эритроцитов). В данную группу входят наследственные гемолитические анемии:
— с нехваткой глюкоза-6 фосфатдегидрогеназы;
— талассемия;
— серповидно-клеточная;
— Минковского-Шоффара; - дефицитная анемия (вызывается дефицитом микроэлементов/витаминов/железа, то есть каких-либо элементов, играющих важную роль в процессе кроветворения);
- гипопластическая анемия (является следствием нарушения кроветворения в костном мозге, самая опасная форма).
По цветному показателю крови анемия может быть:
- нормохромной (гемоглобин в норме). К данной группе относятся гемолитическая и постгеморрагическая анемии;
- гиперхромной (гемоглобин повышен). Сюда относятся фолиеводефицитная и В12-дефицитная анемия;
- гипохромной (гемоглобин понижен). Имеются в виду талассемия, железодефицитная и хроническая постгеморрагическая анемии.
По диаметру эритроцитов анемии бывают:
- нормоцитарными (почти все гемолитические и острая постгеморрагическая анемии);
- мегалобластными (В12-дефициная анемия);
- макроцитарными (фолиеводефицитная, гемолитическая болезнь новорожденных);
- микроцитарными (хроническая постгеморрагическая анемия).
По содержанию железа в сыворотке крови анемии разделяют на:
- нормосидеремические (острая постгеморрагическая анемия);
- гипосидеремические (хроническая постгеморрагическая и железодефицитная анемии, талассемия);
- гиперсидеремические (гемолитические и В12-дефицитная анемии).
Причины анемии
Общими причинами низкого гемоглобина являются:
- большие кровопотери;
- нарушение процесса образования новых кровяных клеток;
- активация патологических процессов кроверазрушения.
Причины постгеморрагической анемии
Острая постгеморрагическая анемия — это результат потери большого количества крови за минимальный промежуток времени. Хроническая форма данного заболевания вызывается:
- длительными кровопотерями; , грыжами и язвами желудка;
- болезнями почек;
- злокачественными опухолевыми новообразованиями;
- маточными кровотечениями;
- нарушениями системы свертываемости крови;
- печеночной недостаточностью, циррозом.
Что вызывает гемолитические анемии
Все гемолитические анемии проявляются, если «старые» эритроциты начинают разрушаться быстрее, чем успевают формироваться новые.
Серповидно-клеточную форму вызывает синтез молекулы дефектного гемоглобина. Формирующиеся дефектные молекулы образуют своеобразные кристаллы, растягивающие эритроцит, из-за чего последний приобретает форму серпа. Серповидные эритроциты непластичны. Он приводят к повышению вязкости крови и закупорке мелких кровеносных сосудов. Острыми концами они могут разрушать друг друга.
Талассемия — наследственная болезнь. Она возникает по причине снижения скорости образования гемоглобина. Не до конца сформировавшийся гемоглобин является нестабильным. Он напоминает небольшие включения, придающие эритроциту вид мишеневидной клетки.
Дефицитные анемии и их причины
Железодефицитная анемия развивается по таким причинам, как:
- нехватка железа/повышенная потребность в железе (именно поэтому у недоношенных детей и беременных женщин довольно часто диагностируется анемия 1-й степени);
- хронические кровопотери;
- проблемы, связанны с всасыванием железа из ЖКТ, его транспортировкой и утилизацией.
В12-дефицитную анемию вызывает нехватка витамина В12. Болезнь может спровоцировать нерациональное питание (отказ от употребления мяса) либо нарушение процессов усвоения цианокобаламина в ЖКТ (паразиты, болезни тонкого кишечника, желудка). Также симптомы В12-дефиицтной анемия могут проявиться на фоне приема гормональных препаратов, противосудорожных лекарств.
Фолиеводефицитная анемия — это следствие нехватки витамина В9. Она обычно наблюдается у беременных и кормящих женщин, больных онкологией, детей подросткового возраста, недоношенных новорожденных, при болезнях печени, злоупотреблении спиртным и пр.
Причины гипопластической анемии
Гипопластическая анемия проявляется снижением содержания в крови всех клеток. К такому патологическому и опасному для жизни состоянию приводят внешние и внутренние факторы:
- вибрационное и радиационное воздействие на организм;
- серьезные травмы;
- прием некоторых лекарств;
- попадание в организм ядов; , грибки, бактерии;
- генетические мутации;
- ревматоидный артрит, нехватка элементов, задействованных в процессах кроветворения;
- эндокринные болезни и др.
Симптомы анемии
Условно симптомы низкого гемоглобина классифицируют на:
- специфические (проявляются только при конкретных видах анемии);
- неспецифические (одинаковые для всех видов заболевания).
Неспецифические симптомы анемии выглядят следующим образом:
- бледность кожных покровов/слизистых; ;
- повышенная утомляемость;
- шум в ушах;
- отказ от пищи;
- постоянная сонливость;
- чувство нехватки воздуха;
- головокружения;
- учащенное сердцебиение; , половое бессилие у мужчин;
- сбой менструального цикла; .
Специфические признаки разных видов анемий
Специфические симптомы у каждого вида анемии свои. Так, острая постгеморрагическая форма проявляется:
- учащенным пульсом;
- обмороками;
- холодным потом;
- приступами головокружения;
- бледностью кожи;
- понижением температуры тела.
При хронической постгеморрагической анемии наблюдаются:
- очень белая кожа;
- тяга к каким-то определенным запахам или их непереносимость;
- отек лица;
- изменение вкусовых ощущений;
- сухость кожных покровов;
- ломкость ногтей;
- тошнота;
- нехватка воздуха;
- потливость;
- непроизвольное мочеиспускание при чихании, смехе;
- повышение температуры.
Для гемолитических анемий характерны:
- желтушность кожных покровов и слизистых оболочек (при разрушении эритроцитов в кровоток поступает билирубин);
- увеличение размеров селезенки/печени;
- повышение уровня билирубина в крови;
- потемнение мочи, кала;
- высокая температура тела;
- слабость.
Серповидно-клеточная анемия — вид гемолитической — имеет следующую симптоматику:
- ;
- задышка;
- образование воспаленных участков на ногах;
- ухудшение зрения;
- присутствие гемоглобина в моче.
Талассемию врачи диагностируют, если у пациента:
- изменяется форма костей черепа;
- кожа становится очень бледной с желтоватым/зеленоватым оттенком;
- глаза становятся узкими и отекшими;
- наблюдается отставание в умственном/физическом развитии;
- кости деформируются;
- увеличивается селезенка/печень.
К признакам железодефицитной анемии относятся:
- гул в голове;
- нехватка кислорода; ;
- постоянное желание спать, отдыхать;
- сухость кожи;
- расслаивание ногтей;
- сечение волос;
- желание есть мел, нюхать краску и т.п.;
- нарушение акта мочеиспускания;
- гипергидроз.
Также во время сдачи лабораторных анализов обнаруживается, что уровень гемоглобина и эритроцитов в крови значительно ниже установленной нормы.
В12-дефицитная анемия поражает ЖКТ и ЦНС. Как результат у больного возникают:
- отеки ног;
- ощущение мурашек на руках/ногах;
- изменение походки;
- ухудшение памяти;
- проблемы с глотанием пищи;
- увеличение печени/селезенки;
- усыхание слизистой оболочки ЖКТ.
В свою очередь, фолиеводефицитная анемия проявляется:
- невозможностью есть кислые продукты питания; ;
- трудностями при пережевывании и проглатывании еды;
- увеличением селезенки/печени;
- атрофией слизистых оболочек ЖКТ.
Для гипопластической анемии характерны симптомы:
- появление язв в ротовой полости, на коже лица;
- образование на коже синяков;
- сильная кровоточивость десен;
- повышенная утомляемость;
- желание спать; ;
- снижение количества лейкоцитов, эритроцитов и тромбоцитов в анализе крови.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика анемии
Чтобы выявить анемию у пациента, врач проводит комплексную диагностику, которая включает в себя:
- выяснение обстоятельств, при которых самочувствие ухудшилось впервые, симптомов, которые выражены наиболее ярко;
- изучение анамнеза жизни больного. Врач уточняет, имеются ли хронические болезни, наследственная предрасположенность к каким-либо патологическим состояниям, есть ли вредные привычки, не принимал ли пациент недавно какие-либо лекарственные препараты, не было ли контакта с ядами, токсическими составами;
- осмотр кожи, определение ее цвета. Измерение давления, пульса;
- лабораторные анализы крови и мочи.
В некоторых ситуациях пациенту назначается исследование костного мозга. Оно необходимо, чтобы понять, нет ли нарушений в процессах кроветворения. Также с помощью специального оборудования может проводиться трепанобиопсия, в ходе которой врач соотносит костный мозг с тканями, его окружающими.
Для исследования сердца обычно проводится ЭКГ. При необходимости пациента направляют к гематологу.
Лабораторная диагностика низкого гемоглобина
В биохимии крови при подозрении на анемию исследуются уровни:
- глюкозы;
- холестерина;
- мочевой кислоты;
- креатинина;
- электролитов.
Это необходимо для того, чтобы оценить состояние внутренних органов больного. Анализ мочи сдается также для исключения наличия сопутствующих заболеваний.
Лабораторные признаки разных видов анемий:
- постгеморрагическая острая анемия. Ретикулоциты более 11%, наличие незрелых эритроцитов и эритроцитов аномальных форм. Лейкоциты — 12 г/л (повышены), сдвиг в формуле — влево;
- хроническая постгеморрагическая анемия. Наличие крошечных, плохо окрашенных и овальных эритроцитов. Невыраженный лимфоцитоз. Железо — ниже 9 мкмоль/л. Понижение количества кальция, меди на фоне повышения концентрации марганца, никеля и цинка;
- серповидно-клеточная анемия. Гемоглобин понижен до уровня от 50 до 80 г/л, эритроциты — от 1 до 2 Т/л. Ретикулоциты повышены примерно на треть. Наличие эритроцитов, форма которых напоминает серп;
- талассемия. Обнаружение в образце крови мишеневидных эритроцитов, увеличение числа ретикулоцитов. Гемоглобин — 20 г/л, эритроциты — 1 Т/л. Снижение концентрации тромбоцитов и лейкоцитов;
- В12-дефицитная анемия. Наличие эритроцитов гигантских размеров. Их цвет яркий, в центре отсутствует высветленная зона. Форма — грушевидная либо овальная. Продолжительность жизни — укороченная. Обнаружение огромных нейтрофилов, снижение количества эозинофилов (могут вообще отсутствовать). Также снижается концентрация базофилов, лейкоцитов. Билирубин, напротив, повышен.
Лечение анемии у детей и взрослых
Чтобы избавиться от симптомов анемии, нужно устранить спровоцировавший снижение гемоглобина фактор. Так, если патологическое состояние связано с наличием в организме паразитов, от них нужно избавиться, если с нерациональным питанием — начать соблюдать диету, если со злокачественным/доброкачественным опухолевым новообразованием — его следует удалить.
Иными словами, лечение низкого гемоглобина у мужчин, женщин и детей может быть консервативным или требовать проведения специализированных хирургических манипуляций. Обычно, чтобы улучшить состояние пациентов и снизить выраженность негативной симптоматики, врачи придерживаются следующей терапевтической схемы:
- назначают препараты, способны компенсировать возникший дефицит, — В12 при В12-дефицитной анемии, железо — при железодефицитной, В9 — при фолиеводефицитной и т.д.;
- нормализуют уровень эритроцитов. Для этого может быть реализовано переливание эритроцитарной массы либо отмывание эритроцитов. Однако данные меры при оказании помощи людям с низким уровнем гемоглобина являются крайними и выполняются только в том случае, если возникшее заболевание угрожает жизни.
Лечение острой и хронической постгеморрагической анемии
Лечение острой формы постгеморрагической анемии проводится в стационаре или гематологической клинике. Назначаемые пациенту лекарственные препараты способствуют нормализации количества крови и уровня форменных элементов, а также направлены на профилактику рецидивов заболевания. С учетом количества потерянной крови больному может понадобиться переливание, введение кровезаменителей либо эритроцитарной массы.
Что касается хронической формы данного вида анемии, то избавиться от ее признаков, не устранив причину, невозможно. После того как фактор, спровоцировавший патологическое состояние, будет ликвидирован, пациенту будет назначена диета, предусматривающая употребление в пищу продуктов, богатых железом. Из лекарств могут применяться «Сорбифер Дурулес», «Феррум-Лек», витамины В12 и В9 и др.
Лечение серповидно-клеточной анемии
Главная цель терапевтических мероприятий, когда речь идет о больном серповидно-клеточной анемией, — предотвращение развития гемолитических кризов. Для этого пациент должен исключить нахождение в местах с низким содержанием кислорода. Параллельно могут использоваться кровезаменители, вливания эритроцитарной массы.
Устранение железодефицитной анемии
Лечение железодефицитной анемии включает употребление в пищу продуктов питания, богатых железом, и лечение имеющихся болезней ЖКТ. Больной должен регулярно есть:
- сыры;
- каши;
- куриные яйца;
- мясо;
- молочные продукты.
Быстро избавиться от симптомов анемии помогают и лекарственные препараты железа. Обычно используются таблетки — «Феррум-Лек», «Тотем», «Сорбифер Дурулес» и др. Уколы назначаются только при тяжелой форме заболевания. Важно, чтобы используемое лекарство не вызывало проблем с работой желудочно-кишечного тракта. Если возникают запоры, метеоризм, средство нужно заменить.
Лечение В12-дефицитной анемии
Устранить проявления В12-дефицитной анемии помогает комплексная терапия болезней ЖКТ и соблюдение принципов правильного питания. Чаще всего больным назначаются уколы витамина В12. Они позволяют быстро восстановить процессы кроветворения в костном мозге.
Как избавиться от фолиеводефицитной анемии
Фолиеводефицитная анемия лечится путем приема витамина В9 и соблюдения диеты. Больной должен включить в рацион продукты питания, в которых содержится высокое количество фолиевой кислоты. Имеются в виду цитрусовые, овощи, зелень, спаржа, орехи, семечки, помидоры, арбузы, кукуруза, авокадо, яйца, печень животных, печень трески, крупы, зерновой хлеб.
Лечение гипопластических анемий
Лечением гипопластических анемий занимается гематолог. В зависимости от возраста, пола и состояния больного, он может использовать разные методы — пересадку костного мозга, стимулирование процессов кроветворения, переливание крови и др.
Группа риска по анемии
Наиболее часто низкий гемоглобин диагностируется у:
- людей с болезнями ЖКТ (онкология, гастрит, язва желудка и двенадцатиперстной кишки, воспалительный процесс в толстом/тонком кишечнике и др.);
- лиц, которые плохо питаются, вегетарианцев;
- людей с генетической предрасположенностью к определенному виду анемии (болезнь может передаваться от родителя к ребенку).
Чем грозит низкий гемоглобин
Анемию можно одновременно назвать и опасным, и безобидным заболеванием. Так, если речь о легкой степени заболевания у беременной женщины или маленького ребенка, то это, скорее, вариант нормы, нежели отклонение. Пропив курс препаратов железа, малыш/будущая мама станут абсолютно здоровыми.
В то же время средние и тяжелые степени некоторых форм анемии могут приводить к таким опасным состояниям, как:
- анемическая кома (больной теряет сознание и не реагирует ни на какие внешние раздражители, может наступить смерть);
- сбои в работе внутренних органов (особенно часто при анемии страдают почки, печень);
- снижение уровня гемоглобина до отметки менее 70 г/л (также возможен летальный исход).
Профилактика анемии
Чтобы не допустить развития анемии, необходимо:
- исключить контакт с ядами, токсическими веществами;
- отказаться от посещения территорий, зараженных радиацией;
- не контактировать с источниками ионизирующего излучения;
- не принимать бесконтрольно лекарственные препараты;
- закаляться;
- правильно питаться, включить в ежедневный рацион мясо, зелень, фрукты и овощи;
- больше времени проводить на свежем воздухе.
Вторичная профилактика низкого гемоглобина предусматривает:
- сдачу анализа крови раз в год;
- обращение за квалифицированной врачебной помощью при возникновении острых инфекционных и вирусных заболеваний;
- ежегодное прохождение медосмотров;
- планирование беременности (для женщин).
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Лечение железодефицитной анемии

Врач онколог, маммолог, хирург Алексей Галкин. Стаж 18+ лет. Принимает в Университетской клинике. Стоимость приема от 2000 руб.
- Запись опубликована: 28.06.2021
- Время чтения: 1 mins read
Железодефицитная анемия определяется как уменьшение количества эритроцитов, гемоглобина и общего железа в организме. Развитие анемии ускоряется снижением выработки эритроцитов в костном мозге или увеличением распада эритроцитов, потерей в случае хронического кровотечения.
Особенности протекания анемии
Одна из причин анемии – недостаток железа в организме. Симптомы железодефицитной анемии возникают только при наличии тяжелого дефицита железа. Железодефицитная анемия – наиболее частый симптом дефицита «металла», предполагающий, что и другие микроэлементы могут быть в дефиците.
Среди множества веществ, необходимых для выработки эритроцитов, есть не только железо, но и витамин B12, фолиевая кислота. В отсутствие этих веществ развиваются различные формы анемии. В Европе от этого заболевания страдают до 27 млн человек. Заболевание приводит к ухудшению качества жизни, снижению работоспособности, ослаблению иммунной системы и, как следствие, росту инфекций. Наиболее частые жалобы пациентов – утомляемость, слабость и недостаток внимания.
Железодефицитная анемия характерна для всех возрастных групп, от детей до взрослых и пожилых пациентов. Чаще встречается у женщин во время беременности. Очень важно диагностировать анемию у детей, т.к. она тормозит рост, развитие и возможность образования.
Лучше всего лечить препаратами, содержащими не только железо, но и витамины, необходимые для его усвоения и кроветворения. Самую высокую биодоступность имеет двухвалентное железо.
Исследования показали, что для правильного усвоения железа необходим витамин С. Витамины группы В важны для активации кроветворения. При лечении заболевания необходимо оценить все стадии патогенеза и назначить лечение соответствующей комбинацией.
Важность, характеристики и необходимость железа
Согласно различным научным исследованиям, в организме в разные возрастные периоды может содержаться от 3 до 7 г железа. Две трети железа в организме хранится в гемоглобине, а оставшаяся треть – в печени, селезенке, мышцах и костях.
Железодефицитная анемия
Роль железа в организме человека:
- Железо – один из важнейших минералов организма, необходимых для транспорта кислорода и некоторых метаболических процессов в составе ферментов.
- Он важен для функций центральной нервной системы (он – кофактор синтеза нейромедиаторов – дофамина, норэпинефрина, серотонина), входит в состав белков цитохрома и многих ферментов: нитрогеназ, гидрогеназ, моноксидаз, фосфатаз и других.
- Железо наиболее необходимо для транспорта кислорода как компонент гемоглобина эритроцитов.
При оценке риска анемии в первую очередь требуется подробный анамнез о пищевых привычках пациента. Лучше всего железо усваивается из продуктов животного происхождения (15-20%) и только около 5% из продуктов растительного происхождения.
С пищей получают две формы железа: двухвалентную и трехвалентную. Питание важно для поддержания оптимального баланса железа в организме и для правильного функционирования пищеварительной системы.
Желудочная кислота важна для абсорбции железа:
- Облегчает выведение железа из различных солей с пищей;
- Превращает трехвалентное железо в более растворимое и более легко усваивается организмом в двухвалентной форме;
- Образует соединения двухвалентного железа с такими веществами, как аскорбиновая кислота, она легче всасывается в двенадцатиперстной кишке.
Исследования, проведенные 25 лет назад, показали важность HCl и витамина С для правильного усвоения железа. Нарушение любой из этих цепей также нарушает путь поступления железа в организм.
В теле около 15-20% железа накапливается и используется при недоедании или других причинах, мешающих усвоению этого элемента.
В человеке весом 70 кг содержится около 4 граммов железа. У человека с 5 литрами крови 2,5 г железа входит в состав гемоглобина, 25 мг участвует в обмене веществ. Остальные – это запасы, накапливающиеся в виде ферритина или гемосидерина.
Для поддержания баланса необходимо от 25 до 45 мг железа в день. Но организм восстанавливает потерянное железо во время рециркуляции, поэтому фактическая потеря железа в физиологических условиях составляет около 1 мг.
Причины недостаточности железа
Анемия взрослых
Железодефицитная анемия может развиться из-за хронического кровотечения из внутренних органов Наиболее частые причины:
- Эрозивная патология желудочно-кишечного тракта;
- Варикозное расширение вен пищевода;
- Заболевания легких;
- Обильных, повторяющихся менструациях;
- Недоедание;
- Нарушения питания и усвоения микроэлементов;
- Синдрома мальабсорбции, синдрома мальабсорбции во время беременности или период лактации, в случае гемолиза с гемоглубинурией или сочетанием всех этих факторов.
Заболевание также может быть связано с потерей железа с мочой на фоне гемоглобинурии (пароксизмальной ночной гемоглобинурии). Генетическая предрасположенность, определяющая нарушения обмена веществ или всасывания, может быть тесно связана с ферродефицитной анемией.

Анемия
Анемия при беременности
Ферродефицитная кистозная анемия составляет около 80-90% анемии у всех беременных. Во время беременности количество железа в организме женщины уменьшается по многим причинам, прямо или косвенно связанным с беременностью.
- Потребность плода и недостаточное количество железа и фолиевой кислоты в рационе;
- Рвота, связанная с беременностью;
- Длительное кровотечение из-за акушерской патологии и кровопотери во время родов (примерно 150-200 мг);
- Частые роды и длительное грудное вскармливание;
- Многоплодная беременность;
- перенесенное кесарево сечение.
Установлено, что снижение уровня железа во время беременности составляет 85-100% случаев. Реже встречается у женщин, принимающих добавки железа. Женщины с дефицитом железа с большей вероятностью родят детей с низким весом и низким содержанием железа.
Косвенные причины – это состояния, повышающие риск анемии во время беременности:
- хронические инфекционные заболевания;
- наличие ревматизма;
- хроническое воспаление желчного пузыря, почек, миндалин и т. д.
Смешанный дефицит железа и фолиевой кислоты проявляется во втором или третьем триместре беременности и может быть связан с особенно тяжелым состоянием беременности.
Послеродовая анемия развивается из-за сочетания факторов:
- потребности плода;
- кровотечения и лактации;
- косвенных факторов риска.
Всего теряется более 900 мг железа, что эквивалентно двум литрам потерянной крови. Во время лактации ежемесячно теряется около 30 мг железа. Большинство женщин беременеют с низким запасом железа, и беременность может привести к железодефицитной анемии.
Беременным рекомендуются добавки с железом, содержащие железо-стимулирующие и гемопоэтические витамины. Лучшая альтернатива – овощные, натуральные продукты.
Железодефицитная анемия у младенцев, детей и подростков
Заболевание чаще всего встречается у детей и подростков, особенно у истощенных и младенцев с рецидивирующими инфекционными заболеваниями. Исследование, проведенное в странах Балтии, показало, что анемия чаще всего встречается у младенцев в возрасте от 5 до 12 месяцев (29,6%) и девочек в возрасте от 13 до 16 лет (17,8%).
Наиболее частый фактор риска от 1 до 3 лет – это низкая масса тела при рождении, а у подростков – инфекционные заболевания. Основной и наиболее частый патологический механизм анемии – дефицит железа. Оценка данных теста Raven показала, что у детей с железодефицитной анемией младенческого и раннего возраста показатели были хуже по сравнению с контрольной группой.
Было обнаружено, что даже при адекватной терапии железом запасы железа не могут быть восстановлены, если анемия развивается на ранних стадиях плода. Дефицит железа на более поздних стадиях развития можно компенсировать добавками железа.
Дефицит железа во время развития ребенка может подавлять миелинизацию спинного мозга и ее механизмы. Это распространенная во всем мире патология: в западных странах заболеваемость детей в возрасте до 4 лет составляет 12-14%, а в развивающихся – более 50%.
Следовательно, анемия должна быть своевременно диагностирована, поскольку она мешает естественному развитию ребенка:
- возникают расстройства поведения и обучения;
- повышается риск инфекций;
- ухудшается физическое развитие.
Железодефицитная анемия может возникнуть уже в младенчестве или подростковом возрасте.
У младенцев основная причина этого заболевания – это кормление не грудным молоком или различными заменителями, поскольку они не содержат достаточного количества железа, в отличие от грудного молока.
Среди подростков эта анемия гораздо чаще встречается у девочек из-за начала менструации. В среднем за менструальный цикл теряется около 40 мл крови. Другие возможные причины часто связаны с пищевыми привычками:
- диета;
- вегетарианство.
Реже железодефицитная анемия сочетается с другими заболеваниями или анатомическими изменениями, мешающими усвоению питательных веществ:
- пониженная кислотность желудочного сока;
- состояние после операций на желудке или кишечнике;
- целиакия;
- муковисцидоз;
- прием некоторых лекарств.
Клиника и диагностика
Пациенты при анемии чаще всего жалуются на:
- снижение энергии;
- утомляемость ног или рук;
- головные боли;
- общую слабость.
Также возможны: эпизодический шум в ушах, обмороки, выпадение волос, запоры, покалывание в мышцах, потеря аппетита, бессонница, нарушение менструального цикла, дисфагия, боль в языке.

Шум в ушах
Поскольку болезнь прогрессирует медленно, организм на время адаптируется, но пациенты, страдающие этим заболеванием, также могут иметь очень серьезные состояния.
- затрудненное дыхание из – за гипоксии, тахикардии с сердцебиением и покалывание в ушах;
- головокружение;
- грудная жаба.
Эти симптомы связаны с уменьшением поступления кислорода к тканям из-за анемии. Наиболее характерные признаки анемии:
- бледность;
- глоссит;
- стоматит;
- койлонихия (тонкие, потрескавшиеся ногти в форме чайных ложек).
Именно эти особенности выявляются при физикальном осмотре.
Диагноз подтверждается на основании результатов лабораторных исследований. Ранняя железодефицитная анемия подозревается на основании анализа крови. Эритроциты обычно называют микроцитарными и гипохромными.
Самый точный тест – определение концентрации ферритина. Пациенты с уровнем ферритина ниже 25 мкг/л имеют высокий риск анемии. Если он больше 100 мкг/л, это говорит о достаточном поступлении железа в организм и низком риске развития заболевания. Важно учитывать, что ферритин может быть патологически повышенным при некоторых состояниях (воспаление, цирроз).
Во время железодефицитной анемии увеличивается количество железосодержащего белка трансферрина. Количество железа, связывающегося с этим белком, снижается, что приводит к снижению насыщения трансферрина и увеличению общего связывания железа с белками плазмы (обнаружено снижение уровня железа). В сомнительных случаях для уточнения заболевания проводят пункцию костного мозга.
Диагностические тесты, по крайней мере, общий анализ крови, очень ценны, поскольку клинические симптомы появляются только на более поздних стадиях.
Первые шаги – это правильная диагностика и профилактика болезни. Рекомендации Соединенных Штатов Америки (США) призывают к скринингу беременных женщин на железодефицитную анемию. Однако, отсутствуют доказательства необходимости универсального скрининга у других пациентов, не имеющих симптомов.
Если у пациента есть подозрение на недоедание, для оценки повреждений, вызванных дефицитом железа, должен быть выполнен общий анализ крови.
Лечение железодефицитной анемии
В первую очередь выявляются причины дефицита железа. Некоторые врачи рекомендуют скорректировать рацион, не назначая лекарств. Действительно железо хорошо усваивается из телятины, печени, почек. Однако, при наличии железодефицитной анемии диетической коррекции недостаточно и необходима терапия препаратами железа.
Оральные добавки железа не следует принимать с кофе, чаем, молоком или другими жидкостями, ухудшающими абсорбцию (всасывание). Также следует оценить взаимодействие пищи и уже принимаемых лекарств с препаратом железа.
Ухудшают усвоение железа пища, насыщенная дубильными веществами (чай) или фитатами (отруби, злаки), и препараты, повышающие pH желудочного сока (ингибиторы протонной помпы, блокаторы гистамина H1).
Препараты железа для перорального применения также не назначают в сочетании с антибиотиками (хинолонами, доксициклином, тетрациклинами, хорамфениколом или пеницилламином), поскольку они ингибируют усвоение солей железа.

Продукты, содержащие железо
Желудочно-кишечное всасывание элементарного железа лучше происходит при воздействии кислой желудочной среды, обеспечиваемой использованием аскорбиновой кислоты (витамина С). Всасывание железа активнее перед едой, но это условие связано с повышенным риском раздражения слизистой оболочки желудка и возможной тошноты.
Пероральная терапия – это лечение первой линии при железодефицитной анемии. При выборе лекарства следует учитывать следующие критерии:
- Количество действующего вещества должно зависеть от тяжести анемии;
- Лечение должно быть полным: часто у больного присутствует не только нехватка железа, но и кроветворных витаминов – тогда необходима политерапия;
- Необходимо прогнозировать естественное течение железодефицитной анемии: при кроветворении может возникнуть дефицит фолиевой кислоты и других витаминов группы B (B6, B12), поэтому следует рассмотреть комбинацию элементов;
- Железо в препарате должно легко выделяться с кислотами желудка или в среде двенадцатиперстной кишки. Лучше всего усваиваются организмом препараты двухвалентного железа, принимаемые в сочетании с витамином С;
- Препарат должен быть удобным в применении (сочетание необходимых действующих веществ), с редкими побочными эффектами.
Младенцы с повышенным риском развития этой анемии:
- Дети, живущие в бедных семьях;
- Недоношенные дети или младенцы с низкой массой тела, питавшиеся коровьим молоком.
Важно поощрять грудное вскармливание и давать женщинам железосодержащие препараты. Добавки железа также рекомендуются для здоровых младенцев и беременных женщин, поскольку недавние клинические испытания показали, что регулярное использование добавок железа будущими матерями привело к значительному снижению количества новорожденных с массой тела менее 2,5 кг.
Колледж пищевых продуктов и питания США опубликовал рекомендации по использованию железа. В них говорится о следующих нормах:
- здоровому подростку необходимо 8 мг железа в день;
- женщинам – 18 мг во время менструации;
- вегетарианцам – 16 мг;
- донорам крови – 20 мг.
Пероральная терапия железом успешна, если гемоглобин повышается на 10 мг/л за 2–3 недели. Пациенты должны знать, что терапия для восстановления запасов железа, даже если гемоглобин уже в норме, может занять до четырех месяцев.
Передозировка пероральных препаратов может вызвать побочные эффекты:
- рвоту;
- диарею;
- запор;
- тошноту;
- потемнение стула.
Высокие дозы также могут вызывать артрит, сексуальную дисфункцию (аменорея, ранняя менопауза, снижение либидо, импотенция), респираторный дистресс и, в исключительных случаях, гибель.
Данные клинических исследований
Так как ферродефицитная анемия – проблема, затрагивающая множество стран, над методами ее лечения работают ученые по всему миру.
Лечение анемии
На сегодня даны следующие рекомендации:
- Для лечения железодефицитной анемии, вызванной патологиями желудочно-кишечного тракта, лучшие препараты, предназначенные для внутривенного введения. Второй выбор – жидкие пероральные препараты.
- Данные проспективных рандомизированных исследований однозначно свидетельствуют о том, что при воспалительном заболевании кишечника, при послеоперационном кровотечении и тяжелой анемии внутривенная терапия железом статистически значимо эффективнее и безопаснее, чем пероральная терапия железом.
- В клинической онкологии рекомендовано совместное внутривенное введение железа с эритропоэтином. Статистически значимый эффект, оказываемый на кроветворение в этом случае, при сравнении приема эритропоэтина или железа перорально в отдельности 73% против 41%.
Но важно учитывать, что внутривенное введение таких препаратов связано с повышенной частотой побочных реакций. Больных могут беспокоить:
- тошнота;
- боль в животе;
- диарея;
- реакции в месте инъекции (боль, поверхностный флебит);
- металлический привкус во рту;
- головная боль;
- сонливость;
- сыпь;
Выводы
Железодефицитная анемия на первых этапах не проявляется какими-либо специфическими симптомами.
Медленно развивающееся заболевание может быть нетяжелым, но оно ослабляет иммунную систему, влияет на общее состояние организма, прогрессирование и исход хронических заболеваний.
Для беременных женщин и младенцев железодефицитная анемия – очень серьезное заболевание, влияющее на течение беременности и самочувствие матери во время родов или операций, развитие новорожденного.
Профилактика и лечение препаратами железа несложны, но специалисту сложно заподозрить возможную анемию на ранней стадии, поэтому гемоглобин нужно проверять не дожидаясь серьезных симптомов. Для терапии анемии нужно подбирать препараты, содержащие комбинацию необходимых веществ.
Железодефицитная анемия
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Дефицит железа в организме: причины появления, симптомы, диагностика и способы лечения.
Определение
Дефицит железа в организме, или железодефицитная анемия – это патологическое состояние, для которого характерно снижении уровня железа в организме, приводящее к уменьшению концентрации эритроцитов и гемоглобина в крови. По данным ВОЗ, более 2 миллиардов людей в мире имеют недостаток железа в организме.
Причины появления железодефицитной анемии
Наиболее частой причиной возникновения дефицита железа с последующим развитием анемии является неправильное или несбалансированное питание.
Основную группу риска составляют вегетарианцы, люди, придерживающиеся жестких диет с ограниченным набором продуктов в рационе питания, а также пожилые люди – из-за снижения способности кишечника к усвоению железа. Кроме того, нарушение всасывания железа в желудочно-кишечном тракте может наблюдаться после резекции желудка или тонкого кишечника, в результате атрофии слизистой желудка, снижения секреции соляной кислоты, а также в результате целиакии (врожденного заболевания, связанного с непереносимостью глютена), ожирения. Колонизация желудка Helicobacter pylori приводит к увеличению потери железа и снижает его всасывание. Негативное влияние на процессы пищеварения оказывают гельминты, затрудняя, в том числе, всасывание железа.
Железодефицитная анемия нередко диагностируется у детей, подростков и беременных женщин, поскольку у них ежедневная потребность в железе выше, чем в среднем в популяции.
На втором месте среди причин железодефицитной анемии стоит кровопотеря – как острая, так и хроническая. После тяжелых травм, обильных носовых и маточных кровотечений, кровохарканья развивается дефицит железа в связи с потерей большого количества эритроцитов, содержащих железо, и некоторых белков плазмы крови, которые связывают железо в крови.
К менее очевидным причинам потери железа вследствие кровопотери относятся:
- нарушение правил донорства;
- частые необоснованные заборы крови для обследования;
- обильные менструации;
- кровопотери при язвенной болезни желудка и двенадцатиперстной кишки, воспалительных заболеваниях кишечника (болезни Крона и неспецифическом язвенном колите);
- кровотечение из расширенных геморроидальных вен.
У детей первого года жизни возможной причиной хронической кровопотери может стать использование для искусственного вскармливания цельного молока (коровьего, козьего и др.) и неадаптированных молочных смесей в виде разведенного молока и кефира.
Доказано, что при длительном применении такого питания у младенцев развиваются диапедезные кровотечения кишечника (повышенная проницаемость мелких сосудов) с потерей железа.
Классификация железодефицитной анемии
Клиническая классификация железодефицитной анемии:
- Постгеморрагическая анемия – развивается на фоне регулярных (возможно и небольших) кровопотерь (носовых кровотечений, кровянистых выделений из мочевого пузыря и т.д.) или как следствие значительной кровопотери.
- Анемия, связанная с патологиями ЖКТ, – развивается после резекции кишечника, гастроэктомии и связана с нарушением функции всасывания железа.
- Анемия у беременных и кормящих женщин – развивается в результате недостаточного поступления железа, необходимого для развития эмбриона.
- Ювенильная анемия – развивается, как правило, у подростков женского пола и связана с гормональной перестройкой организма.
- Вторичные анемии – развиваются на фоне воспалительных, инфекционных и онкологических процессов вследствие большой потери железа при распаде опухолевых тканей или повышения потребности в железе в очагах воспаления.
- Эссенциальная (идиопатическая) анемия – диагностируется в тех случаях, когда точно установить причину нехватки железа не удается.
- Алиментарная анемия – к факторам алиментарного порядка относят вегетарианство, диеты с ограниченным потреблением мяса, снижение абсорбции или транспорта железа.
- анемия легкой степени тяжести, когда уровень гемоглобина составляет от 90 до 120 г/л;
- анемия средней степени тяжести, когда уровень гемоглобина составляет от 70 до 89 г/л;
- тяжелая анемия, когда уровень гемоглобина опускается ниже 70 г/л.
Железодефицитную анемию классифицируют по стадиям протекания:
1-я стадия. Потеря железа больше, чем его поступление, в результате чего его запасы в организме снижаются, а всасывание в кишечнике увеличивается.
2-я стадия. Истощение запасов железа, количество эритроцитов начинает снижаться.
3-я стадия. Развивается легкая степень анемии.
4-я стадия. Развивается выраженная анемия с явным снижением насыщения эритроцитов гемоглобином.
5-я стадия. Тяжелая анемия с циркуляторными нарушениями и тканевой гипоксией.
Симптомы железодефицитной анемии
Железодефицитная анемия является заболеванием крови и проявляется многочисленными симптомами, которые объединены в два основных синдрома: анемический и сидеропенический.
Анемический синдром характеризуется падением уровня гемоглобина и проявляется общей слабостью, повышенной утомляемостью, головокружением, повышенной чувствительностью к холоду, шумом в ушах. При тяжелой анемии появляется одышка, чувство нехватки воздуха, учащенное сердцебиения, мелькание «мушек» перед глазами. В редких случаях возможны обморочные состояния и нарушение сознания.
При длительном течении и медленном развитии железодефицитной анемии возможна компенсация и отсутствие субъективных неприятных симптомов.
Внешне человек, страдающий железодефицитной анемией, бледен, губы и слизистые полости рта бледно-розовые, артериальное давление может быть снижено, при исследовании пульса наблюдается его учащение.
Сидеропенический синдром заключается в дефиците железа во многих тканях организма. Это проявляется сухостью кожных покровов, шелушением кожи и трещинами в уголках рта (заедами, или ангулярным стоматитом). Иногда возникают жалобы на сухость во рту, боль или жжение языка. Ногти теряют прочность и начинают слоиться. Ногтевая пластина принимает вогнутый, ложкообразный внешний вид (койлонихия).
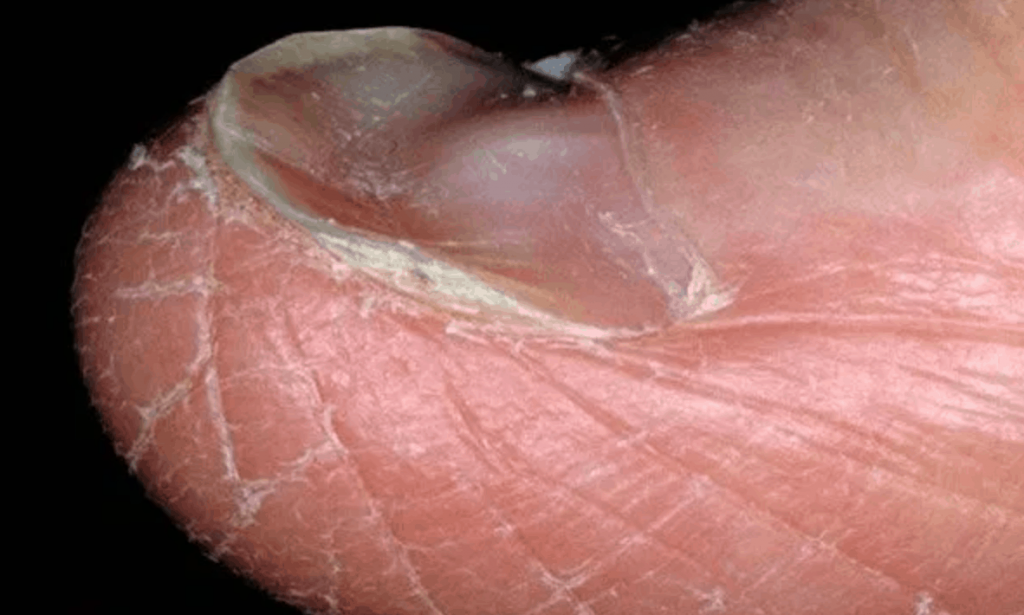
Волосы становятся ломкими, усиленно выпадают. Очень характерным признаком является изменение вкусовых предпочтений и извращенное обоняние. Люди с железодефицитной анемией неожиданно начинают употреблять в пищу необычные или непригодные для еды вещества и предметы (самый яркий пример – поедание мела или земли), им нравятся запахи краски, бензина, ацетона. В тяжелых случаях развивается мышечная слабость вплоть до недержания мочи и нарушения функции глотания.
Для детей железодефицитная анемия опасна замедлением психомоторного развития.
Младенцы часто срыгивают пищу, у детей постарше наблюдается необъяснимая рвота, расстройства стула, плохая прибавка веса.
Диагностика железодефицитной анемии
Для диагностики железодефицитной анемии могут быть назначены следующие лабораторные и инструментальные обследования:
- клинический анализ крови (определение уровня гемоглобина, количества эритроцитов, их размера, насыщения гемоглобином, формы, уровня гематокрита, скорости оседания эритроцитов, количества тромбоцитов и подсчет лейкоцитарной формулы);
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
Исследование СРБ в сыворотке крови применяют в целях выявления воспаления и контроля лечения воспалительных заболеваний.
Определение уровня АЛТ в сыворотке крови применяют преимущественно в диагностике и контроле течения болезней печени, а также в комплексных биохимических исследованиях.
Определение уровня АСТ в сыворотке крови используют преимущественно в диагностике и контроле течения болезней печени, а также в комплексных биохимических исследованиях.
Определение концентрации железа в сыворотке крови в комплексе с другими тестами (см. белки, участвующие в обмене железа) используют в диагностике железодефицитных анемий и контроле применения препаратов железа.
Ферритин – белковый комплекс, выполняющий роль основного внутриклеточного депо железа. Тест используют в дифференциальной диагностике анемий, оценке состояний, связанных с дефицитом или перегрузкой железом.
Трансферрин – железосвязывающий гликопротеин плазмы крови, основной переносчик железа в организме.
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологических образований.
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
Лечебно-диагностический метод исследования толстого кишечника, во время которого при необходимости может быть проведено малое хирургическое вмешательство (биопсия, удаление полипа до 1 мм).
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Расшифровка ЭКГ с заключением, выполненная квалифицированным кардиологом ИНВИТРО.
ЭКГ представляет собой исследование, в основе которого – регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
При появлении слабости, сонливости, повышенной чувствительности к низким температурам и других симптомах, характерных для недостатка железа в организме, необходимо обратиться к врачу-педиатру или к терапевту .
Врач составит индивидуальный план диагностики и лечения, а также при необходимости назначит консультации узких специалистов.
Лечение железодефицитной анемии
Лечение железодефицитной анемии назначается врачом после обследования и включает сбалансированную диету и терапию заболевания или состояния, которое привело к развитию дефицита железа, а также восполнение запасов железа в организме.
Препараты двухвалентного и трехвалентного железа назначаются курсом не менее 1,5-2 месяцев, затем, если удалось нормализовать уровень гемоглобина, их дозировку уменьшают в два раза, но продолжают принимать еще минимум 4-6 недель.
При тяжелых состояниях прибегают к гемотрансфузионной терапии.
Осложнения железодефицитной анемии
Легкая степень железодефицитной анемии обычно не вызывает серьезных осложнений, однако длительный дефицит железа может негативно влиять на умственное и физическое развитие ребенка.
Тяжелые степени железодефицитной анемии способны привести к нарушениям работы сердца: аритмиям, снижению сократительной способности сердца и даже к инфаркту миокарда и сердечной недостаточности.
Для беременных железодефицитная анемия опасна изменением тонуса мускулатуры матки, а также задержкой развития плода.
Профилактика железодефицитной анемии
Профилактика железодефицитной анемии заключается в решении основной проблемы развития дефицита железа – недостаточного поступления железа в организм. Важно придерживаться адекватного и сбалансированного питания. Ежедневная потребность взрослого человека в железе составляет около 1–2 мг, ребенка от 0,5 до 1,2 мг в сутки. Полноценное питание при отсутствии заболеваний способно восполнять естественные потери железа, причем важно не количество железа в продукте, а его доступность для всасывания в кишечнике.
Лучше всего всасывается гемовое железо, или иначе – железо животного происхождения. Основными источниками гемового железа являются говядина, баранина, печень, в меньшей степени – рыба и творог.
Железо, содержащееся в продуктах растительного происхождения, имеет сниженную биодоступность (хуже усваивается организмом) и поэтому может рассматриваться лишь как дополнение к мясным продуктам.

Усиливает всасывание железа витамин С, поэтому рекомендуется одновременно употреблять продукты, содержащие железо и витамин С: например, можно приготовить блюдо, в котором будет присутствовать и говядина, и красный болгарский перец. Всасывание железа ухудшается при употреблении большого количества чая, кофе и некоторых лекарственных препаратов, например, антацидов.
Для профилактики дефицита железа у детей разработаны рекомендации по дополнительному введению железа с 4-месячного возраста и до введения прикорма – каш, обогащенных железом. На искусственном вскармливании все дети до 12 месяцев должны получать адаптированные молочные смеси, обогащенные железом.
В рамках профилактики важно вовремя проходить обследование и лечить заболевания, приводящие к хронической кровопотере.
- И.Н. Бокарев, Л.В. Попова. Внутренние болезни. Дифференциальная диагностика и лечение: Учебник. – М.: Издательство «Медицинское информационное агентство», 2015. – 776 с.
- Шиффман Ф.Дж. Патофизиология крови. Пер. с англ. − М. – СПб.: «Издательство БИНОМ» – «Невский Диалект», 2000. – 448 с.
- Клинические рекомендации. Детская гематология / под ред. А.Г. Румянцева, А.А. Масчана, Е.В. Жуковской. – М.: ГЭОТАР-Медиа, 2015. – 265 с. двухвалентного и трехвалентного
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Анемия – заблуждения и опасности

Анемия – заболевание, характеризующееся пониженным содержанием эритроцитов и/или гемоглобина в крови человека.
В норме уровень гемоглобина в крови у здорового человека должен быть не менее 120 г/л (по данным разных источников нижние пределы колеблются от 120 до 135 г/л).
Многие врачи зачастую на приеме слышат от пациентов фразу: «Низкий гемоглобин? Ну и что? Я всю жизнь живу с таким, для меня это нормально…»
Эти утверждения очень ошибочны!
Дело в том, что организм человека обладает значительными запасами адаптации и способен «подстраиваться» под многие экстремальные состояния и нагрузки. Однако надолго ли хватает резервов?
Экспериментально установлено, что для обеспечения жизнедеятельности в состоянии полного покоя у здорового человека (когда он лежит и не испытывает никаких нагрузок) достаточно уровня гемоглобина всего лишь 70 г/л. При таком уровне гемоглобина обеспечивается доставка нужного количества кислорода к клеткам органов и тканей. Однако находиться в состоянии полного покоя можно разве лишь во сне.
В повседневной жизни каждый из нас испытывает колоссальные нагрузки, порой экстремальные, как физические, так и психо-эмоциональные. В результате этого ускоряются процессы обмена веществ, возникает дополнительная нагрузка на головной мозг, сердце, печень, почки, эндокринную систему. А это уже совсем другой уровень потребностей! И при сниженном уровне гемоглобина обеспечить эти потребности организму бывает достаточно трудно, а при длительной анемии запускаются патологические процессы, которые в последствие приведут к серьезным хроническим заболеваниям.
Когда же нужно обратить внимание на свое здоровье?
Любой здоровый человек должен один раз в год проходить минимальное профилактическое обследование, в состав которого входит общий анализ в крови.
При уровне гемоглобина ниже 120 г/л нужно проконсультироваться с терапевтом.
Анемия с уровнем гемоглобина выше 100 г/л считается легкой и не представляет серьезной опасности для организма на момент выявления, однако все равно требует коррекции. При уровне гемоглобина 70-80 г/л и ниже необходимо экстренно принимать меры, т.к. такое состояние несет серьезные угрозы здоровью, а иногда и жизни!
По причинам развития анемий лидирующие позиции занимает железодефицитная анемия – каждый 12-й человек в мире страдает железодефицитной анемией, а среди всех анемий железодефицитные по частоте достигают 80%.
С чем связано развитие железодефицитной анемии? Причинами может стать элементарная недостаточность железа в пище, нарушение всасывания железа в желудочно-кишечном тракте (например, при гастритах с пониженной кислотностью) и хронические кровотечения.
Наиболее частыми вариантами хронических кровотечений являются:
- осложненный кровотечениями хронический геморрой.
- нарушения менструального цикла у женщин в виде обильных и длительных менструаций, маточных кровотечений (на фоне полипов эндометрия, гиперплазии эндометрия, гормональных сбоев).
Однако железодефицитная анемия может быть еще и одним из первых симптомов опухолевых процессов, например, рак толстой кишки – участки распада опухоли кровоточат в просвет кишки и человек этого просто не замечает!
В чем опасность длительно существующей анемии?
Даже анемия легкой степени в случае длительного существования может нанести серьезный ущерб здоровью! Длительное кислородное голодание тканей (гипоксия) приводит к нарушению обмена веществ, накоплению токсических продуктов метаболизма, избыточной нагрузке на органы жизнеобеспечения – сердце, легкие, а также органы выделения – печень, почки.
В результате хронической гипоксии в тканях и органах развиваются склеротические процессы – нормальная, работающая ткань замещается склеротической (условно «рубцовой»), в результате чего органы начинают постепенно утрачивать свою функцию – развивается кардиосклероз с проявлениями сердечной недостаточности (одышка, отеки, снижение переносимости физических нагрузок), нарушениями сердечного ритма, дыхательная недостаточность, страдает функция печени, почек, сосудов, эндокринных органов, головного мозга. Человек, сам того не замечая, обрастает хроническими заболеваниями, теряет работоспособность, становится эмоционально лабильным, подавленным, снижается иммунитет. Помимо того, на фоне хронической анемии любое острое заболевание, будь то вирусная инфекция, ангина, либо более серьезные болезни протекают намного тяжелее, опасные осложнения развиваются намного чаще ввиду того, что компенсаторных возможностей в организме просто нет, они истощены длительным гипоксическим состоянием.
Для того чтобы избежать развития хронических заболеваний на фоне анемии, длительных, изнуряющих, а порой и дорогостоящих лечений, необходимо соблюдать простые правила:
- проходить ежегодный профилактический осмотр – для здорового человека будет достаточно сдать общий анализ крови и мочи, пройти флюорографию и посетить терапевта, гинеколога (уролога) и стоматолога.
- при выявлении симптомов хронических заболеваний, которые могут привести к развитию анемии, своевременно проводить их коррекцию.
- при наличии признаков хронических кровотечений своевременно диагностировать и лечить заболевания их вызывающие.
Особенно это касается женщин с гинекологическими проблемами. Зачастую женщины привыкли терпеть все невзгоды и длительные обильные менструации считают чуть ли не вариантом нормы! Это в корне неправильно – с одной стороны, очень часто после лечения удается достаточно легко восстановить нормальный менструальный цикл и причин для анемии просто не остается, с другой – длительные обильные месячные, особенно у женщин после 40 лет, могут быть первыми симптомами онкологических заболеваний женской сферы!
– анемию нужно лечить! Даже если у Вас анемия легкой степени, необходимо своевременно коррегировать уровень гемоглобина – иногда достаточно просто диеты и месячного курса приема препаратов железа, чтобы восстановить нормальные показатели крови и предупредить развитие неблагоприятных отдаленных последствий!
В клинике АЦМД-МЕДОКС доступны практически все необходимые методы исследования для диагностики анемий. Комфортные условия, профессиональные специалисты, современное оборудование позволит пройти необходимые исследования безболезненно и в кратчайшие сроки.
Опытные врачи нашего центра помогут Вам на ранних стадиях выявить первые признаки анемии, разобраться в причинах ее возникновения и назначить адекватную терапию выявленных патологий! Будьте здоровы!
Железодефицитная анемия
Анемия (пониженное содержание гемоглобина или снижение количества эритроцитов в единице объёма крови) является самой распространённой патологией, по существующим оценкам ей страдает около трети населения земного шара. Одной из основных причин анемии является дефицит железа. Анемия, обусловленная дефицитом железа (железодефицитная анемия) присутствует приблизительно у 2-5% взрослых мужчин и женщин в постменопаузе в развитых странах мира.
Железо – это необходимое для жизни вещество (микроэлемент), которое мы получаем с пищей. Железо используется организмом для производства многих клеточных белков, в том числе одного из самых важных – гемоглобина (белка, связывающего кислород), содержащегося в красных кровяных тельцах. Недостаток железа в организме препятствует выработке этих белков, одним из основных последствий чего является снижение скорости и качества производства эритроцитов в костном мозге. Это состояние и называется железодефицитной анемией (ЖДА).
Причины железодефицитной анемии
Существует множество причин дефицита железа, включая плохое питание и неспособность усваивать пищевое железо в верхних отделах кишечника. Поскольку кровь богата железом, ЖДА может быть результатом постепенной потери крови в течение длительного периода. Хроническая кровопотеря является частой причиной ЖДА.
Так, у женщин в пременопаузе причиной ЖДА обычно является менструальная потеря железа. У взрослых мужчин и женщин в постменопаузе железодефицитная анемия часто возникает в следствии хронической кровопотери, локализующейся в желудочно-кишечном тракте. ЖДА может быть первым проявлением рака толстой кишки, пищевода или желудка, что подчеркивает важность быстрого и полного обследования.
Заболевание имеет часто несколько причин. Двойная патология (т.е. серьезное заболевание как верхних, так и нижних отделов желудочно-кишечного тракта) может обнаруживаться в 10% случаев, что особенно характерно для пожилых пациентов.
Список потенциальных причин ЖДА включает в себя:
хроническую кровопотерю (например, кровотечение из носа, менструацию);
длительное использование НПВП (нестероидных противовоспалительных препаратов);
операции резекции или шунтирования желудочно-кишечного тракта в анамнезе;
длительную терапию ингибиторами протонной помпы (ИПП);
профессиональные занятия спортом (при чрезмерных и длительных нагрузках);
генетически обусловленное нарушение абсорбции (усвоения) железа.
Симптомы железодефицитной анемии
Для заболевания характерны такие симптомы, как одышка, чувство усталости. Анемия часто является причиной сердечной недостаточности.
Ряд симптомов может указывать на наличие дефицита железа. Таковыми являются: ангулярный стоматит, глоссит (воспаление тканей языка), койлонихия (дистрофические изменения ногтевой пластины, при которых она принимает вогнутый, «ложкообразный» вид), синдром беспокойных ног, пагофагия (тяга к употреблению льда в пищу), посинение склер.
Методы диагностики железодефицитной анемии
В большинстве случаев заболевание можно диагностировать с помощью анализа крови.
ВОЗ определяет анемию как концентрацию гемоглобина (Hb) ниже 130 г/л у мужчин старше 15 лет, ниже 120 г/л у небеременных женщин старше 15 лет и ниже 110 г/л у беременных женщин во второй и третий триместры. Железодефицитная анемия диагностируется при сочетании выявленной анемии и дефицита железа, подтвержденного лабораторными исследованиями.
Важной задачей является установления причины дефицита железа. Особенно важно исключить или обнаружить заболевание ЖКТ, которое может быть причиной хронической кровопотери.
Стандартной практикой является исследование верхних и нижних отделов желудочно-кишечного тракта с помощью гастроскопии и колоноскопии соответственно. Обе процедуры можно провести за один сеанс (в том числе под наркозом или в состоянии медикаментозного сна). Этот подход более эффективен, чем проведение данных манипуляций по отдельности. Подобное комплексное обследование желудочно-кишечного тракта выявляет потенциально значимую патологию примерно в трети случаев.
Приемлемой альтернативой колоноскопии является КТ-колонография (виртуальная колоноскопия). Преимуществом КТ-колонографии является меньшая инвазивность, отсутствие потребности в седации и визуализация других внутренних органов. Недостатком является неспособность обнаружить мелкие изменения слизистой оболочки, такие как сосудистые мальформации. Кроме этого колоноскопия может потребоваться для получения гистологии, удаления полипа или подготовки к лапароскопической резекции.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения железодефицитной анемии
В большинстве случаев железодефицитная анемия поддаётся лечению с помощью заместительной терапии железом (ЗТЖ).
Обычно лечение начинается сразу после лабораторного подтверждения диагноза, так что процессы диагностики (поиски причины) и лечения идут параллельно. Уже в течение 2 недель с начала перорального приёма препаратов ЗТЖ, как правило, повышается концентрация гемоглобина в крови.
Пероральные препараты железа часто изменяют цвет каловых масс и могут вызвать запор, поэтому обычно в их приеме делают перерыв перед подготовкой кишечника к колоноскопии. Следовательно, если пациент должен быть обследован по поводу ЖДА в течение 2 недель, целесообразно отложить лечение до завершения колоноскопии. Нет необходимости прекращать прием пероральных препаратов железа перед гастроскопией или КТ-колонографией.
Всасывание пероральных солей железа значительно ухудшается, если принимать их во время еды (их биодоступность снижается до 75%). Поэтому приём данных препаратов должен происходить утром (натощак) или в промежутках между приемами пищи в течение дня.
Важно быстро и объективно оценить гематологический ответ на начало ЗТЖ, так как не все пациенты реагируют на пероральное железо или переносят его. Отсутствие ответа на пероральное введение железа может иметь разные причины, включая несоблюдение режима приема, мальабсорбцию, системные заболевания, патологию костного мозга, гемолиз, продолжающееся кровотечение и сопутствующий дефицит витамина B12 или фолиевой кислоты. Если после начала ежедневной пероральной ЗТЖ через две недели не наблюдается повышения гемоглобина по крайней мере на 10 г/л, это означает, что метод получения терапии должен быть изменён (например, на внутривенное введение препаратов).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Чем опасны анемии

Анемия может стать причиной огромного количества проблем: от усталости и выпадения волос до сердечной недостаточности и даже онкологических заболеваний в долгосрочной перспективе. По оценкам ВОЗ, в мире разными видами анемии страдают более полутора миллиарда человек, что составляет четверть всего населения Земли. Причем зачастую патологии встречаются у детей дошкольного возраста – 50%, а реже всего у мужчин – 12%.
В большинстве случаев люди даже не обращают внимания на основные признаки анемии (постоянную усталость, сухость кожи, бледность), считая их недостаточным поводом для обращения к врачу. Конечно, такие симптомы действительно не всегда свидетельствуют о заболевании, его нельзя диагностировать лишь по наличию этих симптомов. И тем более нельзя самостоятельно начинать прием железосодержащих препаратов – это может привести к тяжелым осложнениям. При этом для полноценной диагностики анемии недостаточно просто сдать кровь на гемоглобин. Например, у курящих людей уровень гемоглобина и эритроцитов, как правило, в норме: моноокись углерода, которая содержится в сигаретах, при соединении с гемоглобином образует вещество карбоксигемоглобин, не способный переносить кислород. Поэтому для компенсации кислородного голодания уровень гемоглобина повышается. Получается, что необходимо комплексное исследование, отражающее истинное состояние системы кроветворения и здоровья организма в целом. К тому же важно знать, чем именно вызвана анемия. У пожилых людей, например, она часто возникает на фоне опухолевого процесса в желудочно-кишечном тракте. Есть разновидность анемии, связанная с плохим усвоением витамина B12 и для ее выявления следует определить уровень витамина В12 в сыворотке крови и оценить показатели морфологии эритроцитов. Для оценки состояния системы кроветворения и диагностики истинных причин анемии эксперты лабораторной диагностики ДІЛА разработали комплексную скрининговую программу 175 «Определи причину анемии». Она позволит исключить или подтвердить наличие и характер анемии, установить ее причины и степень тяжести.
Кому рекомендовано обследование?
- в профилактических целях: людям с повышенной физической активностью и спортсменам, детям в периоды активного роста и полового созревания, донорам крови, людям, придерживающимся вегетарианской диеты, детям и взрослым с диагностированными паразитарными заболеваниями;
- женщинам на этапе планирования и во время беременности;
- мужчинам, женщинам и детям при наличии жалоб, которые сопровождаются характерными признаками анемии, после сильных кровопотерь, при ранее диагностированной анемии для контроля лечения;
- детям с врожденным дефицитом железа.
Программа может быть использована для первичной диагностики анемии и дифференциальной диагностики анемий, обследования пациентов с высокими рисками развития заболевания и оценки эффективности лечения.
О заболевании
Что это? Анемия (малокровие) – это уменьшение содержания гемоглобина и/или снижение количества эритроцитов в единице объема крови, приводящее к снижению снабжения тканей кислородом.
Чем вызвана? Причины анемий разнообразны и могут быть тесно связаны со следующими факторами:
- Соматические заболевания – болезни печени и почек, аутоиммунные, инфекционные и воспалительные процессы.
- Острая и хроническая потеря крови. Острой считается кровопотеря с объемом крови более 500-700 мл (у взрослых), которая возникает в течение короткого промежутка времени. Она бывает видимой (кровотечение из раны, кровавая рвота, маточные и носовые кровотечения) и первоначально скрытой (кровотечение в кишечник, в полость живота и/или плевры, обширные гематомы). Хронические потери крови развиваются на фоне незначительных, но продолжительных кровопотерь (обильных и длительных менструаций, язвы желудка, рака, геморроя, процедур гемодиализа). С течением времени даже незначительные потери истощают запасы железа в организме, когда количество теряемого организмом железа превышает его поступление с пищей. В результате железодефицита нарушается синтез гемоглобина
- Неполноценное питание, нехватка витаминов и микроэлементов. Анемия развивается на фоне дефицита железа, витамина В12 и фолиевой кислоты. Это может быть связано как с недостатком необходимых организму веществ в рационе (например, при жестких диетах или у вегетарианцев), так и со снижением всасывания железа в результате различных заболеваний двенадцатиперстной кишки и начальных отделов тонкой кишки (энтериты, опухоли, состояния после операций на тонком кишечнике). При состояниях, вызывающих снижение уровня белков крови, которые являются переносчиками железа (нефротическом синдроме, нарушении белково-синтетической функции печени, синдроме нарушенного всасывания, алиментарной недостаточности), также может наблюдаться снижение количества железа и, как следствие, анемия.
- Нарушение кроветворения. Анемия возникает при недостаточном формировании эритроцитов в костном мозге (к примеру, при истощении костного мозга или его поражении токсическими веществами, ионизирующей радиацией), на фоне преждевременного и чрезмерного разрушения эритроцитов в кровяном русле (например, при гемолизе). Также анемия может возникать при образовании вторичных очагов (метастазов) опухолевых клеток в костном мозге, нарушении выработки небелковой части гемоглобина (гема) и накоплении его токсичных продуктов, а также нарушении регуляции синтеза эритроцитов (уменьшение продукции гормона, который стимулирует рост и размножение эритроцитов – эритропоэтина).
В зависимости от причин, анемия классифицируется на железодефицитную, вызванную кровопотерей или недостаточным поступлением или усвоением железа; В12-дефицитную и фолиеводефицитную, вызванную недостаточным поступлением в организм или усвоением соответственно цианокобаламина и фолиевой кислоты; апластическую, вызванную нарушением образования в костном мозге эритроцитов; и гемолитическую, при которой эритроциты в организме разрушаются слишком быстро. Самой распространенной формой анемии является железодефицитная – ее диагностируют у 80-90% пациентов, у которых снижено количество эритроцитов и/или гемоглобина в крови. Железодефицитные состояния развиваются постепенно. Вначале создается отрицательный баланс железа, при котором потребности организма в нем и его потери превышают объемы его поступления с пищей. Это может быть обусловлено потерей крови, беременностью, грудным вскармливанием, скачками роста в период полового созревания, нарушением всасывания микроэлементов в ЖКТ или недостаточным употреблением продуктов, содержащих железо, как при вегетарианстве.
В норме железо всасывается в тонком отделе кишечника, однако при некоторых хронических заболеваниях ЖКТ возникает синдром мальабсорбции – нарушение всасывания из пищи витаминов, микроэлементов и других полезных веществ. В крови железо транспортируется белком трансферрином в места его расходования или накопления. При железодефицитных состояниях количество свободного трансферрина в крови повышается, а уровень сывороточного железа снижается. Выработка гемоглобина в костном мозге происходит не так активно, в результате чего и развивается железодефицитная анемия со всеми клиническими проявлениями малокровия.
Симптомы и осложнения
Степень выраженности анемии зависит от тяжести болезни и скорости ее развития. Чем ниже уровень гемоглобина и чем быстрее развивается анемия, тем более выражена клиническая картина.
Выделяют общие (неспецифические) признаки анемии и проявления, характерные для определенного типа заболевания. К неспецифическим признакам относят:
- бледность кожных покровов;
- слабость и повышенную утомляемость;
- сонливость;
- частые головокружения и обмороки;
- шум в ушах;
- «мушки» перед глазами;
- одышку и учащенное сердцебиение, учащенный пульс.
Отсутствие этих симптомов не исключает наличия анемии, поскольку при легкой и среднетяжелой форме болезни, а также ее медленном развитии, клиническая картина может быть смазанной.
При железодефициной анемии наблюдают сухость и нарушение целостности кожи, ломкость ногтей и волос, появление изъязвлений и трещин в уголках рта, мышечную слабость. Может наблюдаться ощущение жжения языка, искажение вкуса в виде неукротимого желания есть мел, зубную пасту, землю, сырую крупу, сырое мясо, а также пристрастие к некоторым запахам (ацетона, бензина). К тому же при дефиците железа часто наблюдается поражение желудочно-кишечного тракта.
Нехватка витамина В12 может также проявляться проблемами с ЖКТ (в частности атрофическим гастритом) и неврологическими симптомами – к ним относятся парестезии, нарушения чувствительности, онемение конечностей. Крайне тяжелое течение анемии иногда сопровождается психическими нарушениями, галлюцинациями.
Клинические проявления при нехватке фолиевой кислоты весьма схожи с проявлениями дефицита витамина В12, но при этом отсутствуют неврологические симптомы и редко наблюдается воспаление языка.
Гемолитическим анемиям характерны желтушность кожи и слизистых, увеличение размера селезенки, склонность к формированию камней в желчных путях. При массивном гемолизе эритроцитов (гемолитическом кризе), помимо желтухи, анемии и ухудшения общего состояния, возможны тошнота, рвота, расстройства сознания, судороги, может развиваться острая почечная и/или сердечно-сосудистая недостаточность.
Апластическая анемия, возникающая на фоне угнетения пролиферации клеток костного мозга, характеризуется кровотечениями (носовыми, желудочно-кишечного тракта) и кровоизлияниями (преимущественно в области голеней, бедер и живота, а в местах инъекций образуются гематомы). Часто диагностируют бронхиты и пневмонии.
Как и симптомы, осложнения анемии могут быть общими и специфическими. К общим относятся:
- снижение артериального давления;
- ухудшение иммунитета и учащение инфекционных заболеваний;
- в период беременности – хроническая гипоксия плода, задержка внутриутробного развития;
- снижение интеллектуального и физического развития у детей.
Специфические осложнения развиваются при определенном виде анемии. К примеру, гемолитические анемии сопровождаются повышенными рисками развития желчнокаменной болезни, гемосидероза внутренних органов (чрезмерного отложения гемосидерина – пигмента, который образуется в процессе ферментативного расщепления гемоглобина), гемолитических кризов, увеличения размеров печени и селезенки.
Острые массивные кровопотери могут приводить к развитию полиорганной недостаточности (сердечно-сосудистой, почечной, дыхательной), ДВС-синдрома (расстройства гемостаза).
При дефиците витамина В12 осложнения часто затрагивают спинной мозг.
При анемиях, связанных с нарушением выработки или утилизации порфиринов (нарушение кроветворения), может развиваться сахарный диабет, недостаточность надпочечников, цирроз печени, проблемы с кровообращением.
Диагностика анемии
При появлении первых признаков заболевания важно обратиться к врачу для постановки точного диагноза. Важную роль в выявлении причин анемии играют сведения, полученные в ходе опроса пациента – возраст, наличие профессиональных факторов, характер рациона, наличие сопутствующих болезней, прием лекарств. Не менее важны и данные осмотра – цвет и состояние кожи, размер лимфоузлов, печени и селезенки, признаки поражения нервной системы.
Первый этап диагностики анемии обычно включает следующие исследования:
- Общий развернутый анализ крови. При анемии он показывает небольшие бледно окрашенные эритроциты, снижение показателей МНС (среднее содержание гемоглобина в эритроците), MCV (средний объем эритроцита), МСНС (средняя концентрация гемоглобина в эритроците), снижается концентрация гемоглобина и гематокрит. Общий анализ крови позволяет врачу оценить размер, форму и зрелость клеток крови.
- Ферритин. Этот биомаркер является наиболее специфичным и чувствительным параметром наличия запасов железа в организме, главным участником метаболизма железа и донором железа для клеток, которые испытывают в нем дефицит. Концентрация ферритина возрастает при железодефицитных анемиях, но может повышаться при заболеваниях печени и воспалении.
- Фолиевая кислота (витамин В9). Она способствует соединению глобина и гема в гемоглобине и миоглобине и является индикатором дифференциальной диагностики анемий, в частности для выявления или исключения фолиеводефицитной анемии.
- Железо – ключевой маркер диагностики железодефицитной анемии. При его нехватке в организме сывороточное железо очень быстро расходуется, при его избытке трансферрин полностью насыщается железом. Основной формой длительного хранения этого элемента является его комплекс с белком ферритином. Концентрация железа повышается при гемолитической, пернициозной и апластической анемии, снижается – при железодефицитной форме.
- Витамин В12 (цианокобаламин). Его дефицит может привести к развитию макроцитарной (мегалобластной) анемии.
В состав скрининговой программы 175 «Определи причину анемии» включен общий развернутый анализ крови и все указанные маркеры. Комплексное определение всех этих показателей позволяет врачу выявить точную причину анемии и дифференцировать ее от других опасных заболеваний.
Лабораторные исследования для первичной и дифференциальной диагностики анемий имеют важное значение и могут быть рекомендованы как с целью установки причины неспецифических симптомов, так и в качестве скринингового исследования, особенно в группах высокого риска развития анемий. В группу риска входят беременные и кормящие женщины, дети, лица с хроническими заболевания и болезнями желудочно-кишечного тракта, вегетарианцы, люди, испытывающих хронические стрессы.
Вместо заключения
При различных причинах развития анемии ее проявления совершенно одинаковы: повышенная слабость и утомляемость, головные боли, склонность к обморокам, одышка, учащение сердцебиения, головокружения, бледность кожных покровов, судороги. Обращение к врачу обязательно при первых же подозрениях на анемию, потому что она может быть первым сигналом более серьезных заболеваний. К тому же своевременная лабораторная диагностика анемии позволяет выявить болезни, первым симптомом которых она является: некоторые злокачественные образования, хронические воспалительные процессы, глистные инвазии и другие нарушения.
Без лечения количество гемоглобина снижается все больше, изменяется форма красных кровяных телец, сокращается интенсивность деления клеток в костном мозге. В результате уменьшения количества гемоглобина и эритроцитов нарушается транспортировка кислорода и углекислоты в тканях, а симптомы анемии усугубляются, возможно развитие серьезных осложнений. Чтобы их избежать, контролируйте состояние своего здоровья, а при первых же признаках обращайтесь к врачу. При подозрении на анемию врач назначит лабораторные исследования – общий развернутый анализ крови, определение уровня ферритина, фолиевой кислоты, железа и витамина В12. Сэкономить время и деньги* поможет скрининговая программа 175 «Определи причину анемии», в состав которой входят все указанные маркеры.
*Стоимость скрининговых программ на регулярной основе на 15% ниже суммарной стоимости отдельных исследований, входящих в их состав.
Железодефицитная анемия ( Гипохромная анемия , Микроцитарная анемия )
Железодефицитная анемия – синдром, обусловленный недостаточностью железа и приводящий к нарушению гемоглобинопоэза и тканевой гипоксии. Клинические проявления представлены общей слабостью, сонливостью, пониженной умственной работоспособностью и физической выносливостью, шумом в ушах, головокружениями, обморочными состояниями, одышкой при нагрузке, сердцебиением, бледностью. Гипохромная анемия подтверждается лабораторными данными: исследованием клинического анализа крови, показателей сывороточного железа, ОЖСС и ферритина. Терапия включает лечебную диету, прием препаратов железа, в некоторых случаях – трансфузию эритроцитарной массы.
МКБ-10



Общие сведения
Железодефицитная (микроцитарная, гипохромная) анемия – анемия, обусловленная нехваткой железа, необходимого для нормального синтеза гемоглобина. Её распространенность в популяции зависит от половозрастных и климатогеографических факторов. По обобщенным сведениям, гипохромной анемией страдает около 50% детей раннего возраста, 15% женщин репродуктивного возраста и около 2% мужчин. Скрытый тканевой железодефицит выявляется практически у каждого третьего жителя планеты. На долю микроцитарной анемии в гематологии приходится 80–90% всех анемий. Поскольку железодефицит может развиваться при самых различных патологических состояниях, данная проблема актуальна для многих клинических дисциплин: педиатрии, гинекологии, гастроэнтерологии и др.
Причины
Ежесуточно с потом, калом, мочой, слущенными клетками кожи теряется около 1 мг железа и примерно столько же (2-2,5 мг) поступает в организм с пищей. Дисбаланс между потребностями организма в железе и его поступлением извне или потерями способствует развитию железодефицитной анемии. Железодефицит может возникать как при физиологических условиях, так и в результате ряда патологических состояний и быть обусловлен как эндогенными механизмами, так и внешними воздействиями:
Кровопотери
Чаще всего анемия вызывается хронической потерей крови: обильными менструациями, дисфункциональными маточными кровотечениями; желудочно-кишечными кровотечениями из эрозий слизистой желудка и кишечника, гастродуоденальных язв, геморроидальных узлов, анальных трещин и др. Скрытая, но регулярная кровопотеря отмечается при гельминтозах, гемосидерозе легких, экссудативном диатезе у детей и др.
Особую группу составляют лица с болезнями крови – геморрагическими диатезами (гемофилией, болезнью Виллебранда), гемоглобинурией. Возможно развитие постгеморрагической анемии, вызванной одномоментным, но массивным кровотечением при травмах и операциях. Гипохромная анемия может возникать вследствие ятрогенных причин – у доноров, часто сдающих кровь; пациентов с ХПН, находящихся на гемодиализе.
Нарушение поступления, всасывания и транспорта железа
К факторам алиментарного порядка относятся анорексия, вегетарианство и следование диетам с ограничением мясных продуктов, плохое питание; у детей – искусственное вскармливание, позднее введение прикорма. Снижение абсорбции железа характерно для кишечных инфекций, гипоацидного гастрита, хронического энтерита, синдрома мальабсорбции, состояния после резекции желудка или тонкой кишки, гастрэктомии. Значительно реже железодефицитная анемия развивается вследствие нарушения транспортировки железа из депо при недостаточной белково-синтетической функции печени – гипотрансферринемиях и гипопротеинемиях (гепатитах, циррозе печени).
Повышенное расходование железа
Ежедневная потребность в микроэлементе зависит от пола и возраста. Наиболее высока необходимость в железе у недоношенных, детей раннего возраста и подростков (в связи с высокими темпами развития и роста), женщин репродуктивного периода (в связи с ежемесячными менструальными потерями), беременных (в связи с формированием и ростом плода), кормящих мам (в связи с расходом в составе молока). Именно эти категории являются наиболее уязвимыми в отношении развития железодефицитной анемии. Кроме того, повышение потребности и расхода железа в организме наблюдается при инфекционных и опухолевых заболеваниях.
Патогенез
По своей роли в обеспечении нормального функционирования всех биологических систем железо является важнейшим элементом. От уровня железа зависит поступление кислорода к клеткам, протекание окислительно-восстановительных процессов, антиоксидантная защита, функционирование иммунной и нервной систем и пр. В среднем содержание железа в организме находится на уровне 3-4 г. Более 60% железа (>2 г) входит в состав гемоглобина, 9% – в состав миоглобина, 1% – в состав ферментов (гемовых и негемовых). Остальное железо в виде ферритина и гемосидерина находится в тканевом депо – главным образом, в печени, мышцах, костном мозге, селезенке, почках, легких, сердце. Примерно 30 мг железа непрерывно циркулирует в плазме, будучи частично связанным основным железосвязывающим белком плазмы – трансферрином.
При развитии отрицательного баланса железа мобилизуются и расходуются запасы микроэлемента, содержащиеся в тканевых депо. На первых порах этого бывает достаточно для поддержания адекватного уровня Hb, Ht, сывороточного железа. По мере истощения тканевых резервов компенсаторно увеличивается эритроидная активность костного мозга. При полном истощении эндогенного тканевого железа его концентрация начинает снижаться в крови, нарушается морфология эритроцитов, уменьшается синтез гема в гемоглобине и железосодержащих ферментов. Страдает кислородтранспортная функция крови, что сопровождается тканевой гипоксией и дистрофическими процессами во внутренних органах (атрофический гастрит, миокардиодистрофия и др.).
Классификация
Железодефицитная анемия возникает не сразу. Вначале развивается предлатентный железодефицит, характеризующийся истощением только запасов депонированного железа при сохранности транспортного и гемоглобинового пула. На этапе латентного дефицита отмечается уменьшение транспортного железа, содержащегося в плазме крови. Собственно гипохромная анемия развивается при уменьшении всех уровней метаболических запасов железа – депонированного, транспортного и эритроцитарного. В соответствии с этиологией различают анемии: постгеморрагические, алиментарные, связанные с повышенным расходом, исходным дефицитом, недостаточностью резорбции и нарушением транспорта железа. По степени выраженности железодефицитные анемии подразделяются на:
- Легкие (Нb 120-90 г/л). Протекают без клинических проявлений или с их минимальной выраженностью.
- Среднетяжелые (Нb 90-70 г/л). Сопровождаются циркуляторно-гипоксическим, сидеропеническим, гематологическим синдромами умеренной степени выраженности.
- Тяжелые (Нb
Симптомы
Циркуляторно-гипоксический синдром обусловлен нарушением синтеза гемоглобина, транспорта кислорода и развитием гипоксии в тканях. Это находит свое выражение в ощущении постоянной слабости, повышенной утомляемости, сонливости. Пациентов преследует шум в ушах, мелькание «мушек» перед глазами, головокружения, переходящие в обмороки. Характерны жалобы на сердцебиение, одышку, возникающую при физической нагрузке, повышенную чувствительность к низким температурам. Циркуляторно-гипоксические нарушения могут усугублять течение сопутствующей ИБС, хронической сердечной недостаточности.
Развитие сидеропенического синдрома связано с недостаточностью тканевых железосодержащих ферментов (каталазы, пероксидазы, цитохромов и др.). Этим объясняется возникновение трофических изменений кожных покровов и слизистых оболочек. Чаще всего они проявляются сухостью кожи; исчерченностью, ломкостью и деформацией ногтей; повышенным выпадением волос. Со стороны слизистых оболочек типичны атрофические изменения, что сопровождается явлениями глоссита, ангулярного стоматита, дисфагии, атрофического гастрита. Может возникать пристрастие к резким запахам (бензина, ацетона), искажение вкуса (желание есть глину, мел, зубной порошок и пр.). Признаками сидеропении также служат парестезии, мышечная слабость, диспепсические и дизурические расстройства. Астеновегетативные нарушения проявляются раздражительностью, эмоциональной неустойчивостью, снижением умственной работоспособности и памяти.

Осложнения
Поскольку в условиях железодефицита IgA теряет свою активность, больные становятся подвержены частой заболеваемости ОРВИ, кишечными инфекциями. Пациентов преследует хроническая усталость, упадок сил, снижение памяти и концентрации внимания. Длительное течение железодефицитной анемии может привести к развитию миокардиодистрофии, распознаваемой по инверсии зубцов Т на ЭКГ. При крайне тяжелом железодефиците развивается анемическая прекома (сонливость, одышка, резкая бледность кожи с цианотичным оттенком, тахикардия, галлюцинации), а затем – кома с потерей сознания и отсутствием рефлексов. При массивной стремительной кровопотере возникает гиповолемический шок.
Диагностика
На наличие железодефицитной анемии может указывать внешний вид больного: бледная, с алебастровым оттенком кожа, пастозность лица, голеней и стоп, отечные «мешки» под глазами. При аускультации сердца обнаруживается тахикардия, глухость тонов, негромкий систолический шум, иногда – аритмия. С целью подтверждения анемии и определения ее причин проводится лабораторное обследование.
- Лабораторные тесты. В пользу железодефицитного характера анемии свидетельствует снижение гемоглобина, гипохромия, микро- и пойкилоцитоз в общем анализе крови. При оценке биохимических показателей отмечается снижение уровня сывороточного железа и концентрации ферритина (60 мкмоль/л), уменьшение насыщения трансферрина железом (
- Инструментальные методики. Для установления причины хронической кровопотери должно быть проведено эндоскопическое обследование ЖКТ (ЭГДС, колоноскопия,), рентгенодиагностика (ирригоскопия, рентгенография желудка). Обследование органов репродуктивной системы у женщин включает УЗИ малого таза, осмотр на кресле, по показаниям – гистероскопию с РДВ.
- Исследование пунктата костного мозга. Микроскопия мазка (миелограмма) показывает значительное снижение количества сидеробластов, характерное для гипохромной анемии. Дифференциальная диагностика направлена на исключение других видов железодефицитных состояний – сидеробластной анемии, талассемии.

Лечение
К основным принципам терапии железодефицитной анемии относятся устранение этиологических факторов, коррекция рациона питания, восполнение железодефицита в организме. Этиотропное лечение назначается и проводится специалистами гастроэнтерологами, гинекологами, проктологами и др.; патогенетическое – гематологами. При железодефицитных состояниях показано полноценное питание с обязательным включением в рацион продуктов, содержащих гемовое железо (телятины, говядины, баранины, мяса кролика, печени, языка). Следует помнить, что усилению ферросорбции в ЖКТ способствуют аскорбиновая, лимонная, янтарная кислота. Ингибируют всасывание железа оксалаты и полифенолы (кофе, чай, соевый протеин, молоко, шоколад), кальций, пищевые волокна и др. вещества.
Вместе с тем, даже сбалансированная диета не в состоянии устранить уже развившийся недостаток железа, поэтому больным с гипохромной анемией показана заместительная терапия ферропрепаратами. Препараты железа назначаются курсом не менее 1,5-2-х месяцев, а после нормализации уровня Hb проводится поддерживающая терапия в течение 4-6 недель половинной дозой препарата. Для фармакологической коррекции анемии используются препараты двухвалентного и трехвалентного железа. При наличии витальных показаний прибегают к гемотрансфузионной терапии.

Прогноз и профилактика
В большинстве случаев гипохромная анемия подается успешной коррекции. Однако при неустраненной причине железодефицит может рецидивировать и прогрессировать. Железодефицитная анемия у детей раннего и младшего возраста может вызывать задержку психомоторного и интеллектуального развития (ЗПР). В целях профилактики железодефицита необходим ежегодный контроль параметров клинического анализа крови, полноценное питание с достаточным содержанием железа, своевременная ликвидация источников кровопотери в организме. Следует учитывать, что лучше всего усваивается железо, содержащееся в мясе и печени в форме гема; негемовое железо из растительной пищи практически не усваивается – в этом случае оно сначала должно восстановиться до гемового при участии аскорбиновой кислоты. Лицам групп риска может быть показан профилактический прием железосодержащих препаратов по назначению специалиста.
3. Федеральные клинические рекомендации по диагностике и лечению железодефицитных анемий/ Румянцев А.Г. и соавт. – 2015.
4. Железодефицитная анемия у женщин молодого возраста: аспекты качества жизни и оптимизация лечения: Автореферат диссертации/ Абдуллина Л.Р. – 2007.

