Лечение пневмонии при коронавирусной инфекции
Коронавирусная инфекция стала самой обсуждаемой темой последнего времени. Это респираторное заболевание, а особенно его угрожающие последствия, стали основной страшилкой современности, хотя в 80% случаев оно протекает легко и относительно без последствий. Только у 20% заболевших «корона» протекает в тяжелой форме. Как известно, вызывающий ее вирус может провоцировать возникновение пневмонии, т. е. воспаления легких, в 2—5% случаев приводящей к тяжелым осложнениям, уносящим жизни.
Особенности пневмонии при коронавирусе
Для коронавирусной инфекции типично развитие вирусной атипичной пневмонии, которая может развиваться как практически сразу же после заражения, так и уже после возникновения основных симптомов заболевания. При ней в легких и бронхах, а точнее в их мельчайших составляющих, альвеолах и бронхиолах, возникает острый воспалительный процесс, но часто это сопровождается смазанной клинической картиной, что и отличает атипичную пневмонию.
Развитие пневмонии опасно не только при коронавирусе, но и в целом. Ведь, несмотря на весь прогресс медицины, она остается опасным заболеванием, входящим в первую десятку болезней, приводящих к смерти больных даже в самых развитых странах.

Пневмония после коронавируса может быть первичной и вторичной. В первом случае она вызывается самим вирусом SARS-CoV-2 и, как правило, протекает атипично. Во втором случае она носит вирусно-бактериальную природу и может сочетаться с первичным воспалением легких или же выступать его поздним осложнением, то есть такая пневмония развивается уже после перенесения коронавирусной инфекции. Замечено, что бактериальная флора чаще всего присоединяется к вирусу на 4—7 день и может выступить главной причиной воспаления легких.
Вызывать пневмонию после коронавируса могут и другие виды вирусов, в том числе гриппа, парагриппа, кори, аденовирус и пр., если после выздоровления от «короны» человек столкнулся с этими инфекциями.
При попадании вируса из носовой или ротовой полости в бронхи возникает отек слизистых оболочек, изменяется рН, что нарушает движение ресничек, ответственных за естественное очищение нижних дыхательных путей. Постепенно бронхи отекают все больше, а их просветы перекрываются слизью, что серьезно затрудняет прохождение воздуха. В результате сильно страдает газообмен легких, в кровь поступает меньше кислорода, что приводит к возникновению гипоксии. Это отрицательно сказывается на работе всего организма, в том числе головного мозга, а не только легких. Кроме того, при поражении легких SARS-CoV-2 наблюдается нарушение синтеза сурфактанта – особого вещества, призванного обеспечивать правильную работу альвеол и защищает их от образования рубцовой ткани, т. е. развития фиброза. В результате развивается вирусная пневмония.
Вирусные частицы проникают в клетки альвеол, там размножаются и впоследствии высвобождаются в легкие, а клетка погибает. Таким образом, одновременно поражается большое количество альвеол, нарушается их целостность и повышается проницаемость стенок. Это приводит к тому, что в них нарушаются обменные процессы, жидкость проникает в межклеточное пространство, что приводит к нарушению водно-солевого обмена. Поскольку в пораженных альвеолах скапливаются разрушенные элементы клеток, лейкоциты, эритроциты, это приводит к отеку легких. При разрушении поврежденных клеток стенки альвеол спадаются, что провоцирует развитие нарушений дыхания, тяжесть которых зависит от объема поражения легких.
Как правило, начало развития коронавирусной инфекции плавное. Изначально поднимается температура до субфебрильных значений, т. е. до 37,5°С, и возникает слабость. Это может сопровождаться незначительным першением в горле, покраснением, слезоточивостью глаз. Обусловленная вирусом SARS-CoV-2 пневмония обычно развивается на 8—9 день от начала заболевания. Во многих случаях это протекает бессимптомно, в чем и заключается основное коварство воспаления легких такого типа. Иногда пневмония возникает уже на 5—6 день от начала заболевания. У ряда больных это сопровождается нарушениями работы ЖКТ, в том числе тошнотой, диареей, реже рвотой, а иногда и появлением сыпи на коже. По собранным данным, подобное протекание заболевания характерно для перенесения «короны» в менее тяжелой форме.
На более поздних этапах развития пневмонии возникает надсадный сухой кашель, боль в груди и одышка. Появление подобных признаков является поводом для немедленного обращения за медицинской помощью, поскольку характерное для коронавируса воспаление легких может приводить к тяжелым последствиям, в том числе необратимому фиброзу, что существенно снизит качество жизни, станет причиной инвалидности или даже смерти больного.

При прогрессировании воспалительного процесса в легких наблюдается возникновение острого дистресс-синдрома, что сопровождается:
- повышением температуры тела до высоких значений, вплоть до 39°С;
- снижением артериального давления;
- учащением сердцебиения (тахикардией);
- прогрессированием дыхательной недостаточности, в том числе усилением одышки, цианозом (посинением) носогубного треугольника, задействованием в дыхании вспомогательной мускулатуры (мышц живота, шеи) и т. д.
При тяжелой одышке больные стараются принять вынужденное положение тела: сидя, уперев руки перед собой в стул, кровать или колени.
Если в это время сделать КТ легких, на полученных снимках будут видны обусловленные вирусным поражением двусторонние изменения в легких в виде затемнений округлой формы, склонных сливаться между собой и формировать так называемый рентгенологический признак «эффект матового стекла». После разрешения воспалительного процесса, отмершие участки легких заменяются фиброзными рубцами. Рентген не дает такой исчерпывающей информации, как КТ, и в легких ситуациях при незначительном объеме поражений легких может вовсе оказаться бесполезным, так как изменения не будут видны.

Также обусловленная коронавирусом пневмония сопровождается поражением стенок сосудов легких с нарушением свертываемости крови. Это приводит к образованию тромбов и резкому увеличению риска развития тромбоэмболии.
Но если заболевание осложняется присоединением бактериальной флоры, т. е. развитием вторичной вирусно-бактериальной пневмонии, клиническая картина становится значительно ярче уже с первых дней. В таких ситуациях больным будет досаждать сначала приступообразный сухой кашель, постепенно сменяющийся влажным с отхождением густой, слизисто-гнойной мокроты.
Выраженная лихорадка – типичный признак бактериальных инфекций. При этом она может сохраняться достаточно долго и плохо поддаваться купированию жаропонижающими средствами. Нередко наблюдаются боли в груди разной интенсивности, усиливающиеся при кашле, чихании, движениях.
В целом вирусная пневмония при адекватном лечении длится от 2-х недель до 4—6 недель.
Пневмония особенно опасна для пожилых людей старше 65—70 лет, а также лиц, имеющих сопутствующие заболевания, в частности:
- патологии сердечно-сосудистой системы, поскольку их наличие повышает риск тяжелого течения заболевания и летального исхода;
- сахарный диабет, как хроническое эндокринное заболевание, сопровождающееся поражением мелких кровеносных сосудов, в том числе легких, высокими концентрациями сахара в крови;
- бронхиальную астму, хроническую обструктивную болезнь легких, так как уже присутствует постоянный воспалительный процесс в легких;
- ВИЧ, онкозаболевания, в том числе пациентов, проходящих лучевую терапию или химиотерапию, поскольку это снижает сопротивляемость организма инфекциям и повышает риск протекания пневмонии в тяжелой форме.
Диагностика
Диагностика пневмонии после коронавируса в целом осуществляется так же, как и в других случаях, т. е. включает сбор анамнеза, в рамках чего врач выясняет, когда появились первые признаки заболевания, как оно протекало, когда наступило ухудшение и т. д. Обязательно проводится аускультация легких, во время которой можно услышать характерные хрипы, заметить учащение сердцебиения и дыхания. Также обязательно измеряют сатурацию, т. е. определяют уровень насыщения крови кислородом. Эта неинвазивная процедура занимает меньше минуты и осуществляется с помощью пульсоксиметра, надеваемого на палец больного.

Непременно проводится ПЦР тест на SARS-CoV-2, а также рентгенография органов грудной клетки или компьютерная томография. В рамках диагностики пневмонии также обязательно выполняется:
- ОАК – показывает СОЭ, рост концентрации лейкоцитов и лимфоцитов, лейкоцитарную формулу, а также ряд других параметров, что позволяет установить наличие бактериальной инфекции, хотя не дает данных о ее природе;
- ОАМ – помогает установить характер воспалительных изменений;
- биохимический анализ крови – дает возможность обнаружить наличие метаболических нарушений;
- посев мокроты – позволяет уточнить диагноз и точно определить возбудителя пневмонии или исключить присоединение бактериальной или грибковой микрофлоры;
- анализ крови на присутствие lg M и lg G на микоплазмы и хламидии;
- анализ крови на lg M и lg G COVID-19.
Все эти анализы крайне важны, поскольку позволяют установить причину развития воспаления легких, его возбудителя и чувствительность к различным лекарственным средствам. Это позволяет разработать наиболее эффективную тактику лечения пневмонии.
Лечение пневмонии после COVID-19
Воспаление легких легкой степени тяжести может лечиться дома под строгим контролем терапевта или педиатра. При этом важно обеспечить максимальную изоляцию больного от остальных членов семьи. Если это возможно, и больной способен сам себя обслуживать, стоит на время переехать в другое жилье для полной самоизоляции. При отсутствии такой возможности больному следует постараться выделить отдельное помещение, посуду, полотенце и т. д. Также обязательно нужно регулярно проветривать комнату и проводить влажную уборку во избежание заражения других членов семьи.

Больному, проходящему лечение пневмонии при коронавирусе в домашних условиях, необходимо обеспечить обильное питье, причем желательно отдавать предпочтение теплым напиткам, например, компоту, воде, морсу. Но от кофеинсодержащих напитков, в частности кофе, чая, энергетиков, лучше отказаться, так как они оказывают стимулирующее действие на нервную систему, повышая активность и «отвлекая» организм от борьбы с инфекцией.
Обязательной госпитализации подлежат:
- больные в тяжелом состоянии с признаками острого дистресс-синдрома;
- дети младше 2-х лет;
- пожилые люди старше 65 лет;
- беременные женщины;
- больные, имеющие так же сахарный диабет, бронхиальную астму, ХОБЛ, ИБС и другие тяжелые сопутствующие заболевания;
- онкобольные, в особенности проходящие курс химиотерапии или лучевой терапии.
При диагностировании изолированной вирусной пневмонии, т. е. при получении отрицательных результатов анализов на бактериальную микрофлору, пациентам назначаются препараты 4-х групп:
- противовирусные средства;
- интерфероны;
- дезинтоксикационные препараты;
- средства симптоматической терапии;
- витамины.
Таким образом, специфического лечения вирусной пневмонии не существует, а все мероприятия направлены на поддержание организма, пока иммунная система ведет борьбу с вирусом и вызванными им изменениями в легких.
При присоединении вторичной бактериальной инфекции обязательно назначаются антибиотики. Но при пневмонии после коронавируса их нередко назначают даже при отсутствии подтверждений наличия бактериальной микрофлоры с целью снижения риска осложнения течения и без того опасного воспаления легких. Поэтому антибиотики часто назначаются всем больным с подтвержденным диагнозом COVID-19 и при пневмонии после него.
В особенно тяжелых случаях в состав медикаментозной терапии включают кортикостероиды, обладающие выраженными противовоспалительными свойствами и помогающие защитить стенки сосудов альвеол от повреждения. Их вводят внутривенно короткими курсами.

При развитии дыхательной недостаточности и низком уровне сатурации пациентов лечат в отделении интенсивной терапии с применением экстракорпоральной мембранной оксигенации, т. е. искусственного введения в легкие кислорода за счет использования зондов и других средств. В особенно сложных случаях больных вводят в искусственную кому и подключают к аппарату искусственной вентиляции легких до стабилизации состояния больного и устранения риска летального исхода.
Противовирусные препараты
Пневмония, обусловленная SARS-CoV-2 – новое явление для современной медицины, которое стало вызовом для нее и поставило задачу подобрать и синтезировать новые эффективные по отношению именно к этому штамму вируса препараты. Так, сегодня для лечения воспаления легких в таких ситуациях применяются лекарственные средства на основе ингибиторов протеаз, в которых действующим веществом выступает лопинавир, ритонавир, авифавир.
Также достаточно хорошо себя зарекомендовали в борьбе с SARS-CoV-2 противомалярийные препараты, в частности хлорохин и дезоксихлорохин. Но они отрицательно сказываются на работе сердечно-сосудистой системы, поэтому решение об их применении, особенно у пациентов с заболеваниями сердца и сосудов, принимается строго индивидуально после тщательного взвешивания рисков и ожидаемой пользы.

В последние годы на фармацевтическом рынке появилась масса противовирусных средств общего назначения: Арбидол, Амиксин, Оциллококцинум и пр. Еще до появления COVID-19 они часто назначались педиатрами и терапевтами при ОРВИ, гриппе и других вирусных инфекциях. Их эффективность была подтверждена в ходе проведения клинических исследований и доказано, что препараты такого рода способствуют повышению естественных защитных сил организма, а также останавливают или как минимум замедляют размножение вируса. Поэтому их также нередко рекомендуют принимать при пневмонии при коронавирусной инфекции или возникшей уже после ее перенесения.
Интерфероны
Интерфероны – естественные биологически активные вещества, вырабатывающиеся в организме человека в ответ на вирусную инвазию. Сегодня их чаще всего получают генно-инженерными методами. Препараты на основе интерферонов нередко назначают с самых первых дней перенесения вирусных инфекций, в том числе спровоцировавших развитие воспаления легких, так как они обладают противовоспалительными и иммуномодулирующими свойствами. Но пока что нет убедительной доказательной базы их эффективности.

Дезинтоксикационная терапия
Поскольку при пневмонии организм испытывает интоксикацию, особенно при тяжелом ее течении, пациентам нередко назначают средства, очищающие его от вредных веществ. В подавляющем большинстве случаев дезинтоксикационная терапия проводится в стационаре, так как предполагает внутривенные инфузии глюкозы, физиологического раствора, полиглюкина, а также введение гепарина для снижения риска развития сосудистых нарушений.
Средства симптоматической терапии
Обязательно при пневмонии после коронавируса назначаются препараты, улучшающие самочувствие больного. Это:
- муколитики – группа лекарственных средств, которые способствуют уменьшению вязкости мокроты, что приводит к облегчению ее выведения из легких и бронхов без увеличения секрета в объеме;
- отхаркивающие – препараты, которые оказывают раздражающее действие на рецепторы бронхов, провоцируя кашлевой рефлекс, что способствует очищению дыхательных путей от мокроты;
- жаропонижающие – лекарственные средства, призванные снизить температуру тела;
- бронхолитики – группа препаратов, обеспечивающих расширение бронхов и уменьшение бронхоспазма, что способствует устранению одышки и облегчению дыхания;
- ингаляционные кортикостероиды – лекарственные средства, призванные быстро купировать воспалительный процесс в бронхах и легких.
Витамины
При вирусной, как и вирусно-бактериальной пневмонии после коронавируса лечение включает использование витаминов. В первую очередь показан прием витамина D, С, А, а также группы В. Они способствуют ускорению восстановления поврежденных слизистых оболочек легких, синтезу гемоглобина, улучшения кровообращения, укреплению стенок сосудов, нормализации течения обменных процессов.
Антибиотики
При диагностировании вторичной вирусно-бактериальной пневмонии антибиотик подбирается в соответствии с результатами бакпосева. В остальных случаях назначается антибактериальный препарат широко спектра действия.
Таким образом, препаратами выбора могут стать:
- бета-лактамные антибиотики;
- макролиды;
- цефалоспорины;
- хинолоны 3-го поколения.
На фоне приема антибиотиков, а также после окончания курса назначается прием пре- и пробиотиков. Эти препараты способствуют восстановлению нормальной микрофлоры кишечника, которая также является частью иммунной системы организма.

Прогноз
При пневмонии, обусловленной коронавирусной инфекцией, для большинства категорий населения прогноз благоприятный. В 50—60% случаев она протекает в легкой форме. Осложнения возникают только у 3—10 % больных, а летальный исход наблюдается у 1—4% людей, но в старшей возрастной группе 65+ смертность в разных странах достигает 20%.
При этом оценка динамики состояния пациента при перенесении пневмонии после коронавируса осуществляется на основании имеющейся клинической картины. Рентгенологическим показателям уделяется значительно меньшее внимание, поскольку даже через месяц КТ может показывать те же изменения в легких, что и в разгар болезни. Поэтому контрольную томографию следует проводить не ранее чем через 3—6 месяцев после начала болезни.
Как передается пневмония
Пневмония является серьезным воспалительным заболеванием легких, которое достаточно распространено в наше время. Несмотря на то, что благодаря современной медицине прогноз лечения в основном благоприятен, при пневмонии существует риск развития опасных осложнений и летального исхода. Важно знать, как уберечь себя от данного заболевания, и какие меры предосторожности следует принимать при контакте с больным пневмонией. Любое заболевание лучше предупредить, чем в дальнейшем устранять последствия заражения.
Верхние дыхательные пути человека – это место обитания многочисленных микроорганизмов, в том числе условно-патогенных бактерий. При нормальном состоянии иммунитета существует определенный баланс микроорганизмов, не происходит размножение условно-патогенных микробов. При ослаблении иммунитета человек заболевает.
Пневмония развивается в результате воздушно-капельного заражения у людей с ослабленным иммунитетом. Заболевание может возникнуть у людей, находящихся в стрессовом состоянии или на фоне сильного переутомления. Вирусные инфекции могут начинаться как грипп или аденовирусная инфекция, затем перейти в воспаление легких. При активной жизнедеятельности патогенных бактерий развивается воспаление стенок бронхов, альвеол.

Как возникает заболевание
Возбудителем пневмонии являются бактерии, вирусы и патогенные грибы. К наиболее распространенным инфекционным агентам относят:
- пневмококки,
- стафилококки,
- стрептококки,
- легионеллы,
- микоплазмы,
- гемофильная палочка,
- грипп,
- парагрипп,
- цитомегаловирус,
- герпес,
- дрожжеподобные грибы рода Кандида.
Воспаление чаще всего развивается на фоне респираторной инфекции, бронхита или гриппа. При этом пневмония выступает в качестве их осложнения. Также нередки случаи развития воспаления легких как самостоятельного заболевания. Развитию патологии способствует ослабление иммунной системы, которое возникает в результате:
- хронических заболеваний;
- особенностей возраста (дети и пожилые люди);
- влияния на организм вредных веществ (сигарет, алкоголя, различных токсинов).
При сниженной естественной защите организма инфекция беспрепятственно проникает в клетки и ткани и начинает активно размножаться. Чем дольше человек остается без лечения, тем большие масштабы тканей легких будут вовлечены в воспалительный процесс.
Пути передачи
Возбудители пневмонии (бактерии, вирусы, патогенные грибы) способны переходить от больного человека к здоровому различными путями:
- воздушно-капельным,
- через слюну,
- через кровь,
- через околоплодные воды, родовые пути.
сли у человека нормальный иммунитет, то местные факторы защиты обезвреживают и удаляют из лёгких возбудителей инфекции. При наличии факторов риска можно заработать воспаление лёгких.
Гематогенным путём возбудители пневмонии попадают в легочную ткань из очагов хронической инфекции в организме пациента. Лимфогенный путь передачи возможен при наличии ранения грудной клетки. Если происходит аспирация рвотных масс, пищи, инородных тел, которые закупоривают бронх, и участок лёгкого перестаёт вентилироваться, также развивается воспаление лёгких. Причиной застойной пневмонии является длительное нахождение пациента в горизонтальном положении, при котором ухудшается кровообращение и вентиляция лёгких, нарушается дренажная функция, в просвете бронхов скапливается секрет, являющийся питательной средой для микроорганизмов.

Передача от человека к человеку
Пневмония, как отдельное заболевание, считается незаразным и не передается от человека к человеку. Если рассматривать первопричину развития пневмонии, например, грипп, то им может заразиться здоровый человек. Однако совсем не обязательно, что в дальнейшем грипп разовьется в пневмонию. Это будет зависеть от состояния иммунной системы.
Бактериальные и вирусные возбудители пневмонии могут проникать в организм через физиологические жидкости. Это не говорит о том, что заражение возбудителем обязательно приведет к развитию пневмонии, но человек попадает в зону риска.
Любые факторы, снижающие естественную защиту организма (различные заболевания, переохлаждение, переутомление и т.д.), способны спровоцировать развитие патологии. Поэтому лучше пролечить бактериальные или вирусные инфекции, даже если они находятся в пассивном состоянии. Данная рекомендация в особенности относится к женщинам, планирующим беременность. Перед зачатием необходимо пройти обследование на определение скрытых инфекций.
Передача воздушно-капельным путем
Следует отдельно выделить этот вопрос, так как он чаще всего беспокоит людей, которые ухаживают за больным пневмонией. Если рассматривать типичные формы пневмонии, то ей нельзя заразиться воздушно-капельным путем. Через дыхание передаются вирусы, вызывающие пневмонию. Человек с устойчивым иммунитетом в большинстве случаев перенесет лишь обычную простуду. Бактерии, провоцирующие пневмонию, воздушно-капельным путем не передаются. Возникновение пневмонии возможно лишь в том случае, если человек имеет слабый иммунитет.
Если воспаление легких вызвано туберкулезом (казеозная пневмония, относится к атипичным), то существует риск заражения при контакте с больным. Возбудитель данного вида пневмонии передается воздушно-капельным путем и может вызвать заболевание в ослабленном организме.
Для собственной безопасности при общении с больным пневмонией (особенно, если вам не известна природа заболевания) следует использовать маску. Также больному пневмонией требуется собственная посуда для исключения передачи возбудителя через слюну.
Диагностика
Среди атипичных пневмоний у взрослых встречается микоплазменная пневмония, которую чаще всего диагностируют не сразу, а спустя некоторое время. В первые дни развития атипичная пневмония ошибочно диагностируется как бронхит или ОРЗ. В случае с микоплазменной или хламидийной пневмонией рентгенологическое исследование неинформативно. Такой тип пневмонии определяется с помощью серологического теста или с помощью ПЦР (полимеразно-цепной реакции).
Эти типы микроорганизмов сложно определить с помощью культуральной диагностики – они относятся к внутриклеточным возбудителям болезни. У больного чаще наблюдается сухой кашель с отсутствием мокроты. Для выделения микроорганизмов из клинического материала требуются богатые на источники энергии среды, а для культивирования бактерий требуется длительный период инкубации – иногда до двух недель. Из-за способности микоплазмы длительно выживать в организме человека выделение бактерии не является подтверждением острой фазы микоплазменной инфекции.

Микоплазменная инфекция в большинстве случаев заканчивается выздоровлением, чего нельзя сказать о смешанных типах инфекций, которые протекают очень тяжело. Наиболее часто микоплазменная инфекция поражает людей в детском и молодом возрасте, реже в возрасте до 40 лет, очень редко в возрасте после 60 лет. Чаще всего у взрослых диагностируется пневмония, вызванная стрептококком, хламидиями.
В Юсуповской больнице пациент проходит быструю и эффективную диагностику заболевания. Врач терапевтического отделения проводит осмотр, в случае необходимости направляет на консультацию к узким специалистам, чтобы исключить туберкулез легких. Больному назначают наиболее эффективную антибактериальную терапию для данного случая пневмонии. Лечение пневмонии должно проводиться в условиях стационара под наблюдением врача. Записаться на консультацию к специалисту больницы можно по телефону клиники.
Заразна ли пневмония
Заразна ли пневмония для окружающих? Однозначный ответ на этот вопрос отсутствует. Бактериальная пневмония – не заразна. Если воспалительный процесс в нижних дыхательных путях вызвал вирус, то в бронхах накапливается слизь и гной. Это затрудняет вентиляцию лёгких и способствует накоплению бактерий. При чиханье, кашле, громком разговоре пациент выделяет в воздух возбудителя пневмонии.
Воспаление лёгких заразно или нет? Если пневмонию вывал вирус, то может произойти заражение окружающих воздушно-капельным путём. Разовьется ли пневмония у зараженных, напрямую зависит от защитных сил организма, своевременности и адекватности лечения.
Пневмония заразна или нет
Наиболее подвержены инфицированию дыхательных путей пациенты после операций, страдающие тяжёлыми хроническими заболеваниями, принимающие системные гормональные препараты, которые угнетают иммунитет. Высокий риск развития пневмонии у беременных женщин. Часто воспаление лёгких развивается после гриппа и острых вирусных инфекций верхних дыхательных путей. Провоцирующим фактором может быть хронический стресс или депрессивное состояние. Курение, злоупотребление алкоголем и употребление наркотических средств повышают вероятность развития пневмонии после контакта с больным.
Заразно ли воспаление лёгких после выздоровления? Исчезновение симптомов пневмонии и нормализация результатов рентгенологического обследования не является основанием полагать, что в организме отсутствует возбудитель. Защищаясь от воздействия антибактериальных препаратов, многие микроорганизмы окружают себя капсулой, позволяет им продолжительное время существовать в неблагоприятной среде. При наличии провоцирующих факторов они начинают размножаться и вызывают повторную пневмонию.
Профилактика
Чтобы уберечь себя от пневмонии, необходимо регулярно выполнять простые правила, которые также помогут избежать других заболеваний:
- соблюдать правила личной гигиены: мыть руки после улицы и использования общественного транспорта, использовать антисептики для обработки рук;
- исключить вредные привычки. Курение, злоупотребление алкоголем, употребление наркотиков пагубно влияют на состояние всего организма, в частности, на дыхательную систему;
- при наличии хронических заболеваний регулярно посещать лечащего врача для контроля состояния, так как постоянное присутствие патологии негативно отражается на иммунной системе;
- вести здоровый образ жизни. Занятия спортом, здоровое питание, нормальный сон способствуют нормализации работы всех органов и систем и укрепляют защитные механизмы организма.
При появлении первых признаков заболевания необходимо срочно обратиться к врачу. В Юсуповской больнице пациентам оказывают всю необходимую помощь для устранения недуга. Эффективные методы лечения способствуют скорейшему выздоровлению и минимизируют риск развития негативных последствий.
После перенесенной пневмонии в Юсуповской больнице предлагают пройти курс реабилитации, что позволяет значительно быстрее нормализовать работу организма и восстановить его функции. Записаться на прием к терапевту, пульмонологу или реабилитологу, получить консультацию других специалистов можно по телефону.
Заразна ли пневмония?

Пневмония бывает во многих формах – от вирусной до бактериальной и менее вероятной грибковой. Каждая разновидность вызывает воспаление в легких. Оно возникает из-за того, что воздушные мешки в легких заполняются жидкостью или гноем, что затрудняет дыхание.
Заразна пневмония или нет, зависит от того, какого типа пневмония.
Заразна ли грибковая пневмония?
Грибковая пневмония может быть сложной. Человек может заболеть грибковой пневмонией, вдыхая споры грибов, часто встречающиеся в почве, а иногда и в птичьем помете.
В то время как эти грибковые споры могут быстро вызвать пневмонию, эти споры также могут оставаться в спящем состоянии в вашем теле; затем, в один прекрасный день, они вспыхивают в случае пневмонии. Типичным примером грибковой пневмонии, которая может оставаться в состоянии покоя, является Долинная лихорадка.
Некоторые люди подвергаются воздействию и никогда не болеют. Другие подвергаются воздействию, и болезнь дремлет месяцами, годами или даже десятилетиями. Тем не менее, другие заболеют достаточно быстро.
Поскольку грибковая пневмония исходит из окружающей среды, она не считается заразной.
Заразна ли ходячая пневмония?
Ходячая пневмония – это разновидность бактериальной пневмонии. Она происходит от бактерий, называемых Mycoplasma pneumoniae.
Ходячая пневмония чаще всего встречается у тех, кому меньше 40 лет, кто живет и работает в многолюдных кварталах.
Пребывание в тесном помещении – одна из причин, по которой школьникам так легко подхватить ходячую пневмонию.
В то время как симптомы могут варьироваться от человека к человеку, как правило, у людей с ходячей пневмонией будут:
- Основные симптомы, похожие на простуду
- Кашель
На самом деле симптомы могут быть настолько легкими, что вы все еще можете участвовать в своей обычной повседневной деятельности, не выглядя слишком больным. Вот почему ходячая пневмония может продолжаться задолго до получения диагноза.
Заразна ли бактериальная пневмония?
Бактериальная пневмония передается при кашле, чихании и тесном контакте в целом. Эти бактерии настолько легко передаются, что они могут распространиться на другого человека до того, как у первого человека начнут проявляться симптомы. Эти бактерии могут поражать где угодно – от небольшой части одного легкого до обширных областей в обоих легких.
Один из наиболее распространенных штаммов, вызывающих пневмонию, называется пневмококковым. Наряду с пневмонией, эта бактерия может вызвать:
- Ушные инфекции
- Инфекции пазух носа
- Менингит
Эти бактерии также могут вызвать бронхит, который отличается от пневмонии.
Заразна ли вирусная пневмония?
Как и обычная простуда, пневмония может быть вирусной или бактериальной. Вирусная пневмония может передаваться от человека к человеку.
Одной из наиболее известных форм вирусной пневмонии является вирус гриппа, который легко распространяется и вызывает самые разнообразные симптомы.
Вирусная пневмония, как правило, проходит быстрее, чем бактериальная или грибковая, и часто бывает менее тяжелой. Это также составляет около трети всех диагнозов пневмонии каждый год.
Как вообще заболевают пневмонией?
В то время как любой может подхватить пневмонию, некоторые люди с большей вероятностью заболевают, вступая в контакт с микробами. Как и многие другие болезни, пневмония передается при контакте с бактериями или вирусами, которые вызывают пневмонию.
Кашель и чихание – наиболее распространенные способы распространения этих микробов. Также можно подхватить болезнь, прикоснувшись к чему-то вроде стойки или дверной ручки, разделив чашки и посуду и прикоснувшись к лицу, не вымыв предварительно руки.
Группы риска
Хотя пневмония может быть приобретена в любом возрасте, следующие группы, скорее всего, столкнутся с тяжелыми случаями:
- Дети в возрасте до 2 лет
- Взрослые старше 65 лет
- Люди с ослабленным иммунитетом
- Те, кто страдает заболеваниями сердца и легких, включая астму
- Люди, которые курят
- Люди с диабетом
Профилактика пневмонии
Когда дело доходит до пневмонии, есть несколько вещей, которые вы можете сделать, чтобы уменьшить вероятность распространения инфекции, а также защитить себя от пневмонии в первую очередь. Эти рекомендации аналогичны методам предотвращения гриппа.
Советы по профилактике простуды и гриппа
В то время как многие люди думают, что кашель – это признак того, что вы заразны, это не совсем так. Пневмония может быть заразной в любом месте от 24 часов до двух недель после начала приема антибиотиков. Для многих людей их кашель будет продолжаться и после этих двух недель.
Если у вас есть желание кашлять или чихать, а салфетки нет, то лучше всего закрыть рот или нос внутренней стороной локтя. Кашель или чихание в локоть уменьшат вероятность того, что вы оставите следы инфекции на дверных ручках, кранах или на чем-либо еще, к чему вы прикасаетесь.
Независимо от того, больны вы или здоровы, мытье рук с мылом и водой часто полезно для вашего здоровья. Когда вы больны и моете руки, вы уменьшаете количество микробов, которые можете распространять. Когда вы здоровы и моете руки, вы уменьшаете вероятность попадания опасных микробов в организм.
- Ограничьте контакты с другими людьми
Одна из лучших вещей, которые вы можете сделать, когда выздоравливаете от пневмонии, – это ограничить контакты с другими людьми.
Вакцины от пневмонии
В настоящее время имеются две вакцины против пневмонии. Центры по контролю и профилактике заболеваний (CDC) рекомендуют детям в возрасте до 2 лет, взрослым старше 65 лет и любому человеку любого возраста, который борется с определенными хроническими заболеваниями или имеет аутоиммунное заболевание, получать одну из этих вакцин.
Вакцины включают в себя:
- Пневмококковая конъюгированная вакцина
Часто называемая Prevnar 13 или PCV13, эта вакцина эффективна против 13 типов бактериальной пневмонии. В настоящее время CDC рекомендует Prevnar 13 для тех, кто старше 2 лет с определенными заболеваниями. Она также рекомендуется в качестве серии из четырех частей для новорожденных. Они должны получать вакцину Превнар 13 в возрасте 2 месяцев, 4 месяцев, 6 месяцев и 12-15 месяцев.
- Пневмококковая полисахаридная вакцина
Также известная как Pneumovax или PPSV23, эта вакцина действует на 23 различных типа бактериальной пневмонии. CDC рекомендует всем людям в возрасте 65 лет и старше, тем, кому от 2 до 64 лет с определенными заболеваниями, и тем, кто старше 19 лет, кто курит, получить вакцину против пневмовакса.
COVID-19 и не только: каковы особенности вирусных пневмоний?
В народе эту болезнь называют воспалением лёгких, а в медицинских кругах — пневмонией. Сейчас, во время пандемии, риск заболеть пневмонией повышается — это одно из осложнений коронавирусной инфекции.
Как часто встречаются вирусные пневмонии? Какие вирусы могут их вызывать? Каково значение КТ лёгких при вирусной пневмонии? Об этом и многом другом мы говорим с кандидатом медицинских наук, врачом-пульмонологом «Клиника Эксперт» в Ростове-на-Дону Игорем Ивановичем Ануфриевым.
— Игорь Иванович, давайте начнём с определения: что же такое пневмония и почему теперь к ней приковано внимание?
— Пневмония — это воспалительное заболевание лёгких. Обычно пневмония приковывает внимание два раза в год, во время повышенного риска респираторных заболеваний: весной и осенью. Сейчас она — самое частое осложнение при COVID-инфекции (коронавирусной инфекции).
— Лёгкие, как и, пожалуй, большинство других органов, могут поражаться совершенно разными инфекционными патогенами. Это и бактерии, и вирусы, и грибки. В данный период времени коронавирусная инфекция COVID-19 наверняка значительно «перекосила» статистику вирусных пневмоний. А если говорить в целом, насколько часто вообще встречаются вирусные пневмонии?
— Они встречаются достаточно часто, но реже, чем бактериальные. Вирусы нередко становятся пусковым механизмом для начала заболевания, и впоследствии пневмония может стать вирусно-бактериальной. В таком случае нужна будет инактивация вируса и антибактериальная терапия.
— Расскажите, пожалуйста, поподробнее, какие вирусы могут вызывать пневмонию?
— Пневмонию вызывают вирусы гриппа, парагриппа, респираторно-синцитиальный вирус. Это первая группа возбудителей.
Также привести к пневмонии могут аденовирусы и вирусы COVID, которые появились раньше: SARS-вирус (тяжёлый острый респираторный синдром 2002 года в Юго-Восточной Азии) и MERS-CoV — ближневосточный респираторный синдром 2015 года. Сейчас распространён COVID-19.
— Медики говорят, что при COVID-19 может быть и лёгкое течение заболевания. Почему такое возможно?
— На это влияет несколько факторов.
Первый — невирулентность вируса у конкретного пациента, когда инфекционный агент в меньшей степени способен вызывать заболевание.
Второй — состояние иммунитета населения и конкретных лиц, которые оказываются инфицированными. Благодаря сильному иммунитету они могут и не заболеть пневмонией.
80 % пациентов, которые инфицированы COVID-19, имеют слабо выраженные симптомы, в некоторых случаях свидетельствующие о воспалительном процессе в лёгких. Пациент иногда не обращает на них внимания, а врач заметит. У детей вирусная пневмония может протекать без симптомов.
Только у 20 % заразившихся наблюдается тяжёлое течение воспаления лёгких.
ИНТЕРЕСНЫЕ ФАКТЫ:
ПРИ ЗАРАЖЕНИИ COVID-19 ВОЗМОЖНО НАРУШЕНИЕ ОБОНЯНИЯ. ПОСТУПИЛА ИНФОРМАЦИЯ, ЧТО У ТАКИХ БОЛЬНЫХ ЗАРЕГИСТРИРОВАНЫ КОЖНЫЕ ВЫСЫПАНИЯ, ОСОБЕННО НА НИЖНИХ КОНЕЧНОСТЯХ (У ДЕТЕЙ И НА ВЕРХНИХ КОНЕЧНОСТЯХ) — ЭТО НОВЫЙ АСПЕКТ, ПОКА ЕЩЁ ТРУДНО ОБЪЯСНИМЫЙ ДЛЯ УЧЁНЫХ
— А каковы признаки вирусных пневмоний? Есть ли какие-то особенности в зависимости от вируса, вызвавшего заболевание – например, при том же COVID-19?
— Среди клинических проявлений пневмонии, в частности, при COVID-19 можно выделить лихорадку, нарастающую одышку, резкую слабость, тяжёлый интоксикационный синдром, кислородное голодание. Преобладают симптомы дыхательной недостаточности, отёк лёгких — в этом случае необходимы интенсивные реанимационные мероприятия.
Пневмония может быть вызвана и другими вирусными агентами, среди которых, например, вирусы гриппа, аденовинусная, респираторно-синцитиальная инфекции. Так, при осложнённом пневмонией гриппе появляются схожие с COVID признаки: острая дыхательная недостаточность, выраженная одышка, пониженное содержание кислорода в крови. Однако они протекают не так тяжело и интенсивно.
— Кто-то сказал, что диагноз – это руководство к действию. Как врачи могут обнаружить вирусную пневмонию? Как они могут подтвердить, что она именно вирусная?
— Если доктор выясняет, что у пациента есть какие-то из симптомов, о которых мы говорили, то он может порекомендовать сделать компьютерную томографию (КТ) лёгких. Она помогает обнаружить воспалительный процесс в лёгочной ткани. Направление на КТ необходимо по программе ОМС, если доктор считает необходимым это исследование для пациента. Платно КТ можно пройти по желанию, без направления, однако стоит проконсультироваться со специалистом.
Как устанавливают, вызвана ли пневмония вирусом? Расскажу на примере COVID. Сейчас в разных странах, в том числе России, создают тесты для выявления этого вируса в организме. Тест — это анализ клеток из ротоглотки или носоглотки на наличие в них рибонуклеиновой кислоты (РНК) вируса. Он проводится методом ПЦР – полимеразной цепной реакции.
Подробнее о методе ПЦР читайте в нашей статье: Диагностика инфекций методом ПЦР: что это такое?
В последнее время для анализа также можно использовать слизь при выполнении бронхоскопии, и кровь. Результат приходит достаточно быстро, в зависимости от вида теста (время получения ответа колеблется от нескольких часов до трёх суток).
Тесты проводятся только в медицинских учреждениях. Пациент может сдать их двумя способами:
1. После назначения доктора. Они делаются бесплатно в учреждениях Роспотребнадзора.
2. По собственному желанию. Их нужно делать платно.
— Вы сказали, что для обнаружения воспаления в лёгких делают КТ. Но ведь есть и другие рентгеновские методы диагностики. Например, показывает ли вирусную пневмонию флюорография или рентгенография?
— По сравнению с компьютерной томографией рентгенография показывает только 50 % случаев пневмонии, а флюорография ещё менее эффективна. Рекомендуется проводить прежде всего КТ.
— Игорь Иванович, расскажите, пожалуйста, о принципах лечения вирусных пневмоний
— Если речь идёт о вирусной пневмонии при COVID-19, доктор может назначить некоторые средства, используемые при лечении малярии, ВИЧ-инфекции, а также препараты интерферона альфа и бета. Также применяются противовирусные средства, которые замедляют проникновение вирусов в клетки лёгких.
Как я уже говорил, случаев вирусной пневмонии не так уж и много: к ним часто присоединяется бактериальная инфекция. При вирусно-бактериальной пневмонии, вызванной COVID-19, применяются и антибиотики, чётко определённые для разных видов микроорганизмов.
Пневмония может стать осложнением и других вирусных заболеваний, например, гриппа. При его лечении Минздрав рекомендует начинать противовирусную терапию. Если есть подозрение на развитие бактериально-вирусной пневмонии, то, как и в случае с COVID, назначаются антибиотики. Также применяют жаропонижающие и некоторые другие средства.
— Как долго лечится вирусная пневмония?
— Сроки лечения индивидуальны. Один случай, когда у пациента бессимптомное или малосимптомное течение болезни. Совсем другое лечение будет, если течение среднетяжёлое, тяжёлое или очень тяжёлое. Поэтому продолжительность зависит от того, какая пневмония превалирует, какая клиническая картина наблюдается у пациента.
В лучшем случае лечение проходит около трёх недель.
— А есть ли какие-то народные средства от вирусной пневмонии? И как врачи смотрят на такие методы лечения?
— Это из разряда «Было бы смешно, если бы не было так грустно». Отношение у врачей к таким методам отрицательное. Народные средства не заменяют противовирусное лечение. Ни один из препаратов народной медицины на вирус не действует, хотя в какой-то мере может влиять на иммунитет, улучшая сопротивляемость организма. Но и это зависит от конкретного средства.
— И, разумеется, нельзя оставить без внимания вопрос о профилактике. Как не допустить развития вирусной пневмонии?
— Вирусная инфекция часто приходит не одна. Вместе с COVID-19 может обнаружиться и вирус гриппа, поэтому прежде всего стоит прививаться от него — один раз в год во второй половине сентября, чтобы в течение следующих 3-4 недель выработался иммунитет.
Прививки: где правда, а где ложь? Читайте интервью с врачом сети «Клиник Эксперт»
Второе — вести здоровый образ жизни, давать организму физические нагрузки, т. к. физическая активность способствует повышению иммунитета.
Третье — как можно реже посещать места большого скопления людей: магазины, поликлиники, банки.
Четвёртое — избегать тесного контакта с людьми. Не встречаться с потенциальными заболевшими, не приветствовать рукопожатием. Почему в некоторых странах очень высок процент заболевших? Жители этих стран темпераментны (обнимаются, целуются), не совсем дисциплинированны, хотя правительство и органы здравоохранения призывают их к осторожности.
При более ответственном подходе можно быстрее погасить вспышку пневмонии при COVID-19. Поэтому россиянам пока что лучше соблюдать правила дезинфекции, тщательно мыть руки и находиться друг от друга на расстоянии не менее 1,5-2 м. Это нужно не только докторам, но и в первую очередь вам.
Беседовала Юлия Коваленко
Записаться на приём к врачу-пульмонологу можно здесь
Записаться на КТ лёгких можно здесь
ВНИМАНИЕ: услуги доступны не во всех городах
Редакция рекомендует:
Для справки:
Ануфриев Игорь Иванович
1972 г. — выпускник Ростовского Государственного медицинского университета по специальности «Лечебное дело»
1973—1975 гг. — работает врачом кардиологического отделения БСМП-2 г. Ростова-на-Дону
В 1981 г. защищает диссертацию, посвящённую инфаркту миокарда
В 1982 г. получает первичную специализацию по иглорефлексотерапии, а в 1984 г. — специализацию по пульмонологии в Санкт-Петербургском институте пульмонологии
В настоящее время Игорь Иванович — кандидат медицинских наук, врач-пульмонолог высшей категории, действительный член Европейского респираторного общества (Швейцария, Лозанна)
Что такое вирусная пневмония, каковы её симптомы и лечение и как передаётся эта болезнь лёгких

Последнее время особенно актуальна тема вирусных инфекций. Среди заболеваний, имеющих вирусную природу, одной из самых распространенных является вирусная пневмония.
Как распознать болезнь, каковы симптомы у взрослых и детей, как лечить и как её избежать, – обо всём этом читайте в этой статье.
Бывает ли пневмония вирусной и что это такое
Пневмония – это инфекционное заболевание вирусной или бактериальной природы, характеризующееся воспалением ткани легких и возникающее в результате проникновения в дыхательные пути различных патогенных организмов.
Что такое вирусная пневмония, становится понятно из классификации по этиологическому фактору. В зависимости от возбудителя пневмонии классифицируются на:
- бактериальные;
- микоплазменные;
- легинелезные;
- хламидиозные;
- вирусные;
- грибковые.
Вирусная пневмония встречается примерно в 50% всех случаев лёгочных воспалений. У детей причиной заболевания по большей части являются именно вирусы – около 90% от общего числа. Среди взрослых вирусная пневмония встречается реже. Болеют в основном немолодые люди в возрасте за 65 лет.
Обычно вирусное воспаление лёгких вызывается вирусом гриппа А и Б, у детей это может быть респираторно-синцитиальный вирус и возбудители «ветрянки» и кори. Реже причиной пневмонии бывают вирусы парагриппа, адено и коронавирусы.
Вирусная пневмония бывает первичной или вторичной, как следствие гриппа и других вирусных инфекций.
Как передаётся

Существует два основных пути передачи вирусной пневмонии:
- воздушно-капельный;
- контактно-бытовой.
Главный путь распространения вирусной инфекции – воздушно-капельный.
Во время кашля, чихания или обычного разговора носитель вируса распространяет инфекцию в воздухе.
Вирусная пневмония передаётся и контактно-бытовым способом. Все предметы, с которыми контактировал больной, становятся источником вируса. После контакта с такими вещами здоровый человек может занести себе инфекцию руками, дотронувшись до лица.
Какими симптомами проявляется вирусное воспаление лёгких у взрослых и подростков
Симптомы болезни в начале невозможно отличить от острых респираторных заболеваний. На первом этапе вирусная пневмония сопровождается:
- высокой температурой;
- ознобом;
- ломотой в суставах и мышцах;
- першением в горле;
- сухим кашлем;
- одышкой и хрипами;
- общей слабостью;
- резкой болью за грудиной.
На втором этапе заболевания сухой кашель сменяется влажным с мокротой от желтоватого до ржавого цвета. Температура продолжает оставаться высокой в течение 10-15 дней.
Симптомы у подростков не отличаются от проявлений болезни у взрослых пациентов. Среди школьников и молодежи постарше вирусная пневмония встречается крайне редко.

Как распознать инкубационный период
Инкубационный период составляет от 2 до 5 дней. Распознать его в домашних условиях нельзя, поэтому при первых же симптомах простуды или после контакта с больными следует немедленно обратиться в поликлинику.
Пациентам группы повышенного риска – детям, пожилым людям старше 65 лет и пациентам со сниженным иммунитетом – следует вызывать врача на дом.
Чем отличается от бактериальной формы
Отличие вирусной и бактериальной природы болезни проявляется не только типом возбудителя.
- Вирусная инфекция имеет короткий инкубационный период – не более 5 дней, в то время как бактериальная пневмония может бессимптомно скрываться до двух недель.
- Резкое повышение температуры до 39-40 градусов – так протекает вирусное воспаление лёгких. При бактериальной форме температура обычно держится не выше 38 градусов Цельсия.
- При вирусном воспалении более выражены признаки общего недомогания, при бактериальном – специфические симптомы в виде кашля и одышки.
- При прослушивании больного с бактериальной формой воспаления лёгких наблюдаются частые влажные хрипы. При вирусной – более редкие и сухие.
- На рентгеновском снимке бактериальная пневмония, в отличие от вирусной, характеризуется общим затемнением лёгких и наличием жидкости за плеврой.
- Вирусная пневмония чаще всего носит двусторонний характер.
Обратив внимание на все эти моменты, можно определить, бактериальное или вирусное происхождение заболевания.
Как определяют: анализ крови и другие тесты
Диагноз «вирусная пневмония» ставится после внешнего осмотра пациента, аускультации, рентгенографического исследования и лабораторных анализов крови, мочи и мокроты.
- При внешнем осмотре наблюдается цианоз и охлаждение конечностей при общей высокой температуре, учащённое дыхание и покраснение лица.
- Аускультация – прослушивание органов дыхания – выявляет затруднение вдоха и наличие хрипов.
- Рентген грудной клетки показывает затемнение пространства вокруг бронхов, увеличение междолевых перегородок и перебронхиальных узлов, а также чёткую выраженность сосудов у корней лёгких.
- Общий анализ крови при вирусной пневмонии выявляет увеличение числа лейкоцитов и повышение СОЭ.
- В общем анализе мочи наблюдается снижение объема с одновременным увеличением удельного веса мочи. Присутствует белок и эритроциты в следовом количестве.
- Общий анализ мокроты выявляет скопление лейкоцитов, ржавые эритроциты. При смешанной форме пневмонии могут определяться ассоциации бактерий.
- Посев мокроты на флору и чувствительность к антибиотикам производится в стационаре при сомнении в диагнозе и необходимости скорректировать лечение.

Лечение
Чем лечить вирусную пневмонию, принимает решение врач после постановки диагноза. В первую очередь больному назначается постельный режим и обильное питье – до 3 литров жидкости в день. Пациенты младшего дошкольного и старшего возраста подлежат госпитализации, остальные обычно лечатся на дому.
Терапия осуществляется в двух направлениях:
- этиологическое;
- симптоматическое.
Этиологическое лечение представляет собой борьбу с причиной заболевания, то есть с определённым вирусом. Выбор препарата зависит от его вида.
- При воспалении лёгких, вызванном вирусом гриппа, следует применять препараты Ремантадин, Тамифлю или Реленза.
- Вирусы кори и ветряной оспы лечат Ацикловиром или Изопринозином.
- Цитомегаловирус поддается лечению Ганцикловиром.
- При респираторно-синцитиальной пневмонии назначают Рибавирин.
- Если есть подозрение на присоединение бактериальной инфекции, врач назначает антибиотики группы макролидов (Ровамицин, Рулид) или бензилпенициллиновые (Ампициллин, Флемоксин, Амоксиклав)
Симптоматическое лечение зависит от степени выраженности различных проявлений заболевания.
- Лихорадку, ломоту в суставах и мышцах хорошо снимают жаропонижающие и обезболивающие лекарства Ибупрофен, Парацетамол в таблетках или сиропах для детей, а также комплексные препараты – Пенталгин, Фервекс, Терафлю в таблетках или порошках.
- От кашля и для облегчения отхождения мокроты помогут отхаркивающие средства Амброксол, Ацетилхолин, растительные препараты Гербион, Линкас, Доктор Мом в виде таблеток, сиропов, растворов для ингаляций.
- При одышке назначают оксигенотерапию – лечение кислородом.
- При сосудистой недостаточности внутримышечно вводят раствор кордиамина или кофеина.
- Витамины назначаются как для профилактики, так и во время лечения.
- В период выздоровления пациенту обязательно показано физиотерапевтическое лечение.
Как защититься
Важным фактором профилактики вирусной пневмонии является вакцинация. Необходимо прививаться каждой осенью до начала вспышек различных сезонных инфекций.
Если взрослый ещё ни разу не болел «ветрянкой», то ему следует привиться именно от ветряной оспы, поскольку этот вирус у взрослого человека с большой вероятностью вызовет пневмонию.
Чтобы защититься от вирусной пневмонии во время эпидемии гриппа и других вирусных инфекций, необходимо соблюдать простые правила:
- Мыть руки с мылом после каждого посещения общественных мест или непосредственного контакта с другими людьми.
- Регулярно проветривать помещение.
- Ежедневно проводить влажную уборку с использованием антисептических средств.
- По возможности установить в спальне увлажнители воздуха. Сухая слизистая наиболее восприимчива к инфекционным агентам.
- Не курить! Курение – один из главных факторов возникновения респираторных заболеваний.
- Регулярно заниматься физкультурой и закаливанием организма.
- Ежедневно промывать нос и горло изотоническим солевым раствором.
- Принимать витамины и иммуностимулирующие средства профилактическим курсом.
- Исключить из рациона питания острые, жирные блюда, спиртное, крепкий чай и кофе.
Меры профилактики для пожилых людей
Для пожилых способы защиты от вируса те же, что и для остальных людей. Главное – помнить, что люди старше 65 лет являются наиболее восприимчивыми к различным инфекциям.
- В период эпидемии им не стоит посещать места большого скопления людей, поскольку иммунная система у этих пациентов ослаблена, а также присутствуют сопутствующие заболевания (бронхиальная астма, сахарный диабет, сердечно-сосудистые нарушения, болезни печени и почек).
- Лицам старше 65 лет не рекомендуется лишний раз выходить на улицу без особой необходимости, а в случае появления даже самых безобидных симптомов простуды незамедлительно вызвать врача.
- Особенно важна для пожилых людей вакцинация. Использование прививок от гриппа на 50% снижает риск смертности среди пациентов старше 65 лет.
Существует ли прививка от этой болезни
Широко известна вакцина от пневмонии, которая входит в число обязательных для прививания детей, но она предполагает защиту организма от пневмококков. Соответственно, эта прививка предохраняет от бактериальной формы болезни. И одной этой вакцины недостаточно, чтобы уберечься от вирусной пневмонии. Прививки от этой болезни, как таковой, не существует. Но есть вакцины против различных вирусов.
Поскольку одни и те же вирусы могут вызывать как грипп, так и пневмонию, то противогриппозную вакцину можно рассматривать и как прививку от вирусной пневмонии.

Известно, что вирусы гриппа постоянно модифицируются, поэтому вакцины также регулярно совершенствуются. Каждый год создаются препараты от наиболее распространенных штаммов вируса на текущий момент. В связи с этим необходимо прививаться ежегодно осенью, не позднее чем за две недели до предполагаемого развития сезонной эпидемии. После применения вакцины антитела в организме вырабатываются в течение двух недель.
Даже если привившийся человек все-таки будет инфицирован, заболевание пройдет в очень лёгкой форме. Заразиться от прививки невозможно, так как вакцина не содержит живые бактерии и вирусы.
Прогноз и летальность
Вирусная пневмония обычно протекает легче, чем бактериальная, и заканчивается, как правило, выздоровлением. Излечение наступает в среднем через две-три недели.
Около трети пациентов болеют дольше, это обычно связано с развитием осложнений:
- присоединение бактериальной инфекции;
- хронический бронхит;
- менингит;
- энцефалит;
- плеврит;
- абсцесс лёгкого;
- отит;
- пиелонефрит;
- обструктивный бронхиолит у младенцев.
Все эти осложнения могут наступить из-за сниженного иммунитета, ранее перенесённых заболеваний, а также из-за несвоевременного начала терапии. Возможность летального исхода – менее 1% и только среди группы риска.
Чем быстрее пациент обращается к врачу, тем меньше вероятности получить осложнение вирусной пневмонии!
Пневмония
Пневмония – это инфекционное воспалительное заболевание тканей легких. Распространено и другое название болезни – воспаление легких.
В настоящее время пневмония (воспаление легких) успешно лечится в подавляющем большинстве случаев. Для уверенности в благополучном исходе достаточно своевременно обратиться к врачу и строго следовать полученным рекомендациям. Однако не следует забывать, что пневмония по-прежнему остаётся грозным заболеванием, и при отсутствии надлежащего лечения способна привести к смерти больного.
Причины пневмонии
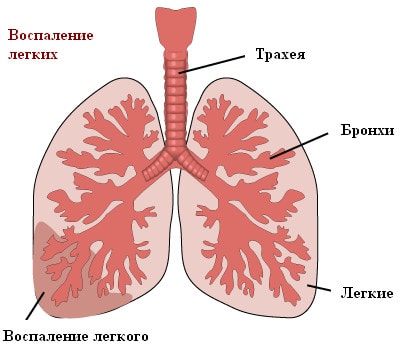
Чаще всего причиной пневмонии выступает бактериальная инфекция. В 30-40% случаев возбудителем воспаления легких является пневмококк (разновидной стрептококковой инфекции). Кроме бактерий, пневмония также может быть вызвана вирусами, микоплазмами, хламидиями.
Обычно возбудитель попадает в легкие аэрогенным путем – с вдыхаемым воздухом. Но также возможно попадание инфекции с током крови из уже существующего очага воспаления (например, при перитоните). Проникновение инфекции через верхние дыхательные пути также в большинстве случаев происходит поступательно – сначала возникает очаг воспаления в носоглотке или горле, а уже потом из него инфекция «спускается» в легкие. Таким образом, любое вирусное заболевание верхних дыхательных путей (ОРВИ, грипп) может стать спусковым механизмом развития пневмонии, поскольку вирусное поражение создает благоприятные условия для активизации патогенных бактерий. При заболевании трахеитом или бронхитом необходимо обязательно наблюдаться у опытного врача, чтобы предотвратить или вовремя обнаружить проникновение инфекции в сами легкие.
Факторы, способствующие возникновению пневмонии (воспаления легких)
В некоторых случаях опасность возникновения пневмонии возрастает. Наиболее уязвимы дети (в силу неразвитости иммунитета, дыхательной мускулатуры, более узких и коротких дыхательных путей). Также часто воспаление легких развивается у людей старшего возраста (от 60 лет), это связано с возрастным ослаблением иммунитета, потерей тонуса мышц и низкой подвижностью.
Факторами, увеличивающими риск заболевания пневмонией, также являются:
- хронические заболевания внутренних органов (почек, сердца) в стадии обострения;
- онкологические заболевания;
- эндокринные заболевания (сахарный диабет);
- заболевания центральной нервной системы (в том числе эпилепсия);
- ослабленный иммунитет;
- постоянные стрессы, угнетенное состояние;
- неполноценное питание (недостаточное употребление фруктов, овощей, рыбы, мяса);
- переохлаждение;
- курение;
- злоупотребление алкоголем.
Виды пневмонии

В зависимости от степени поражения легочной ткани различают очаговую пневмонию (когда затрагивается лишь небольшой очаг легкого – например, бронхи с прилегающими респираторными отделами, такая форма заболевания называется бронхопневмонией), сегментарную, затрагивающую один или несколько сегментов легкого, и долевую, протекающую с поражением доли легкого (такая форма называется также крупозной пневмонией; в воспалительный процесс в этом случае может вовлекаться и плевра – оболочка, покрывающая легкие). Очаговая пневмония протекает сравнительно легко, а крупозная пневмония является наиболее опасной формой заболевания.
Если в воспалительный процесс вовлечено только одно легкое, такая пневмония называется односторонней. Двусторонняя пневмония, то есть воспаление сразу обоих легких протекает значительно тяжелее.
Воспаление легких, вызванное атипичной микрофлорой (микоплазмами, хламидиями) называется атипичной пневмонией. Течение атипичной пневмонии значительно отличается (в частности, её первичные проявления могут совпадать с обычной простудой).
Пневмония у детей

Дети первых лет жизни чаще болеют пневмонией, чем взрослые. Это объясняется, в первую очередь, тем, что дыхательная система малышей ещё только формируется, и поэтому имеет ряд особенностей, делающих её особенно уязвимой, таких как:
- незрелая легочная ткань;
- узкие и короткие дыхательные пути;
- маленький объем легких;
- слизистая оболочка дыхательных путей быстро отекает, а слабые и хрупкие реснички эпителия плохо удаляют мокроту.
У детей часто встречается атипичная пневмония. Возбудители, которые у взрослых сравнительно редко вызывают воспаление легких – вирусы, микоплазмы, хламидии, попадая в дыхательную систему ребенка, легко оказываются причиной пневмонии. А это означает, что болезнь может протекать не так, как мы привыкли это наблюдать во взрослой среде. Поэтому родители должны быть особенно бдительными и не пропустить начало развития заболевания. Подозревать пневмонию у ребенка можно в случае сочетания некоторых из следующих признаков:
- (38°C и выше), которая держится более 3-х дней; (учащенном дыхании);
- бледности и посинения носогубного треугольника (Носогубный треугольник – это область, включающая нос от основания переносицы, снизу ограниченная ртом, а с боков – носогубными складками);
- необоснованной потливости;
- слабости и отказа от еды.
При атипичной пневмонии кашель может отсутствовать или казаться поверхностным. Главным признаком заболевания считается сочетание устойчивой высокой температуры и одышки.
Возможные осложнения пневмонии
Пневмония может привести к таким осложнениям как:
- воспаление плевры (плеврит);
- отёк лёгких;
- абсцесс легкого (возникновение в лёгком полости, наполненной гноем);
- нарушение дыхания.
Симптомы пневмонии
В большинстве случаев поражения бактериальной инфекцией начало болезни проявляется остро. Атипичная пневмония, вызванная микоплазмами, хламидиями, легионеллой имеет смазанное начало, похожее на обычное простудное заболевание.
При типичном протекании пневмонии основными симптомами являются:
Для пневмонии типично значительное повышение температуры тела (от 37,5°C до 39,5°C и выше)
Комплекс симптомов интоксикации при пневмонии включает в себя головную боль, слабость, повышенную потливость, потерю аппетита.
Кашель при пневмонии в начале обычно сухой, через 3-4 дня становится влажным, с выделением обильной мокроты рыжеватого или зеленоватого цвета.
Чем обширнее очаг поражения, тем сильнее одышка. Особенно затруднен вдох.
Боль усиливается при кашле и глубоком дыхании.
Методы диагностики пневмонии
Диагностика пневмонии проводится на основании осмотра больного. Обязательно выполняются простукивание (перкуссия) и прослушивание (аускультация) для выявления шумов в лёгких. Также могут быть назначены лабораторные и инструментальные исследования.
Общий анализ крови позволит обнаружить признаки воспаления. Основные изменения – это повышение количества лейкоцитов и СОЭ.
Проводятся культуральные исследования. Посев мокроты позволяет выявить возбудителя, вызвавшего воспаление.
Микросокпическое исследование мокроты с окрашиванием по Граму даёт возможность обнаружить присутствие грамотрицательных микроорганизмов. Именно грамотрицательные возбудители вызывают атипичную пневмонию, протекающую наиболее опасным для пациента образом.
При подозрении на атипичный характер пневмонии проводится ПЦР-диагностика. Исследуемым биологическим материалом является мокрота. Исследование методом ПЦР позволяет точно присутствие возбудителя и подтвердить диагноз.
Рентгенография лёгких позволяет выявить очаги воспаления, уточнить их локализацию, размер, обнаружить осложнения (абсцесс лёгкого).
При осложнённых формах пневмонии может проводиться бронхоскопия. Метод предполагает введение через нос в просвет трахеи специального эндоскопического инструмента – бронхоскопа. Бронхоскоп оборудован подсветкой и оптической системой, позволяющей врачу увидеть ситуацию собственными глазами.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения пневмонии
Больного с подозрением на пневмонию должен осмотреть врач. В «Семейном докторе» Вы можете вызвать на дом врача-терапевта или педиатра.
Больным назначается постельный режим. При тяжелых формах воспаления лёгких требуется госпитализация. В случае пневмонии, протекающей в лёгкой форме, лечение проводится на дому, но обязательно под контролем врача.
Больному необходимо обильное питьё (желательно тёплое) и рациональная диета, исключающая жирную пищу и сладкие блюда. Помещение, где находится больной, должно регулярно проветриваться и подвергаться влажной уборке.
Врачи «Семейного доктора» имеют большой опыт диагностики и лечения пневмонии. Наблюдаясь в «Семейном докторе», Вы снизите риск развития осложнений и рецидива заболевания.
Медикаментозное лечение направлено, прежде всего, на подавление возбудителя заболевания. Также обычно предпринимаются меры по снижению температуры и очищению дыхательных путей от мокроты.
Физиотерапия назначается после нормализации температуры. Используются такие методы, как УВЧ-терапия, электрофорез, УФО и некоторые другие. Также полезно пройти курс массажа.
К лечебной физкультуре прибегают после нормализации температуры. Целью ЛФК при пневмонии является укрепление общего состояния больного, улучшение кровообращения, недопущение формирования плевральных спаек, укрепление сердечной мышцы.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Что такое пневмония?
Пневмония (воспаление лёгких) – заболевание лёгких воспалительной природы. Заболевание сопровождается поражением лёгочных тканей. Пневмония может затрагивать как отдельные очаги, сегменты, так и лёгкие полностью (тотально).
При воспалении лёгких больше всего поражаются альвеолы и интерстициальная ткань (соединительная ткань, которая принимает непосредственное участие в образовании стромы – основы лёгких).
К воспалению, поражению лёгких могут привести бактерии, вирусы, токсины.
Именно на пневмонии приходится около 30% заболеваний нижних дыхательных путей воспалительного характера.
Чаще всего пневмонией заболевают лица с хроническим бронхитом, инфекциями носа и глотки, сердечной недостаточностью.
При этом лица пожилого возраста заболевают пневмонией чаще, чем молодые, и заболевание у них протекает в более тяжёлой форме. Если у молодёжи чаще встречаются вялотекущие очаговые пневмонии, то у пожилых нередки острые пневмонии сразу с поражением нескольких сегментов лёгких.
Также риск заболеть пневмонией выше – у курящих, нежели у некурящих людей. Это связано с тем, сто слизистая оболочка бронхов у курящих людей – более истончённая, а защитные реакции бронхопульмональной системы – ослабленные.
Патогенез пневмонии
Механизм зарождения – патогенез пневмонии сложный. Всё зависит от того, как в организм попала инфекция.
Пути попадания инфекции, токсинов в организм бывают разными:
- Через бронхи (бронхогенный патогенез). Бактерии, вирусы попадают в лёгкие воздушно-капельным путём – непосредственно с вдыхаемым воздухом или опосредованно (из носа), при контакте слизистых (носа, глаз) с поверхностью, на которой есть вирусы, бактерии.
- Через кровь (гематогенный патогенез). Такие пневмонии чаще всего развиваются на фоне сепсиса – гнойно-септического поражения крови.
- Через лимфу. Из лимфы микроорганизмы проникают к эпителиальным клеткам бронхопульмональной системы и прилипают к ним.
- Изнутри (эндогенный патогенез). В этом случае механизм зарождения заболевания начинается с нарушенной микрофлоры (например, у человека нарушается синтез муцинов (гликопротеинов). Из-за этого возникают проблемы с мукоцилиарным клиренсом, задача которого – непосредственно выведение ринобронхиального секрета.
После того, как бактерии, токсины, вирусы попали в лёгкие, в дело вступают белки цитокины (пептидные информационные молекулы). Они активизируются при движении нейтрофилов (части лейкоцитов), макрофагов, принимающих участие в воспалительном процессе. Именно цитокины регулируют развитие местных защитных реакций.
Но если нарушена бронхопульмональная защита, слабая иммунная система, в организме протекают аутоаалергические и аллергические реакции, возникает воспаление легких.
Если в возникновении заболевания виновны грибки, то характерная черта механизма развития заболевания – активное размножение грибковых культур, миграция лейкоцитов и скопление в бронхиолах, альвеолах серозной жидкости.
Симптомы пневмонии
- Лихорадка. Сильный озноб, температура до 40 °С. Возникает как защитная реакция организма. Лихорадка помогает организму приспособиться к воздействию пирогенных (биологически активных) веществ вирусного и бактериального происхождения.
- Кашель. Может быть как сухим, так и влажным. Мокрота может быть водянистой и в виде гноя, слизи – желтоватой, зеленоватой, при запущенных пневмониях – кровянистой,
- Отсутствие аппетита. Организм даёт своеобразный сигнал желудочно-кишечному тракту на то, чтобы тот не тратил силы на переваривание пищи. Ведь эти силы нужны на борьбу с недугом. Особенно при пневмонии не хочется есть тяжёлую пищу (мясо, грибы, бобовые).
- Колющая боль в груди. Особенно боль усиливается на глубоком вдохе.
Одышка, учащённое сердцебиение, ощущение нехватки кислорода (сердце начинает интенсивно перекачивать кровь).
Синий оттенок губ, ногтей. Этот симптом – прямая реакция на нехватку организму кислорода.
Необоснованная тревожность.
Причины пневмонии
К развитию пневмонии может привести как инфекция, так и другие раздражители.
Инфекционную пневмонию могут вызывать:
- пневмококки (вид стрептококков),
- стафилококки,
- короновирусы,
- вирусы гриппа и парагриппа,
- грибы (рода Кандида и дрожжевые),
- микоплазма,
- аденовирусы,
- клепсиелла
- герпес,
- синегнойная палочка,
- легионелла,
- энтеровирусы (Коксаки, ЕСHO),
- риновирус.
Бактериальная пневмония – встречается чаще всего. Пневмонии, вызванные вирусами и грибками – менее распространённое явление
Если пневмония неинфекционная, то причины могут быть следующие:
- длительное нахождение среди паров химических веществ;
- травмы (ДТП, неудачные операции)
- ожоги.
- облучение при лечении онкологических заболеваний.
Классификация и стадии развития пневмонии
Именно причина заболевания – инфекционная и неинфекционная – главный критерий при классификации пневомоний. При этом, если воспаление лёгких вызвано инфекцией, выделяют бактериальную вирусную и грибковую пневмонии:
- Бактериальная пневмония – воспаление лёгких, развивающееся на фоне поражения лёгочной ткани грамотрицательными и бактериальными бактериями. Заболевание сопровождается раздражением плевры (выстилает лёгкое снаружи и грудную клетку изнутри) и инфильтрацией паренхимы лёгких (включая альвеоральные стенки). Если бактериальное воспаление лёгких не приступить своевременно лечить, часть лёгочной ткани может некрозироваться, на лёгком может возникнуть абсцесс, гангрена.
- Вирусная пневмония – острое заболевание с выраженной интоксикацией. Частота возникновения тесно связана с эпидемиологическими вспышками (ОРВИ, короновируса)
- Грибковая пневмония (пневмомикоз) – воспаление лёгких, вызванное размножением штаммов грибов альвеолах и паренхиме лёгких. Одна из наиболее сложно диагностируемых видов пневмоний.
Одни из самых опасных – вирусные пневмонии, осложнённые бактериальной или грибковой инфекцией. Именно при таких пневмониях высок риск летального исхода.
Патологии бывают типичными и атипичными. Для лечения типичных пневмоний есть эффективные лекарства и методики Атипичные пневмонии – более сложные в лечении. Самые сложные атипичные пневмонии – вирусные. Среди бактериальных пневмоний – наиболее проблемные – атипичные пневмонии, вызванные внутриклеточными возбудителями – хламидиями, легионеллой.
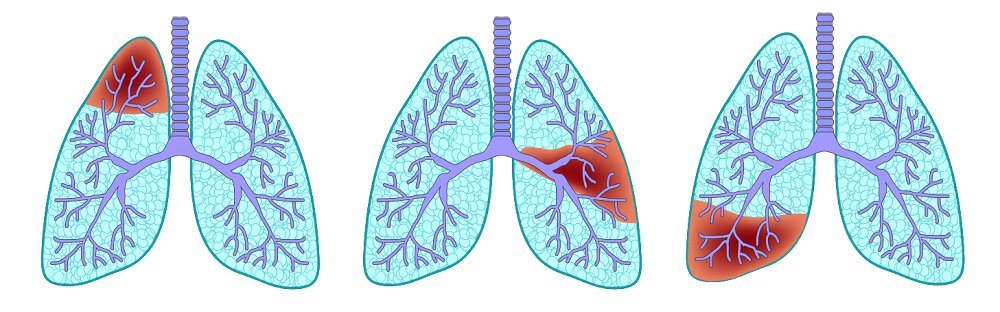
Существенное значение для диагностики, лечения пневмоний имеет и их классификация в зависимости от очага поражения (стадии поражения).
- Тотальная. Лёгкие затронуты полностью.
- Крупозная. Поражена одна доля. У детей встречается крайне редко, у взрослых, особенно с бактериальной пневмонией – это распространённое явление.
- Односторонняя и двухсторонняя. Затрагивает только правое или левое либо оба лёгких.
- Сливная. Очагов воспаления несколько, но практически сразу они сливаются в один.
- Сегментарная – затрагивает один либо несколько бронхолегочных сегментов
Осложнения пневмонии
Осложнения пневмонии могут затрагивать как сами лёгкие, так и другие органы.
Непосредственно лёгочные осложнения
Самые распространённые – осложнения, которые касаются самих лёгких:
- Фиброз лёгких. Одно из самых опасных осложнений. Ткани лёгких заменяются соединительной тканью, дыхательная площадь существенно сокращается, возникает дыхательная недостаточность. Сначала она заметна только при движении, а затем и в состоянии покоя. Чем больше разрастается соединительная ткань, тем прогрессирующей само воспаление лёгких.
- Острая дыхательная недостаточность – полная гипоксия. Начинается с чувства нехватки воздуха, при отсутствии медпомощи возникает гипоксическая кома.
- Плеврит – отложения на плевре фибрина, скопление в плевральной полости жидкости, образование спаек. В результате подвижность диафрагмального купола существенно ограничивается. В итоге развивается хроническая дыхательная недостаточность. Если же в полости скапливается не только жидкость, но и гной, развивается гнойный плеврит, являющийся причиной летальных исходов.
- Деструкция –ответ на гнойно-некротическую инфекцию. Сопровождается резким повышением, болью в грудине, выделением зловонной мокроты. При несвоевременно принятых мерах – вероятность летального исхода – 2-5%, при интенсивной медицинской терапии под контролем пульмонологов – прогноз благоприятной.
Осложнения на сердце
Достаточно сложно протекает пневмония у тех, кто имеет проблемы с сердцем.
Существенная проблема – риск осложнений на само сердце:
- Миокардит – воспаление сердечной мышцы. Одновременно нарушается и проводимость. В итоге пациент сталкивается с проблемой сердцебиения, одышкой, набуханием вен.
- Перикардит – воспаление листков перикарда. Последствия – сильная одышка – особенно при движении и общая слабость.
- Эндокардит – образование вегетаций на клапанах сердца. Человека начинает преследовать одышка и сильное потоотделение.
Диагностика
При подозрении на воспаление лёгких важна комплексная диагностика:
- Рентгенография легких. Рекомендована как при подозрении на заболевание, так и спустя месяц после лечения. Рентгенография позволяет увидеть паренхиматозные (очаговые, диффузные) затемнения, рассмотреть легочный рисунок (при инфильтрации он усилен).
- Рентгеновская компьютерная томография органов грудной клетки. Чаще всего назначается, если рентгенография легких не отображает динамику, а пациенту по какой-то причине лечение не помогает, либо врачу важно рассмотреть лёгкие пациенты в тех срезах, на которых они на рентгеновском снимке плохо доступны.
- Лабораторная диагностика. Важную роль играют общий анализ крови (особенно лейкоциты), биохимический анализ крови и анализ на мокроту.
- Бронхоспокия. Эндоскопический метод. Применяется, если нужно выяснить – действительно это пневмония или анатомическая аномалия легкого, инородный предмет в дыхательных путях, опухоль.
В некоторых случаях дополнительно проводится УЗИ сердца. Особенно, если есть подозрение, что воспалены не только лёгкие, но и сердечная мышца.
Лечение
Лечение базируется на купировании причины заболевании, снятии симптомов и поддержание резервов организма:
- Противоинфекционная медикаментозная терапия. Препараты подбираются строго исходя из того, что является возбудителем. Поэтому терапия может быть антибактериальной, противовирусной, противогрибковой.
Среди антибактериальных препаратов хороший эффект дают амоксициллин, макролиды, цефалоспорины, цефалоспорины, фторхинолоны, карбапенемы, аминогликозиды. Если пневмония – смешанного характера или точный возбудитель не выявлен, иногда комбинируют несколько препаратов. Если воспаление лёгких – вирусной природы, назначается анцикловир, цидофовир. Фоскарнет и другие лекарства. Всё зависит от типа вируса. При грибковой пневмонии выписывают противомикотические лекарства. При неизвестном возбудителе назначают комбинированную антибиотикотерапию из 2-3 препаратов. Курс лечения может продолжаться от 7-10 до 14 дней, возможна смена антибиотика.
- Симптоматическая терапия. В качестве симптоматиков больным с пневмонией назначают отхаркивающие, жаропонижающие, антигистаминные (протвиоаллергические) препараты.
- Физиотерапия. Данный вид лечения актуален только на стадии, когда нет лихорадки. Эффективные варианты физиолечения – УВЧ, массаж, электрофорез.
Прогноз
Долгое время большинство пневмоний были сопряжены с риском летального исхода. Но с развитием фармакологии, появлением антибиотиков, противовирусных и антимикотических средств, если лечение начато своевременно, в большинстве случаев, особенно если у человека нет хронических заболеваний, прогноз благоприятен.
Главное, своевременно должна быть выявлена причина болезни (бактерии, вирусы, грибок) и вовремя начата медикаментозная терапия.
Своевременно начатое лечение – это и минимизация осложнений. Главное, важно учитывать общее состояние пациента, сопутствующие патологии. Наибольший риск осложнений – у лиц пожилого возраста, детей до 5 лет, лиц с хроническими заболеваниями сердца, дыхательных путей, почек, ослабленным иммунитетом.
Лучший результат лечения и благоприятный прогноз обеспечивает комплексное лечение в условиях стационара.
Профилактика
Один из главных методов пневмонии – это вакцинация. От воспаления лёгких нет универсальных вакцин. Но очень хороший результат дают прививки пневмококка (самого распространённого возбудителя бактериальной пневмонии) и от гриппа .
Вакцинация от пневмококка и гриппа особенно показана людям из групп повышенного риска:
- лицам старше 65 лет;
- страдающим бронхиальной астмой, хроническим бронхитом,
- перенёсшим инфаркт миокарда,
- лицам с ишемической болезнью сердца, кардиомиопатиями.
Также (при строгом контроле и оценки ситуации инфекционистом) такие прививки могут быть показаны лицам с тяжёлыми заболеваниями печени и ВИЧ.
Крайне важный элемент профилактики – и дыхательная гимнастика. Если человек регулярно делает дыхательные упражнения, то у него существенно улучшается вентиляция лёгких, ему легче следить за дыханием, дыхательный аппарат укрепляется, накопившаяся мокрота – регулярно отходит (и нет рисков образования застойных явлений).
Начинать лучше с дыхательной гимнастики в лежачем положении тела
- Положите левую руку на живот, правую – на грудину. Сделайте вдох и надуйте живот. Затем сделайте медленный выдох с максимально возможным втягиванием живота. На первом занятии повторите упражнение на протяжение одной минуты. Через три недели выполняйте упражнение на протяжении 3-х минут.
- Вдохните воздух и отчётливо произнесите звуки «ха», «м», «р» и «ж». Время выполнения упражнения, как и в предыдущем случае – от 1 до 3 минут.
Если упражнения переносятся хорошо, можно взяться за боле ее сложные варианты: например попробовать упражнения из комплекса Стрельниковой или попрактиковаться в йоге.
Так как пневмония может иметь разную природу, а её протекание возможно в разных формах, подход к диагностике, профилактике, лечению должен быть комплексным. Лучше всего пневмонию лечить не дома, а в условиях стационара. Большой опыт лечения воспаления лёгких – у врачей пульмонологического отделения 5-й больницы г. Минска. Больница располагает комплексной диагностической базой. В штате – опытные врачи. В том числе, кроме пульмонологов в больнице отличный штат кардиологов, что важно для минимизации рисков осложнений. Есть все условия для лечения и реабилитации.

